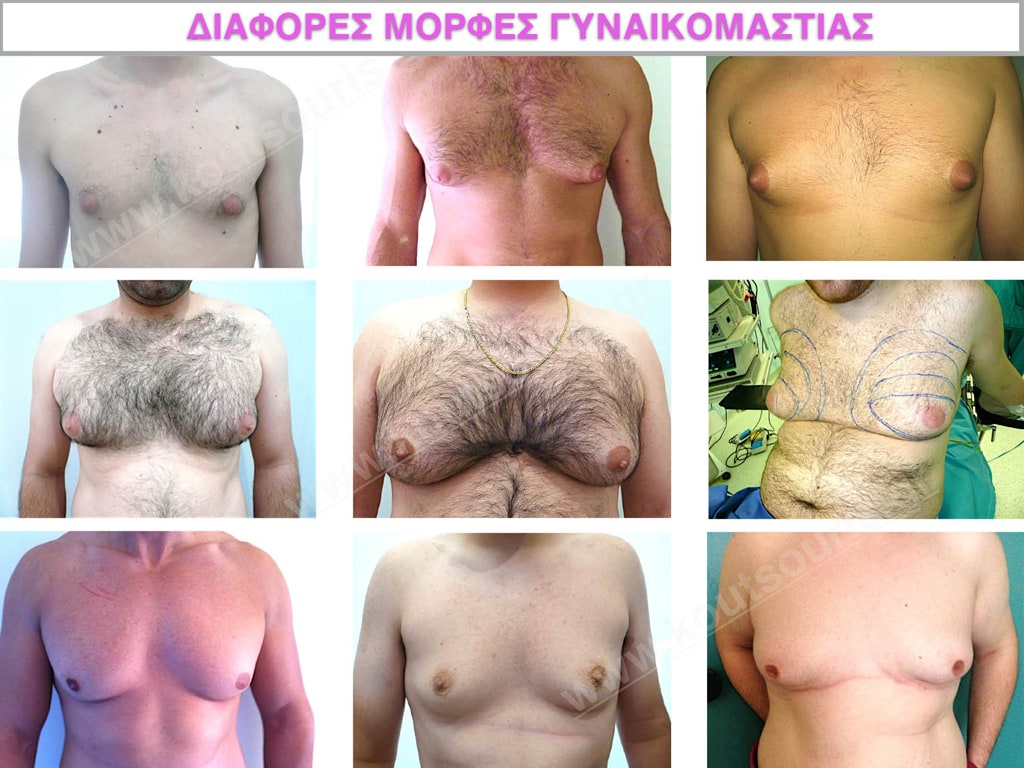
Γυναικομαστία
Γυναικομαστία είναι η υπερβολική ανάπτυξη του μαστού στους άνδρες. Αποτελεί μια ιδιαίτερα δυσάρεστη και αγχωτική κατάσταση για αυτόν που την αντιμετωπίζει μιας και κανένας άντρας δεν θέλει το στήθος του να μοιάζει με γυναικείο.
Μπορεί να αφορά μόνο τον ένα μαστό συνηθέστερα όμως είναι μια κατάσταση που προσβάλλει το αντρικό στήθος αμφοτερόπλευρα.
Σύμφωνα με την πρόσφατη βιβλιογραφία είναι ένα φαινόμενο ιδιαίτερα συχνό το οποίο απασχολεί το 35-40% του αντρικού πληθυσμού, ένα ποσοστό το οποίο μπορεί να φτάσει μέχρι και 65% στους νεαρούς ενήλικες.

Το φυσιολογικό ανδρικό στήθος. Πώς μοιάζει;
Φυσιολογικά το αντρικό στήθος αποτελείται από το σύμπλεγμα της θηλής (θηλή-θηλαία άλως) και από έναν μικρό αδένα, ο οποίος ονομάζεται μαζικός αδένας και εντοπίζεται ακριβώς πίσω από τη θηλή. Το σύμπλεγμα της θηλής έχει διάμετρο 2-4 cm και βρίσκεται στη μεσότητα της 4ης πλευράς.
Ο μαζικός αδένας είναι μικρός σε μέγεθος και στους άνδρες παραμένει ατροφικός. Δεν αναπτύσσεται καθόλου κατά την εφηβεία όπως αντίθετα συμβαίνει με τον μαζικό αδένα του γυναικείου στήθους.
Γυναικομαστία – Ποια είναι η κλινική εικόνα
Η γυναικομαστία είναι κλινικός όρος και σημαίνει γυναικείο στήθος σε αντρικό σώμα.
Από πλευράς ανατομίας το στήθος μπορεί να περιέχει:
- υπερτροφικό μαστικό αδένα οπότε μιλάμε για αδενομαστία,
- λίπος οπότε μιλάμε για λιπομαστία ή συνηθέστερα
- και αδένα και λίπος οπότε μιλάμε για αδενολιπομαστία.
Σε αδύνατα άτομα συνήθως οφείλεται στην υπερβολική ανάπτυξη ενός κατά τα άλλα φυσιολογικού αδένα (αδενομαστία) ενώ σε υπέρβαρα ή παχύσαρκα άτομα οφείλεται σε λιπομαστία ή σε αδενολιπομαστία.
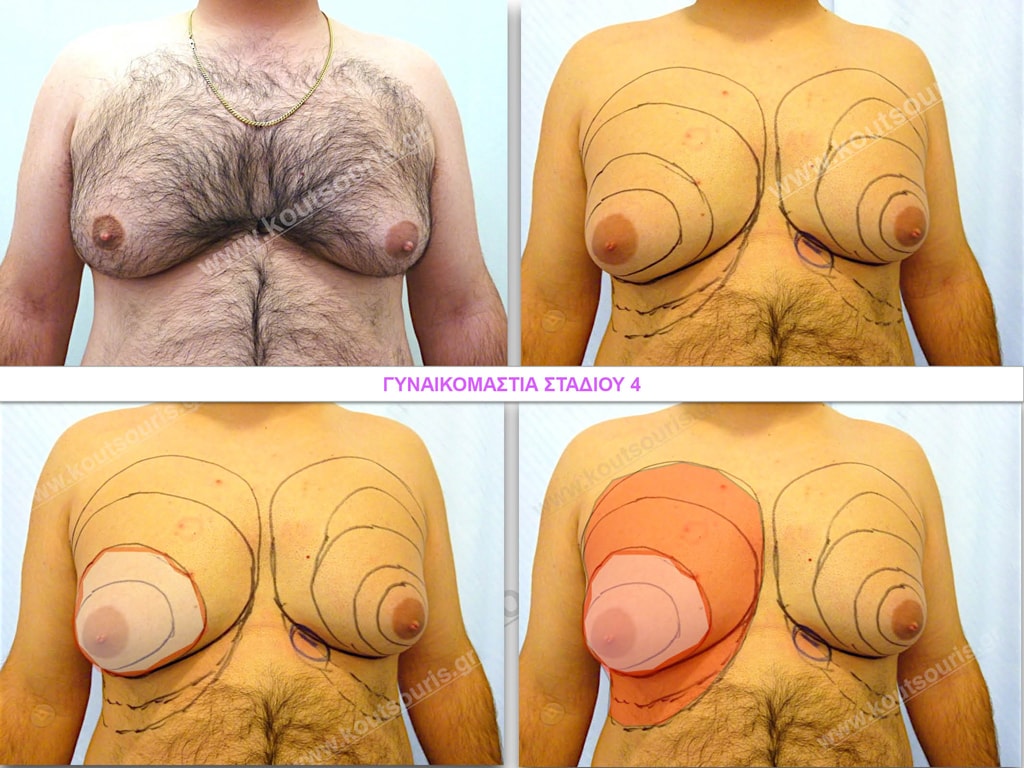
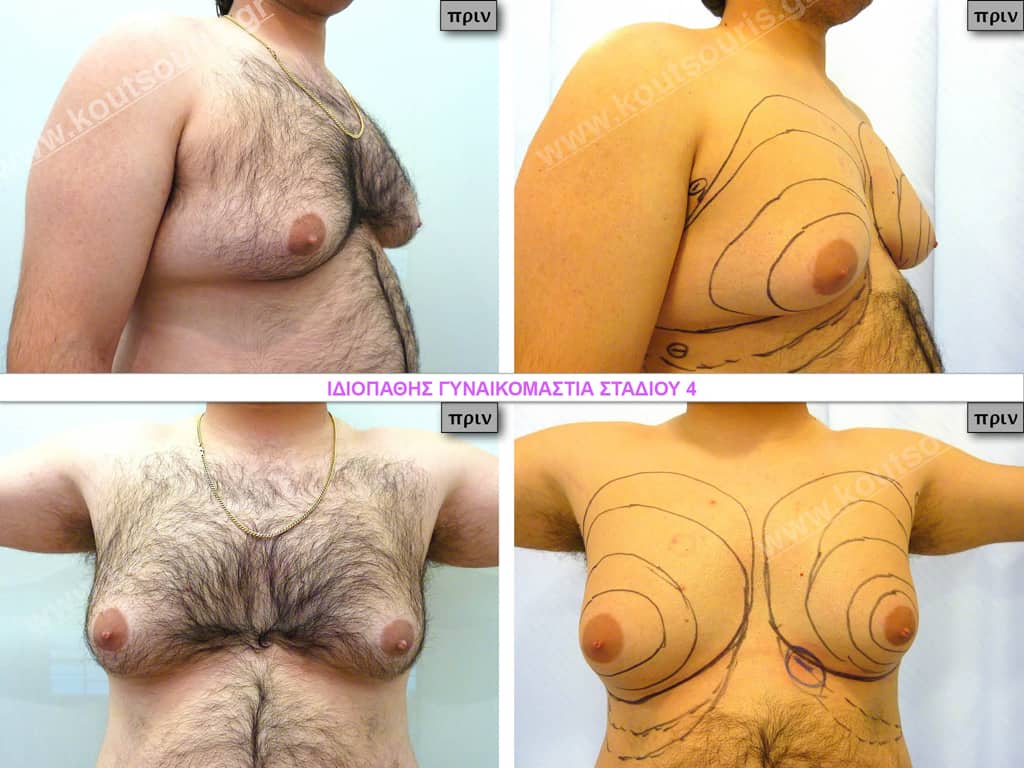
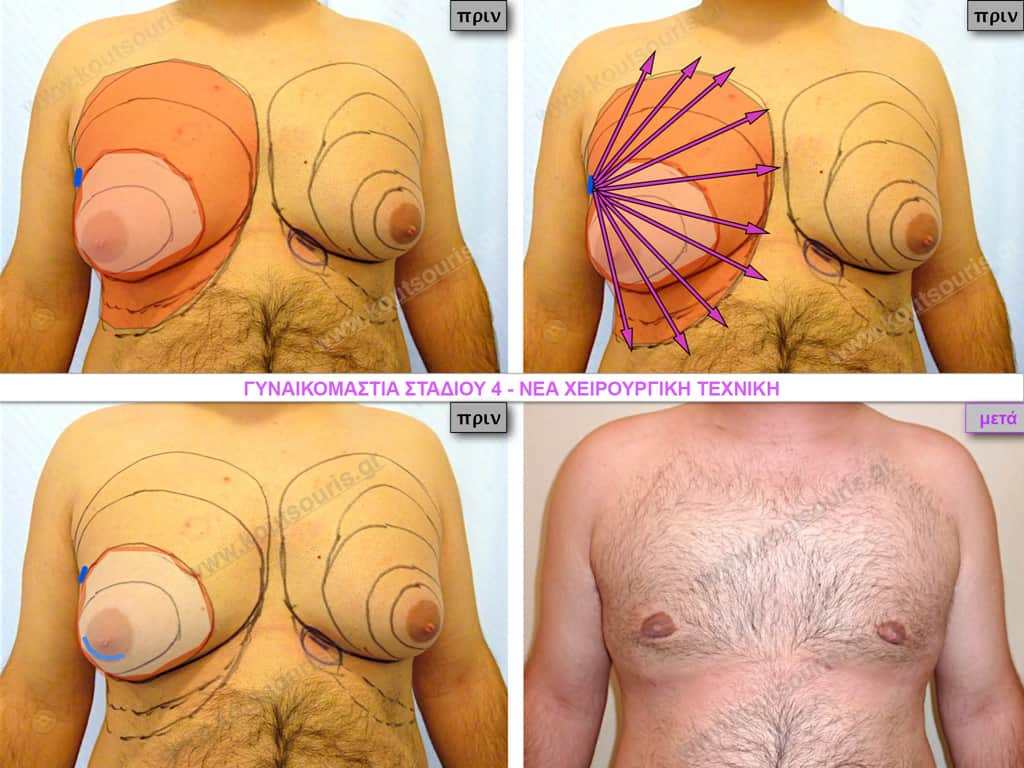
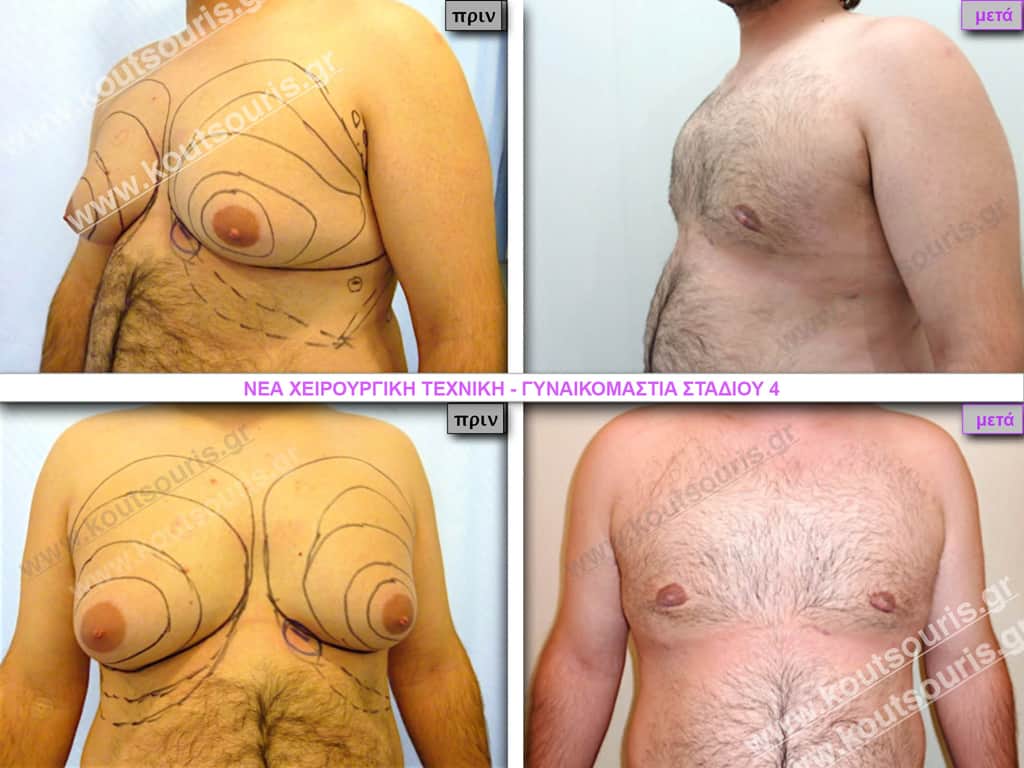
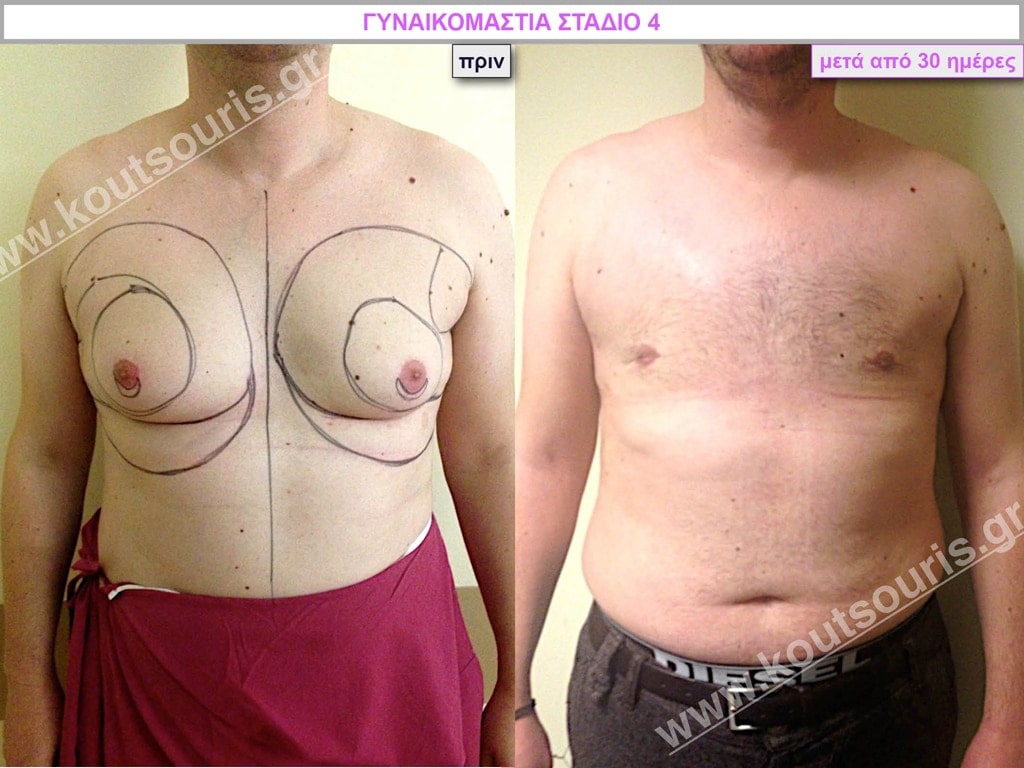
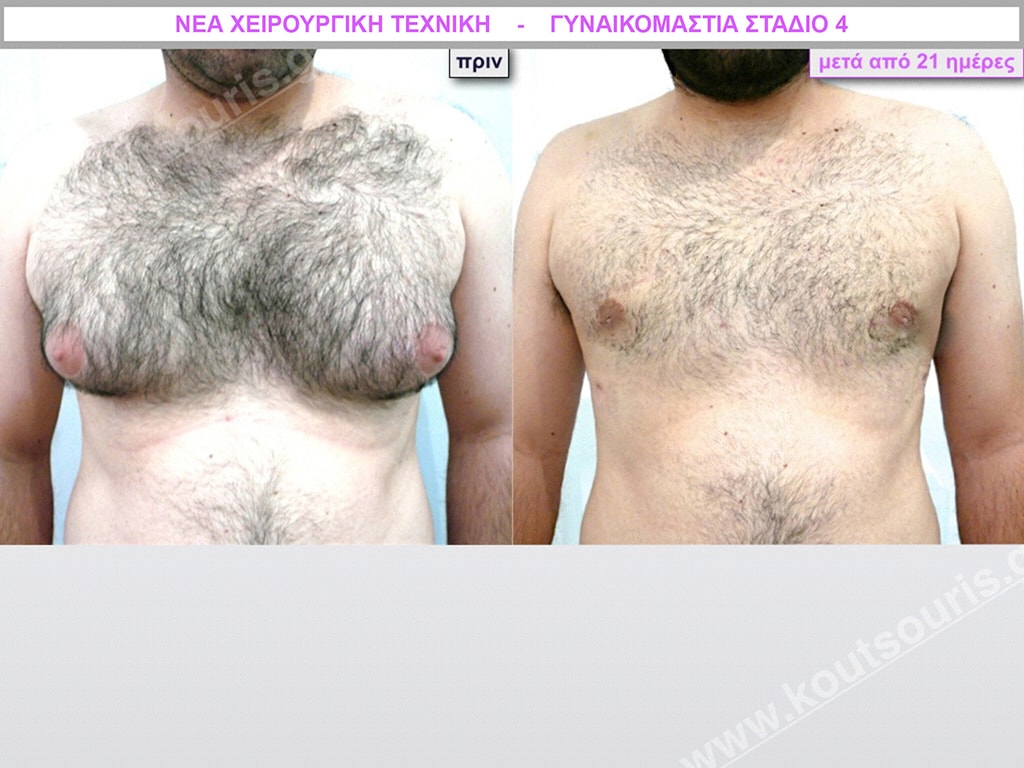
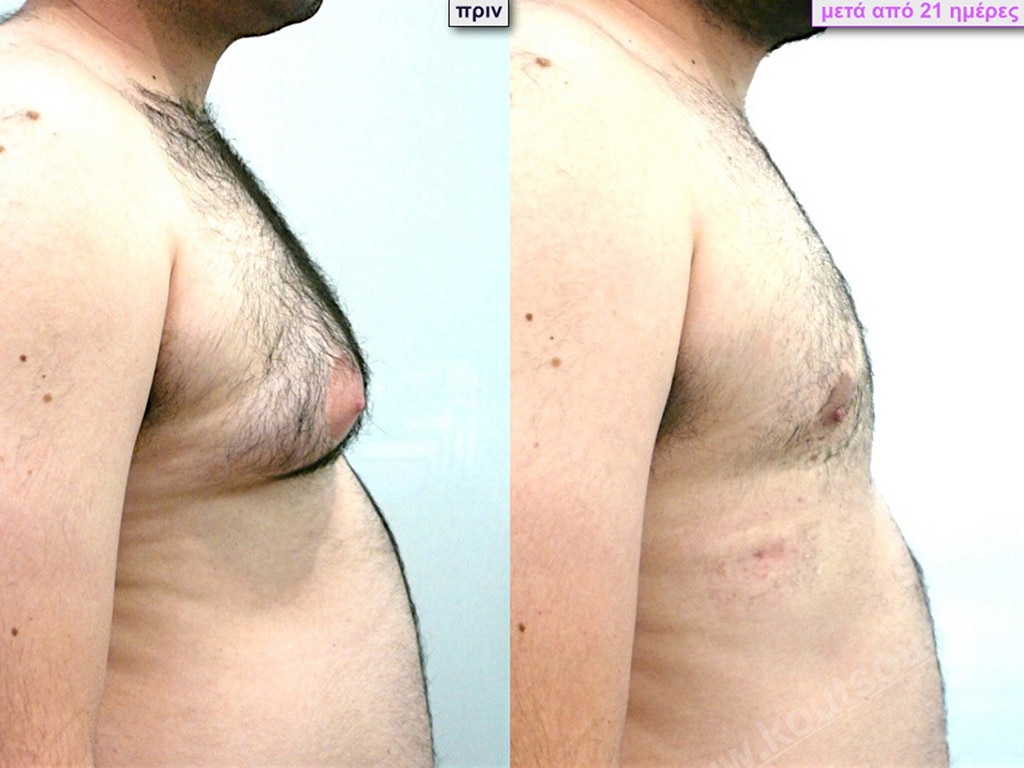
Στάδιο 4
Γυναικομαστία – Ποια είναι τα αίτια
O βασικός παράγοντας για την υπερβολική ανάπτυξη του μαζικού αδένα στη γυναικομαστία είναι η μεγάλη παραγωγή οιστρογόνων (ή ουσιών που δρουν σαν οιστρογόνα) ή η μειωμένη δράση ανδρογόνων ουσιών στα κύτταρα του αδένα. Επίσης πολύ σημαντικό ρόλο παίζει η ύπαρξη ή όχι παχυσαρκίας (όταν υπάρχει και λιπομαστία).
Με βάση αυτή τη διαπίστωση η γυναικομαστία διακρίνεται σε:
- Φυσιολογική
- Παθολογική
- Φαρμακευτική
- Ιδιοπαθή
-
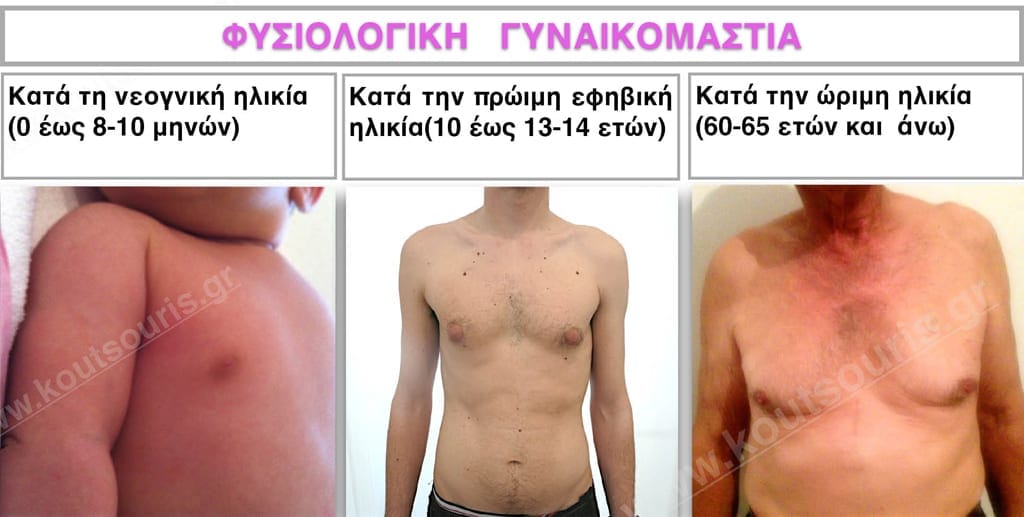
Φυσιολογική γυναικομαστία. Τι είναι;
Η πιο συχνή μορφή γυναικομαστίας είναι η φυσιολογική γυναικομαστία η οποία εμφανίζεται κατά τη νεογνική, την πρώιμη εφηβική και την ώριμη ηλικία (συνήθως μετά τα 60-65 έτη).
Κατά τη νεογνική ηλικία (0 έως 8-10 μηνών), το στήθος του μωρού αναπτύσσεται, λόγω των οιστρογόνων της μητέρας που μεταφέρονται σε αυτό μέσω της εμβρυοπλακουντικής κυκλοφορίας. Η νεογνική γυναικομαστία διαρκεί λίγους μόνο μήνες και συνήθως υποστρέφει πλήρως.
Κατά την πρώιμη εφηβική ηλικία (10 έως 13-14 ετών), η θηλεοποίηση του στήθους σε αγόρια είναι ένα πάρα πολύ συχνό φαινόμενο και στις διάφορες μορφές του, μπορεί να φτάσει μέχρι και το 65% των νεαρών αγοριών. Οφείλεται σε υπεροχή της οιστραδιόλης σε σχέση με την τεστοστερόνη και στο μεγαλύτερο ποσοστό της υποστρέφει πλήρως.
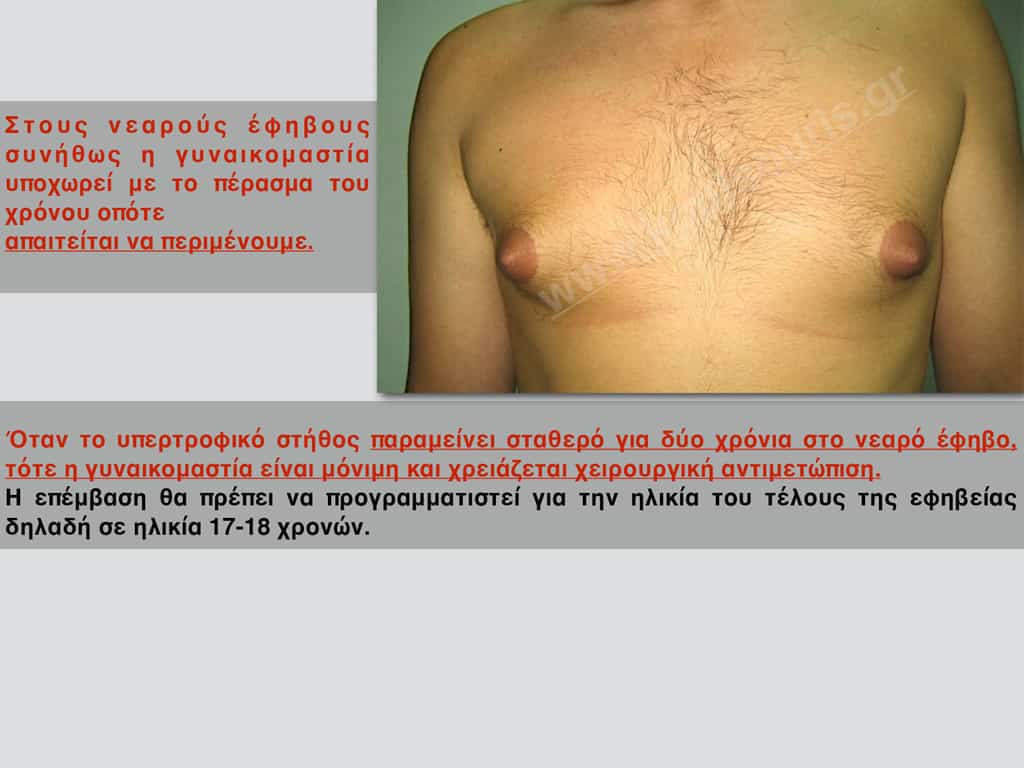
“Αν ο νεαρός έφηβος εμφανίσει γυναικομαστία και το στήθος παραμείνει σταθερά υπερτροφικό για δύο χρόνια τότε η γυναικομαστία είναι μόνιμη. Η μόνη λύση για τη διόρθωση του προβλήματος σε αυτή την περίπτωση είναι η χειρουργική.”
Αν ο νεαρός έφηβος εμφανίσει συμπτώματα και το στήθος παραμείνει σταθερά υπερτροφικό για δύο χρόνια τότε το πρόβλημα είναι μόνιμο. Η μόνη λύση για τη διόρθωση του προβλήματος σε αυτή την περίπτωση είναι η χειρουργική.
Κατά την ώριμη ηλικία (60-65 ετών και άνω), ο μαζικός αδένας φυσιολογικά αυξάνει σε μέγεθος και η διόγκωσή του οφείλεται σε εξασθένηση της σχέσης τεστοστερόνης – οιστρογόνων.
Είναι χαρακτηριστική η εικόνα στην παραλία το καλοκαίρι, ατόμων αυτής της ηλικίας με εμφανή γυναικομαστία. Πρόκειται για ένα φαινόμενο ανεπιθύμητο, αλλά κατά τα άλλα μη παθολογικό.
-
Παθολογική Γυναικομαστία. Τι είναι;
Κατά την παθολογική γυν/στία, η διόγκωση του μαζικού αδένα οφείλεται σε υπερπαραγωγή ή υπερβολική δράση οιστρογόνων που εκκρίνονται:
- από όγκους των όρχεων,
- από όγκους των επινεφριδίων,
- μετά από νεφρική ανεπάρκεια,
- μετά από ηπατική ανεπάρκεια,
- σε αλκοολισμό,
- σε νοσήματα θυρεοειδούς,
- σε υπογοναδισμό ή
- σε συγγενείς ανωμαλίες.
Αν και η παθολογική γυν/στία δεν είναι ένα ιδιαίτερα συχνό φαινόμενο, θα πρέπει πάντοτε να είμαστε καχύποπτοι όταν εμφανίζεται αιφνίδια ταχεία ανάπτυξη στήθους σε μη προβλεπόμενη ηλικία. Σε αυτές τις περιπτώσεις θα πρέπει να γίνεται ενδελεχής έλεγχος της νόσου και αιτιολογική αντιμετώπιση αυτής.
-
Φαρμακευτική Γυναικομαστία. Τι είναι;
Μια ιδιαίτερη κατηγορία για την αιτιολογία της γυναικομαστίας αποτελεί η χρήση φαρμάκων. Τέτοια φάρμακα είναι:
- Καρδιολογικά όπως αντιυπερτασικά, διουρητικά, καρδιοτονωτικά, αντιαρρυθμικά
- Γαστροροστατευτικά, αντιφυματικά και αντιμυκητιασικά φάρμακα
- Αντικαταθλιπτικά, αγχολυτικά και γενικά νευρολογικά φάρμακα
- Μαριχουάνα, αμφετα μίνες, ηρωίνη, μεθα δόνη
- Αναβολικές ουσίες
Μια μεγάλη ομάδα νεαρών ενηλίκων που επισκέπτονται τον Πλαστικό Χειρουργό και αναζητούν λύση στο πρόβλημα είναι τα άτομα που κάνουν χρήση αναβολικών για βελτίωση της μυικής τους ισχύος.
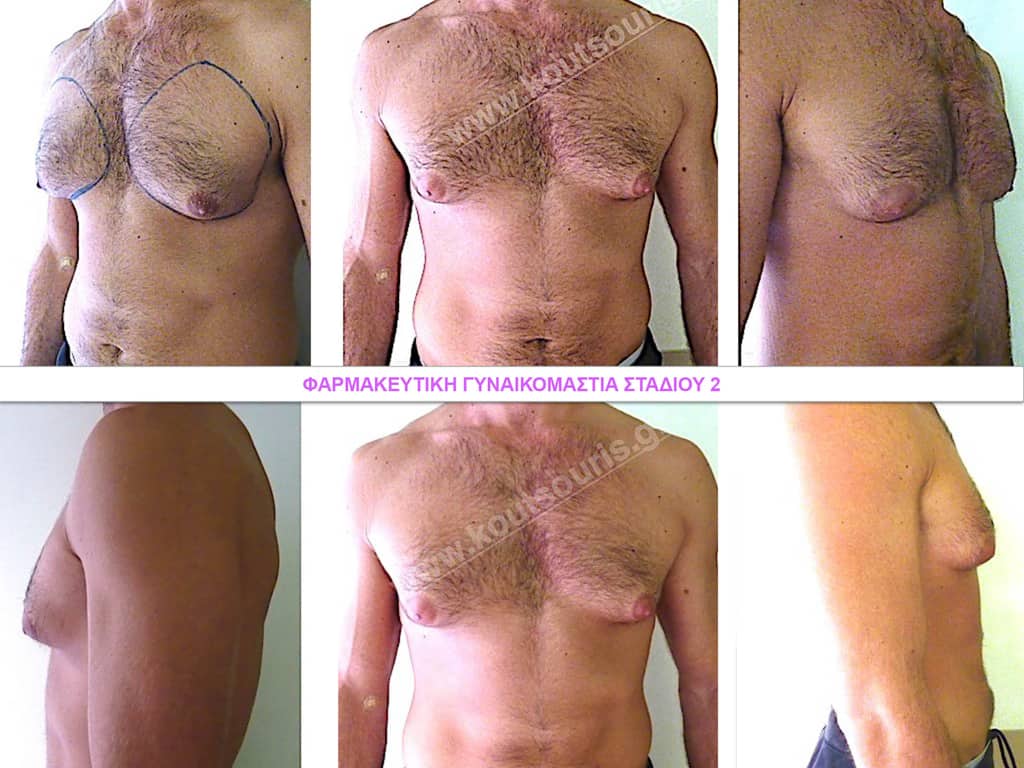
Οι αναβολικές ουσίες που χρησιμοποιούνται για την ανάπτυξη και ενδυνάμωση του μυικού ιστού, δεδομένου ότι “αρωματίζονται” στα κύτταρα του μαζικού αδένα, έχουν δυστυχώς σαν παρενέργεια την υπερβολική ανάπτυξη του αδένα και την αντιαισθητική διόγκωση και πτώση του στήθους. Σε αυτά τα περιστατικά είναι συνήθως Σταδίου 2 και είναι αμιγής. Σε σπάνιες περιπτώσεις μπορεί να συνοδεύεται από εμφάνιση λιπομαστίας.
-
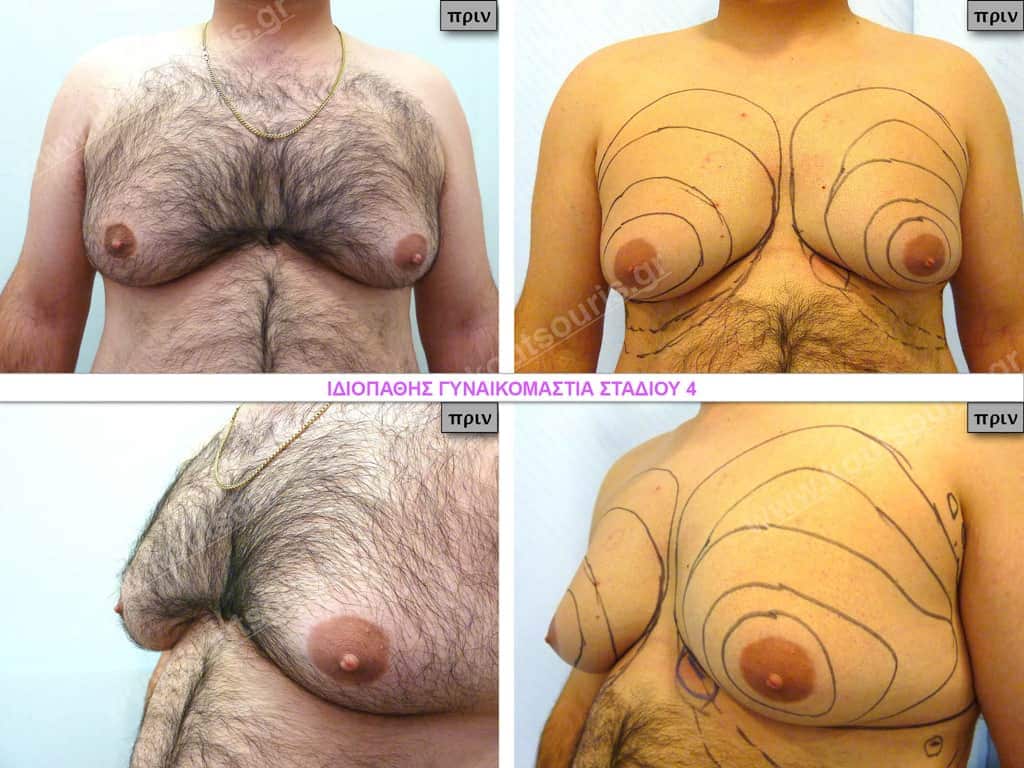
Ιδιοπαθής γυναικομαστία. Τι είναι;
Η ιδιοπαθής γυναικομαστία αφορά το 25% των περιστατικών. Πρόκειται για την ανάπτυξη γυναικείου στήθους σε άνδρες, η οποία δεν σχετίζεται με καμία από τις παραπάνω καταστάσεις. Είναι ένα φαινόμενο το οποίο πολύ απλά το βλέπουμε να συμβαίνει αλλά δεν έχουμε καμία αιτιολογική εξήγηση και γι΄αυτό το ονομάζουμε ιδιοπαθές.
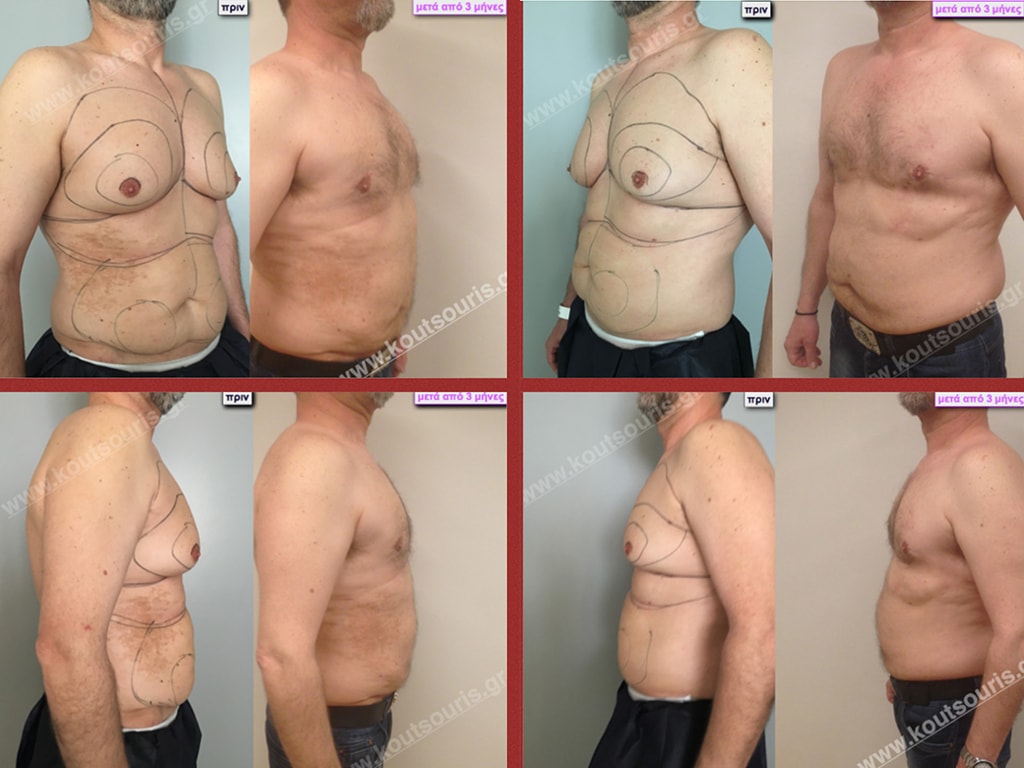
Γυναικομαστία – Ποια είναι τα στάδια και η κλίμακα ταξινόμησης;
Ανάλογα με το βαθμό της υπερτροφίας του μαζικού αδένα και το βαθμό της πτώσης του μαστού ταξινομείται σε πέντε στάδια.
Στάδιο Ι: μικρή προβολή του αδένα, ο οποίος εντοπίζεται ακριβώς πίσω από τη θηλή.
Στάδιο ΙΙ: μέτρια προβολή του αδένα, ο οποίος εντοπίζεται πιο εκτεταμένα πίσω και γύρω από τη θηλή-μικρή λιπομαστία.
Στάδιο ΙΙΙ: μέση προς μεγάλη υπερτροφία του αδένα χωρίς σημαντική πτώση του μαστού-μέτρια λιπομαστία.
Στάδιο IV: μεγάλη υπερτροφία του αδένα με σημαντικού βαθμού πτώση του μαστού – μεγάλη λιπομαστία.
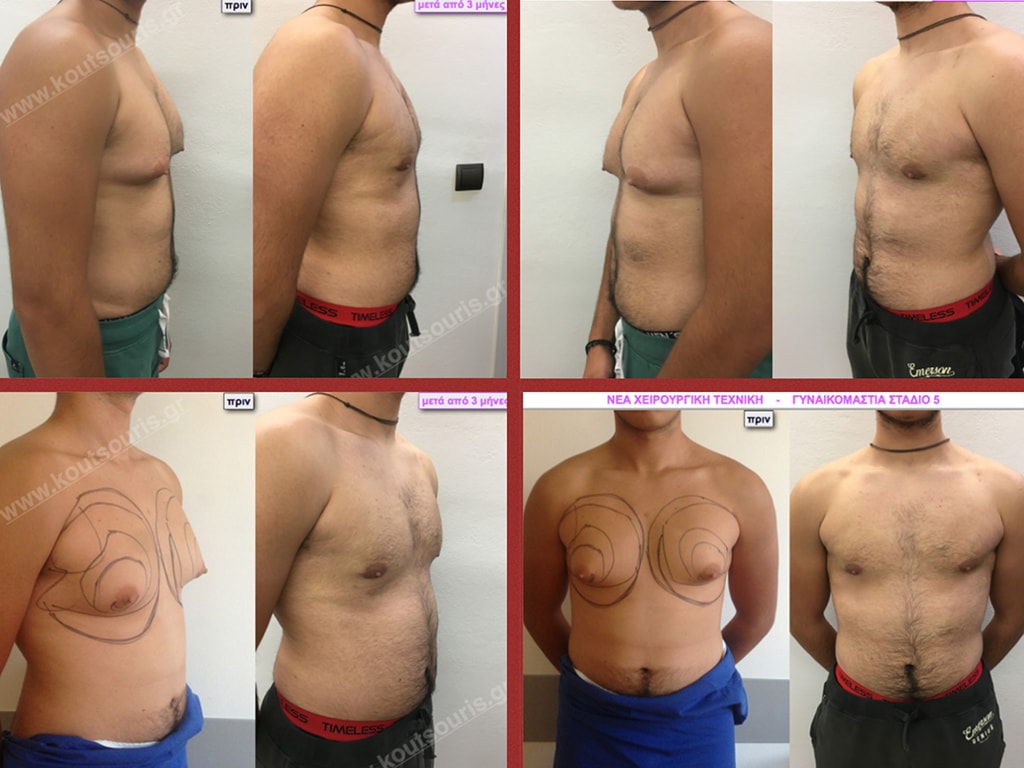
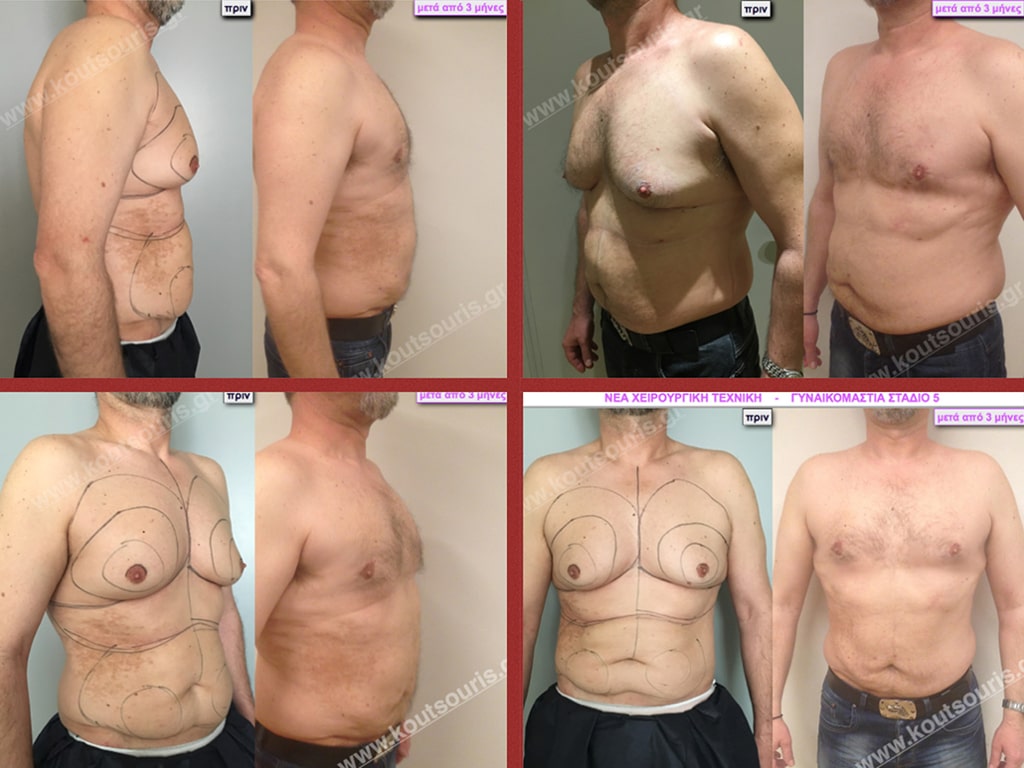
Στάδιο V: μεγάλη υπερτροφία του αδένα, χαλάρωση-περίσσεια δέρματος, μεγάλη πτώση του μαστού, πολύ μεγάλη λιπομαστία.
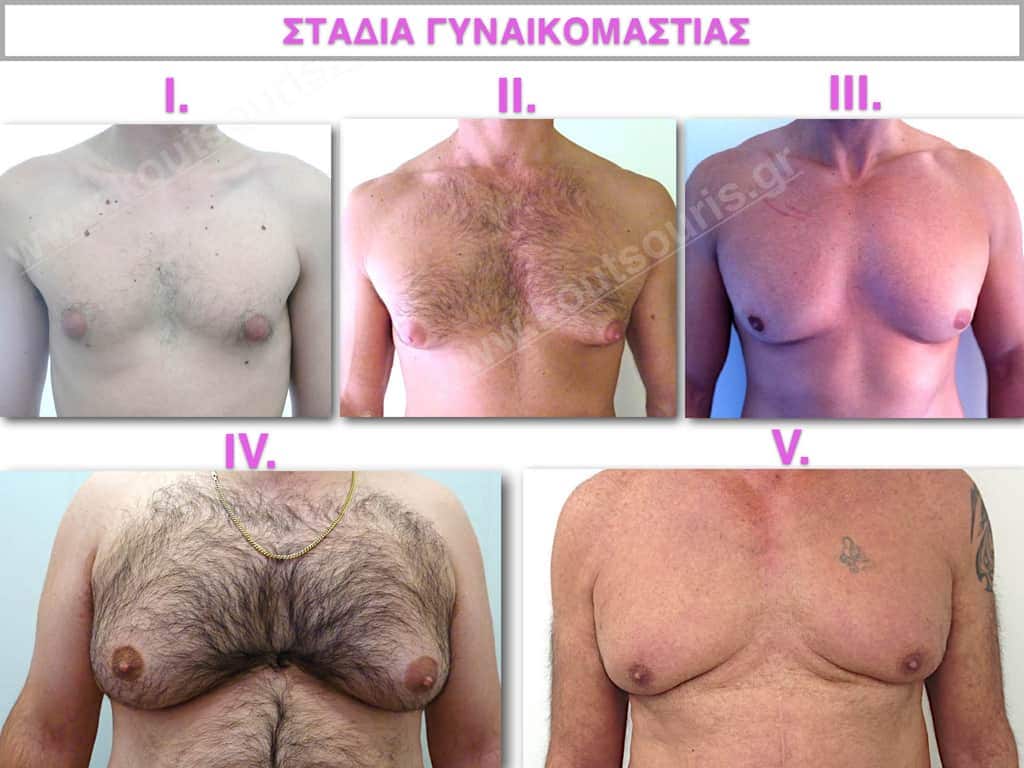
Όλα τα στάδια.
Γυναικομαστία και καρκίνος μαστού.
Η γυναικομαστία δεν σχετίζεται με την ανάπτυξη καρκίνου του μαστού. Ωστόσο μπορεί να μας μπερδέψει κατά τη διάγνωση.
Ο καρκίνος του μαστού στους άντρες είναι πολύ σπάνιος αλλά όχι ανύπαρκτος. Σε κάθε περιστατικό όπου έχουμε αιφνίδια προοδευτικά αυξανόμενη μονόπλευρη ή και αμφοτερόπλευρη μάζας στο μαστό θα πρέπει να αποκλείσουμε το ενδεχόμενο αυτή να οφείλεται σε κακοήθεια.
Γυναικομαστία – Ποια είναι η Θεραπεία;
Η θεραπεία της γυναικομαστίας οφείλει να είναι αιτιολογική.
Στη Φυσιολογική γυναικομαστία, στα νεογνά δεν χρειάζεται να κάνουμε τίποτα ενώ στους νεαρούς έφηβους απαιτείται να περιμένουμε δεδομένου ότι στις περισσότερες περιπτώσεις υποχωρεί.
Αν σε κάποιον έφηβο το υπερτροφικό στήθος παραμείνει σταθερό για δύο χρόνια τότε είναι μόνιμη και χρειάζεται χειρουργική αντιμετώπιση η οποία θα πρέπει να προγραμματιστεί προς το τέλος της εφηβείας δηλαδή σε ηλικία 17-18 χρονών.
Σε ενήλικες με γυναικομαστία μετά τα 55 – 60 έτη, η μόνη λύση για τη διόρθωση του προβλήματος είναι η χειρουργική.
Στην Παθολογική γυναικομαστίαπρέπει πρώτα να θεραπευθεί η αιτία που προκαλεί τη νόσο και ύστερα να διορθωθεί χειρουργικά η υπερτροφία του μαστού. Για παράδειγμα αν η υπερτροφία του στήθους οφείλεται σε υπερθυρεοειδισμό ή σε όγκο του όρχεως ή των επινεφριδίων θα πρέπει πρώτα να επιληφθούμε του αντίστοιχου νοσήματος και μετά να τη θεραπεύσουμε χειρουργικά.
Στη Φαρμακευτική γυν/στίαθα πρέπει να ελέγξουμε την έκθεση του οργανισμού στα αντίστοιχα σκευάσματα, σε αναβολικές ή εθιστικές ουσίες όπως μαριχουάνα, αλκοόλ κλπ και ταυτόχρονα να την αντιμετωπίσουμε χειρουργικά.
Στην Ιδιοπαθή γυναικομαστία η λύση στο πρόβλημα είναι αμιγώς χειρουργική και πρέπει να προγραμματίζεται μετά το πέρας της εφηβείας ή μεταγενέστερα.
“Πρέπει να τονίσουμε οτι σε όλα τα περιστατικά γυναικομαστίας, θα πρέπει πρώτα να αποκλείσουμε το φαινόμενο η γυναικομαστία να οφείλεται σε παθολογικά αίτια πριν κατατάξουμε τη νόσο σε φυσιολογική ή ιδιοπαθή.”
Μπορεί να θεραπευθεί με φάρμακα;
Παρόλο που υπάρχουν κάποια φάρμακα που μπορούν να μειώσουν τον αδένα, όπως για παράδειγμα τα αντιοιστρογόνα, η θεραπεία με αυτά τα φάρμακα μπορεί να έχει σημαντικές παρενέργειες με αποτέλεσμα να έχουν περιορισμένη χρήση. Από την άλλη τα φάρμακα για γυναικομαστία συχνά δεν μπορούν να οδηγήσουν σε πλήρη αποκατάσταση του προβλήματος και γι’ αυτό δεν τα προτείνουμε.
ΝΕΑ Χειρουργική θεραπεία.
Η θεραπεία εκλογής για την οριστική λύση από την αντιαισθητική γυναικομαστία είναι η Χειρουργική.
Σήμερα σε αντίθεση με το παρελθόν, εφαρμόζουμε μια Νέα Χειρουργική τεχνική με την οποία επαναφέρουμε την αρρενωπή εικόνα στον αντρικό θώρακα. Το αποτέλεσμα της επέμβασης είναι εξαιρετικό μιας και οι ουλές είναι σχεδόν αόρατες αφού κρύβονται σε φυσιολογικές πτυχές του δέρματος.
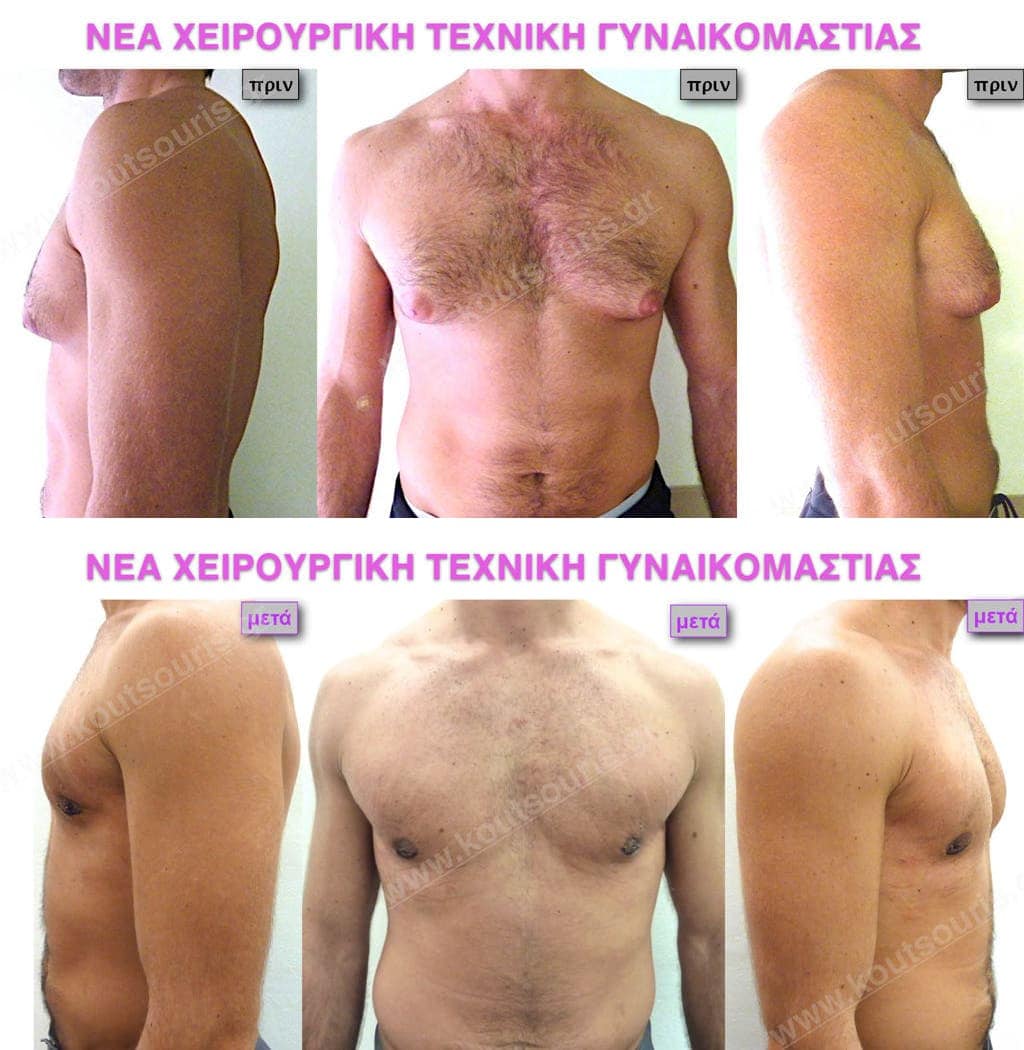
Η Νέα Χειρουργική Θεραπεία.
Η παλαιότερη τεχνική.
Είναι γνωστές παλαιότερες χειρουργικές τεχνικές όπου η αντιμετώπιση της υπερτροφίας του αδένα γίνεται με επεμβάσεις τύπου μαστεκτομής. Υπάρχουν αρκετοί χειρουργοί που χρησιμοποιούν τεχνικές μαστεκτομής για τη διόρθωση της γυναικομαστίας ακόμη και σήμερα.
Σε αυτές τις τεχνικές δίνεται βεβαίως λύση στον όγκο του μαστού όμως το αποτέλεσμα της επέμβασης δεν είναι καθόλου αποδεκτό δεδομένου ότι αφήνει δύσμορφες ουλές στο δέρμα.
Με την κλασική χειρουργική, η επέμβαση γίνεται με αφαίρεση του αδένα και της περίσσειας του δέρματος μαζί, με αποτέλεσμα όμως να παραμένουν άσχημες ουλές στο θώρακα. Δηλαδή αρχικά ο ασθενής ντρέπεται να δείξει το στήθος του λόγω υπερβολικού μεγέθους και προβολής.
Η ΝΕΑ ΧΕΙΡΟΥΡΓΙΚΗ ΤΕΧΝΙΚΗ αποκατάστασης της γυναικομαστίας.
Τη λύση για το πως θα μειωθεί ο όγκος του μαστού χωρίς εμφανείς ουλές στο δέρμα τη δίνει μια καινούρια Xειρουργική τεχνική.
Η Nέα Χειρουργική τεχνική της Πλαστικής Χειρουργικής για την αποκατάσταση της γυναικομαστίας συνδυάζει την:
1. την τεχνική της Λιποαναρρόφησης με
2. την Ενδοσκοπική Χειρουργική.
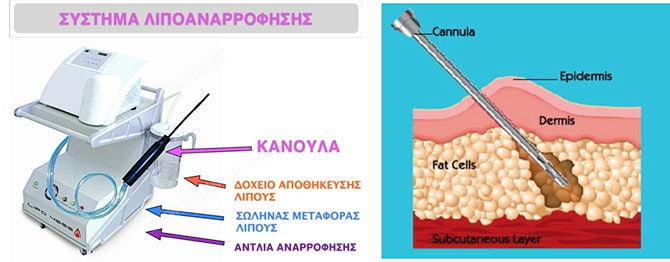
Τι είναι η Λιποαναρρόφηση;
Η επέμβαση της Λιποαναρρόφησης είναι μια πολύ έξυπνη επέμβαση. Μέσα από πολύ μικρές οπές, χωρίς να αφαιρέσουμε καθόλου δέρμα, μπορούμε να αφαιρέσουμε το πλεονάζον υποδόριο λίπος από σημεία τοπικής λιποδυστροφίας του ανθρώπινου σώματος.
Η Λιποαναρρόφηση γίνεται με λεπτά χειρουργικά εργαλεία που μοιάζουν με σωλήνες και ονομάζονται «κάνουλες». Με τις «κάνουλες» αναρροφάμε το περιττό λίπος από τα σημεία λιποδυστροφίας χρησιμοποιώντας μια ειδική συσκευή αναρρόφησης.
Τι είναι η Ενδοσκοπική Χειρουργική;
Πρόκειται για την πλέον σύγχρονη χειρουργική τεχνική όπου χρησιμοποιώντας ενδοσκόπιο δηλαδή οπτικές ίνες και ψυχρό φωτισμό μπορούμε να διορθώσουμε δυσμορφίες σε βαθύτερους ιστούς μέσα από πολύ μικρές τομές στο δέρμα.
Τι αναισθησία εφαρμόζεται στην επέμβαση της γυναικομαστίας;
Η επέμβαση γίνεται κατεξοχήν με γενική αναισθησία. Μικρές γυναικομαστίες παρόλα αυτά μπορεί να γίνουν με τοπική νάρκωση ή σε συνδυασμό με μέθη (νευροληπτοαναλγησία).
Πρέπει να τονίσουμε ότι σε αντίθεση με ότι πιστεύει ο πολύς κόσμος, η γενική νάρκωση σε ασθενείς χωρίς παθολογικά προβλήματα, είναι η ασφαλέστερη των ναρκώσεων δεδομένου ότι τα ζωτικά συστήματα του ασθενούς βρίσκονται πλήρως ελεγχόμενα από τον αναισθησιολόγο κάτι που δεν συμβαίνει απόλυτα με τους άλλους τύπους αναισθησίας.
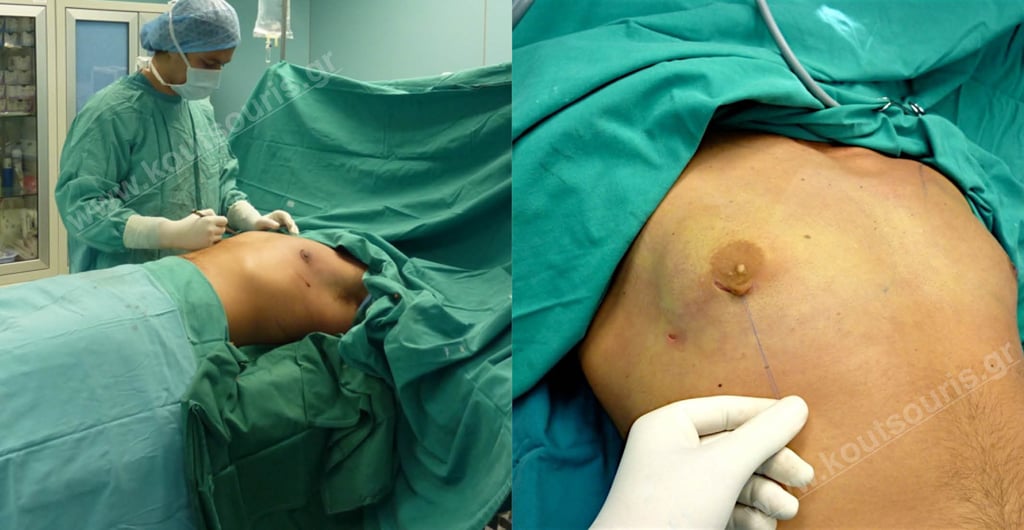
Φωτογραφία σε Χειρουργικό Περιβάλλον.
Πως γίνεται η επέμβαση με τη ΝΕΑ ΧΕΙΡΟΥΡΓΙΚΗ ΤΕΧΝΙΚΗ γυναικομαστίας;
Ο ασθενής τοποθετείται σε ύπτια θέση και υποβάλεται σε νάρκωση. Αρχικά κάνουμε διήθηση στην υπό θεραπεία περιοχή με ένα διάλυμμα τοπικού αναισθητικού και αγγεισυσπαστικού φαρμάκου, ούτως ώστε o ασθενής να μην πονάει καθόλου μετεγχειρητικά και η επέμβαση να είναι σχεδόν αναίμακτη.
Αφού περιμένουμε λίγα λεπτά, κάνουμε Λιποαναρρόφηση στην περιοχή του υπερτροφικού μαστού. Η επέμβαση γίνεται με μια πολύ λεπτή «κάνουλα» διαμέτρου 2,5-3 χιλιοστών η οποία εφαρμόζεται μέσα από μια μικρή τομή 3-4 χιλιοστών, κοντά στη σύστοιχη μασχάλη.
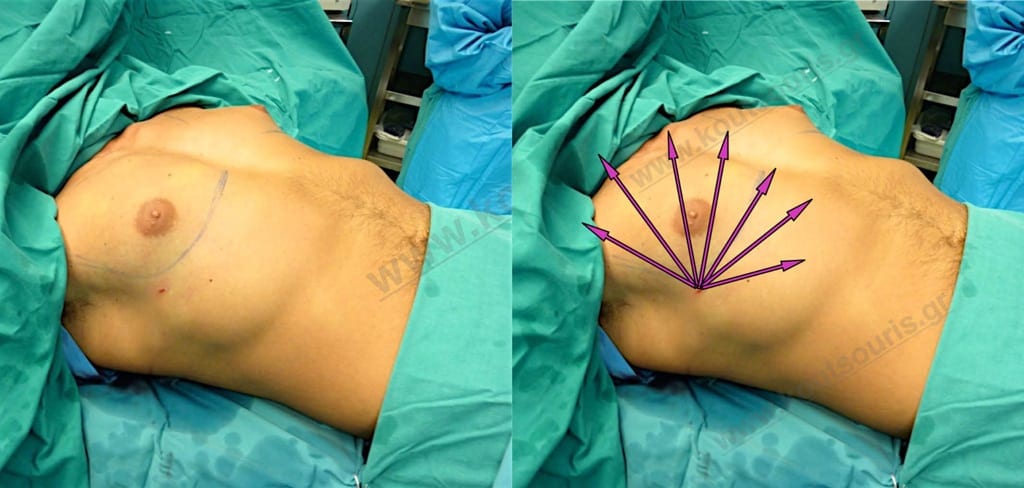
Ενδοσκοπική αφαίρεση.
Στη συνέχεια κάνουμε Ενδοσκοπική αφαίρεση του αδένα. Χρησιμοποιούμε ένα ειδικό άγγιστρο με οπτικές ίνες ψυχρού φωτισμού, μέσω του οποίου αφαιρούμε ενδοσκοπικά τον υπερτροφικό μαζικό αδένα.
Ο μαζικός ή μαστικός αδένας που προβάλλει στη Γυναικομαστία και είναι ο κύριος υπεύθυνος για την εμφάνισή της, είναι ένας λευκωπός, συμπαγής, σκληρός αδένας με ινώδη στοιχεία ο οποίος μοιάζει σαν γομολάστιχα και δεν μπορεί να αφαιρεθεί με κανέναν άλλο τρόπο παρά μόνο χειρουργικά.
Η τομή εισόδου του ενδοσκοπίου στο υποδόριο είναι πολύ μικρή, μήκους περίπου 2,5 με 3 εκατοστά. Η τομή εισόδου σχεδιάζεται σαν μισοφέγγαρο στο κάτω ή στο άνω όριο της θηλής ούτως ώστε να κρύβεται εκεί μετεγχειρητικά.
Η επέμβαση τελειώνει αφού ξανακάνουμε Λιποαναρρόφηση και εξομαλύνουμε τελείως την πρόσθια επιφάνεια του κορμού.
Τι γίνεται με το πλεονάζον δέρμα;
Όταν με τη Λιποαναρρόφηση απελευθερωθεί το δέρμα από τον υποκείμενο λιπώδη ιστό, τότε είναι εντυπωσιακό ότι το δέρμα συρρικνώνεται ομοιόμορφα και “μαζεύει”. Αυτό έχει σαν αποτέλεσμα, στις περισσότερες των περιπτώσεων, μετά τη Λιποαναρρόφηση να μην περισσεύει σχεδόν καθόλου δέρμα και άρα να μην χρειάζεται να αφαιρεθεί. Αυτό έχει σαν αποτέλεσμα, τις περισσότερες φορές, μετά τη Λιποαναρρόφηση να μην περισσεύει σχεδόν καθόλου δέρμα και άρα να μην χρειάζεται να αφαιρεθεί. ! Με τη Νέα τεχνική, στις περισσότερες περιπτώσεις δεν δημιουργούνται ουλές από την αφαίρεση του πλεονάζοντος δέρματος ούτε βαθουλώματα και ασυμμετρίες στο πρόσθιο θωρακικό τοίχωμα αφού γίνεται εξομάλυνση των ιστών με την κάνουλα της λιποαναρρόφησης.
Ωστόσο σε γυναικομαστίες με μεγάλη χαλάρωση και περίσσεια δέρματος – παρόλη τη συρρίκνωση – συνήθως χρειάζεται αφαίρεση του πλεονάζοντος δέρματος. Οι τομές σε αυτή την περίπτωση προσπαθούμε να κρύβονται μέσα σε φυσιολογικές πτυχές ή ανατομικά σημεία όπως για παράδειγμα στη θηλή του μαστού.
Θα γίνουν μεγάλες τομές στο δέρμα με τη ΝΕΑ ΧΕΙΡΟΥΡΓΙΚΗ ΤΕΧΝΙΚΗ;
Με την εναλλαγή Λιποαναρρόφηση-Ενδοσκοπική Χειρουργική-Λιποαναρρόφηση πετυχαίνουμε στις περισσότερες περιπτώσεις να μην χρειάζεται να αφαιρέσουμε καθόλου δέρμα και άρα να μην έχουμε σχεδόν καθόλου εμφανείς ουλές. Η εξήγηση όπως αναφέραμε είναι ότι το δέρμα μετά την απελευθέρωσή του από τους υποκείμενους ιστούς συρρικνώνεται ομοιόμορφα και δεν περισσεύει.
Στις περισσότερες περιπτώσεις (στάδιο 1, 2, 3 και 4) οι τομές της επέμβασης είναι πολύ μικρές, σχεδόν αόρατες αφού σχεδιάζονται στις φυσιολογικές πτυχές του δέρματος.
Οι τομές σε αυτά τα στάδια αποκατάστασης είναι:
- μια πολύ μικρή σχεδόν αόρατη τομή, μήκους 3-4 χιλιοστά στα πλάγια του θώρακα (λόγω της λιποαναρρόφησης) και
- μια τομή μήκους 2,5-3 εκατοστά στο άνω (ή στο κάτω) όριο της κάθε θηλής, σαν μισοφέγγαρο, η οποία όμως δεν φαίνεται εύκολα καθώς “καμουφλάρεται” πολύ καλά λόγω της ανατομικής της θέσης.
Σε περιπτώσεις εξεσημασμένης γυναικομαστίας (στάδιο 5) ή μετά από πολύ μεγάλη απώλεια βάρους, όπου υπάρχει μεγάλη χαλάρωση και περίσσεια δέρματος, μπορεί να χρειαστεί μείωση του υπερβάλλοντος δέρματος. Η αφαίρεση της χαλάρωσης του δέρματος δεν γίνεται σε αυτόν τον χειρουργικό χρόνο αλλά θα πρέπει να περιμένουμε τουλάχιστον 3 με 4 μήνες μετά την πρώτη επέμβαση. Θα πρέπει να περιμένουμε τόσο γιατί όσο περνά ο χρόνος η εικόνα του δέρματος βελτιώνεται με αποτέλεσμα η έκταση του δέρματος που θα χρειαστεί να αφαιρέσουμε να είναι σίγουρα λιγότερη και άρα η τομή στο δέρμα σαφώς μικρότερη.
Στις πολύ μεγάλες γυναικομαστίες η διόρθωση της περίσσειας του δέρματος είναι μια πολύ απλή επέμβαση, διάρκειας μισής ώρας περίπου που γίνεται με τοπική αναισθησία.
Η τομή που επιλέγουμε για να αφαιρέσουμε το δέρμα σε αυτές τις περιπτώσεις, μοιάζει με “Ο” ή με “Ω” ανάλογα με το μέγεθος της περίσσειας. Και σε αυτή την περίπτωση όμως οι ουλές δεν είναι καθόλου αντιαισθητικές αφού είναι πολύ λεπτές και κρύβονται πολύ καλά.
Γυναικομαστία – Μετά την επέμβαση με τη Νέα Χειρουργική τεχνική
Μετά την επέμβαση ο ασθενής δεν χρειάζεται να παραμείνει στην κλινική παρά μόνο για 3 με 4 ώρες. Συνήθως δεν υπάρχει καθόλου πόνος παρά μόνο ενόχληση ή μούδιασμα στην περιοχή. Προληπτικά μόνο προτείνουμε ήπια παυσίπονα για τις επόμενες δύο με τρεις ημέρες.
Άμεσα μετεγχειρητικά ο ασθενής φορά ένα ειδικό γιλέκο το οποίο πιέζει την περιοχή ομοιόμορφα. Το γιλέκο αυτό είναι από ειδικό υλικό, είναι διάτρητο, αυτοαεριζόμενο, πολύ άνετο και το φορά συνολικά για τέσσερις με πέντε εβδομάδες περίπου.
Αλλαγή κάνουμε την αμέσως επόμενη ημέρα. Συνήθως δεν χρησιμοποιούμε παροχετεύσεις, ωστόσο αν χρειαστούν είναι πολύ μικρές και αφαιρούνται στην πρώτη αλλαγή.
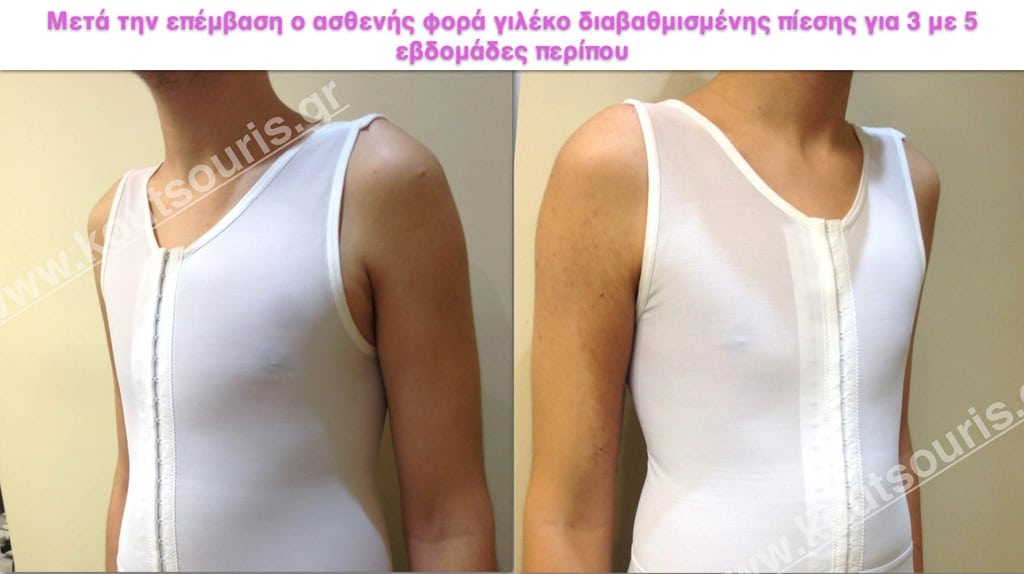
Ασθενής με γιλέκο διαβαθμισμένης πίεσης.
Μπάνιο μπορεί να κάνει από την επόμενη κιόλας ημέρα χωρίς πρόβλημα. Τα ράμματα στην περιοχή της θηλής είναι απορροφήσιμα και δεν χρειάζονται αφαίρεση.
Στη δουλειά του μπορεί να επιστρέψει κανείς μετά από 2 ημέρες συνήθως. Αν πρόκειται για βαρειά σωματική εργασία τότε επιστρέφει προοδευτικά μετά από 3 με 5 ημέρες.
Γυναικομαστία. Παρενέργειες ή επιπλοκές με τη Νέα Χειρουργική τεχνική.
Σπάνια μετά την επέμβαση μπορεί να εμφανιστούν εκχυμώσεις (μελανιές) στο δέρμα και οίδημα που υποχωρούν αυτόματα σε 5-7 ημέρες συνήθως. Επίσης δημιουργία αιματώματος, συλλογής ορού (όρωμα) ή φλεγμονής στην περιοχή μπορεί να συμβούν σπάνια και αντιμετωπίζονται άμεσα με παροχέτευση και αντιβιωτικά.
Η περιοχή είναι μουδιασμένη και η υπαισθησία υποχωρεί προοδευτικά μέσα σε τρεις με έξι εβδομάδες συνήθως.
Μικρές ασυμμετρίες της περιοχής μπορεί επίσης να εμφανιστούν, οι οποίες αντιμετωπίζονται συνήθως μετά το τετράμηνο με τοπική αναισθησία.
ΝΕΑ ΧΕΙΡΟΥΡΓΙΚΗ ΤΕΧΝΙΚΗ με Μόνιμο αποτέλεσμα
Η αφαίρεση του μαστικού αδένα και του λιπώδους ιστού με την επέμβαση γυναικομαστίας έχει ΜΟΝΙΜΟ αποτέλεσμα.
Κατά την επέμβαση αποκατάστασης του στήθους αφαιρείται περίπου το 90 με 95% του αδένα και επομένως παραμένει μόνο ένα 5-10% αδένα όπως ακριβώς υπάρχει και στο φυσιολογικό στήθος. Ο αδένας αυτός είναι υγιής και παραμένει ακριβώς πίσω από τη θηλή ούτως ώστε να μην υπάρχει βύθισμα της θηλής.
Δεδομένου ότι ένα μεγάλο ποσοστό εμφάνισης γυναικομαστίας οφείλεται σε λήψη φαρμάκων, πρέπει να έχουμε υπόψιν μας ότι αν κάποιος παίρνει φάρμακα ή ουσίες που την προκαλούν τότε μετά την επέμβαση αποκατάστασης δεν κινδυνεύει να ξανακάνει διόγκωση στην περιοχή του στήθους. Αυτό συμβαίνει γιατί το 90 με 95% του αδένα έχει αφαιρεθεί οπότε το 5 με 10% που απομένει είναι φυσιολογικός αδένας που δεν μπορεί να “αρωματιστεί” και να υπερτραφεί οπότε να προκαλέσει ξανά ορατή διόγκωση.
Πρέπει να έχουμε υπόψιν μας ότι, όπως άλλωστε συμβαίνει και στην πλειονότητα των επεμβάσεων της Πλαστικής Χειρουργικής, για να ολοκληρωθεί το αποτέλεσμα της επέμβασης της γυναικομαστίας απαιτούνται περίπου 3 με 6 μήνες. Μετά από αυτό το χρονικό διάστημα η εικόνα της επέμβασης δεν αλλάζει.
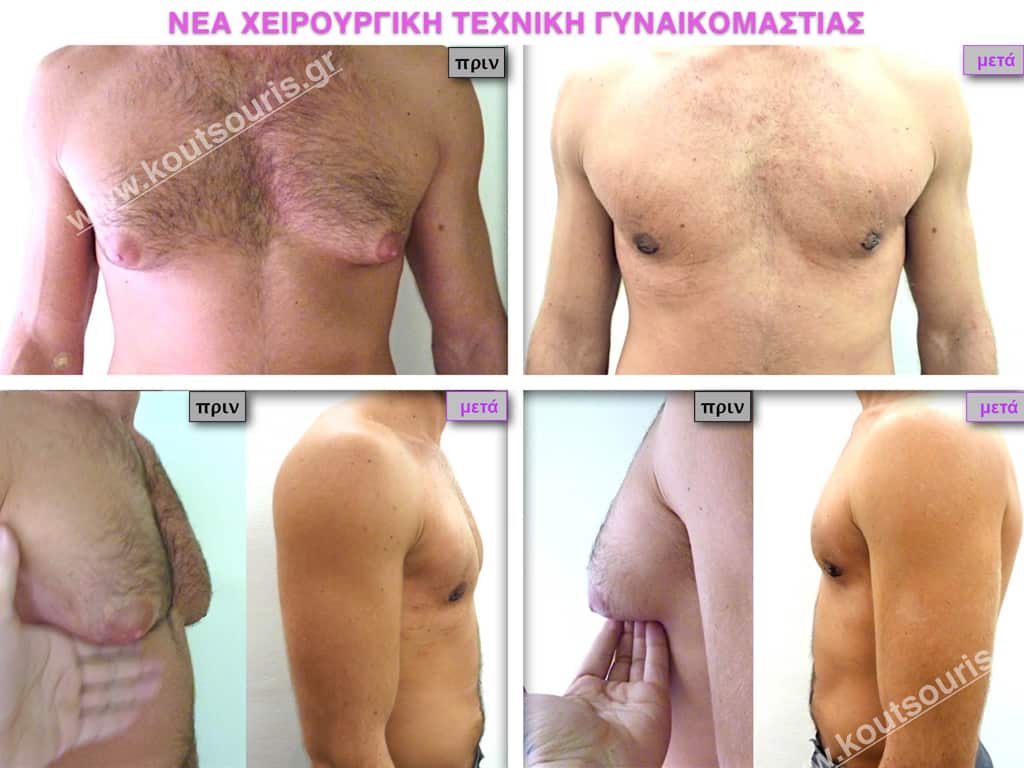
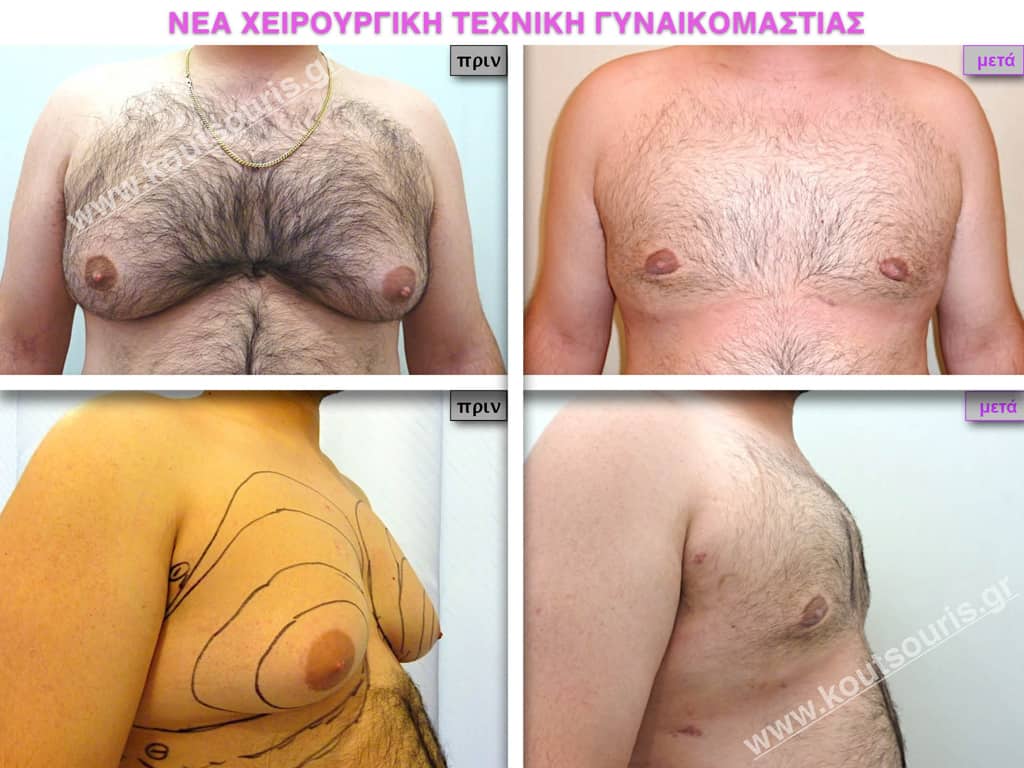
Πως μοιάζει το στήθος μετά την επέμβαση;
Με τη Νέα Τεχνική της Πλαστικής Χειρουργικής η αποκατάσταση της γυναικομαστίας γίνεται με πολύ μεγάλη ασφάλεια ενώ το αποτέλεσμα της επέμβασης είναι πραγματικά εξαιρετικό.
Μετά την επέμβαση το στήθος είναι αντρικό. Δεν προβάλλει μέσα από το μπλουζάκι, δεν κρέμεται, δεν μοιάζει γυναικείο όπως έμοιαζε πριν την επέμβαση, η περιοχή του θώρακα είναι επίπεδη και το σημαντικότερο είναι οτι, στις περισσότερες περιπτώσεις, οι ουλές είναι σχεδόν ανύπαρκτες.
Για να λύσουμε ένα πρόβλημα πρέπει πρώτα από όλα να καταλάβουμε ακριβώς ποιο είναι το
πρόβλημα. Στη συνέχεια θα πρέπει να βρούμε και να εφαρμόσουμε:
- την καταλληλότερη,
- την ασφαλέστερη,
- την πιο αποτελεσματική και
- την περισσότερο οικονομική θεραπεία για τον ασθενή μας.
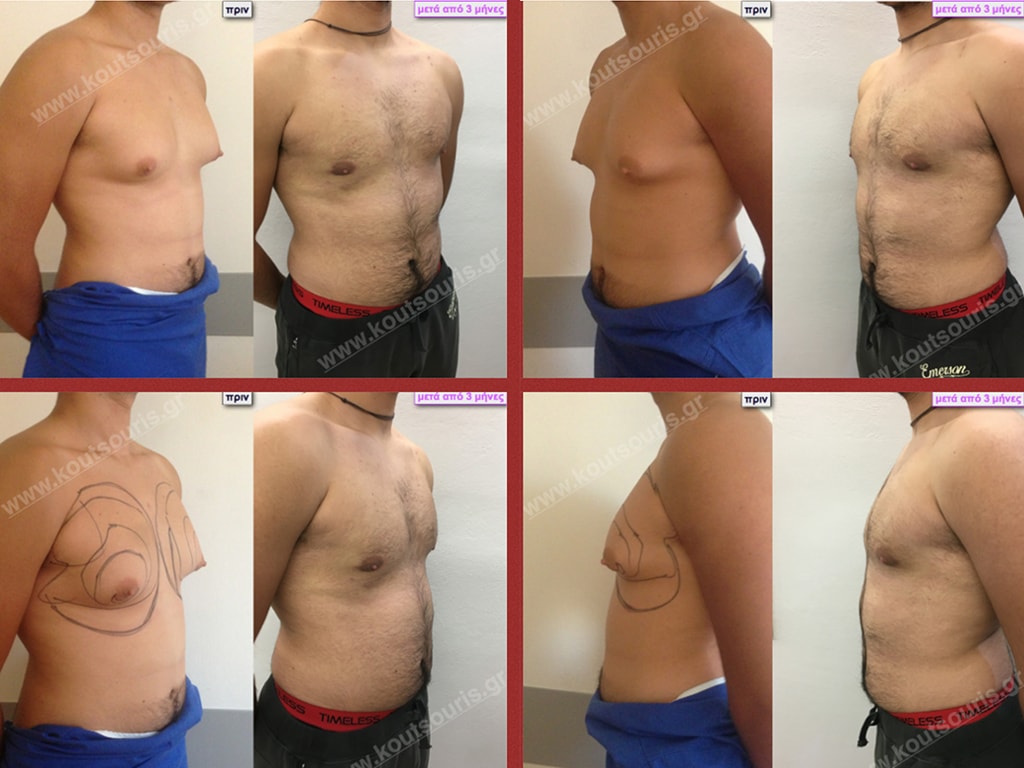
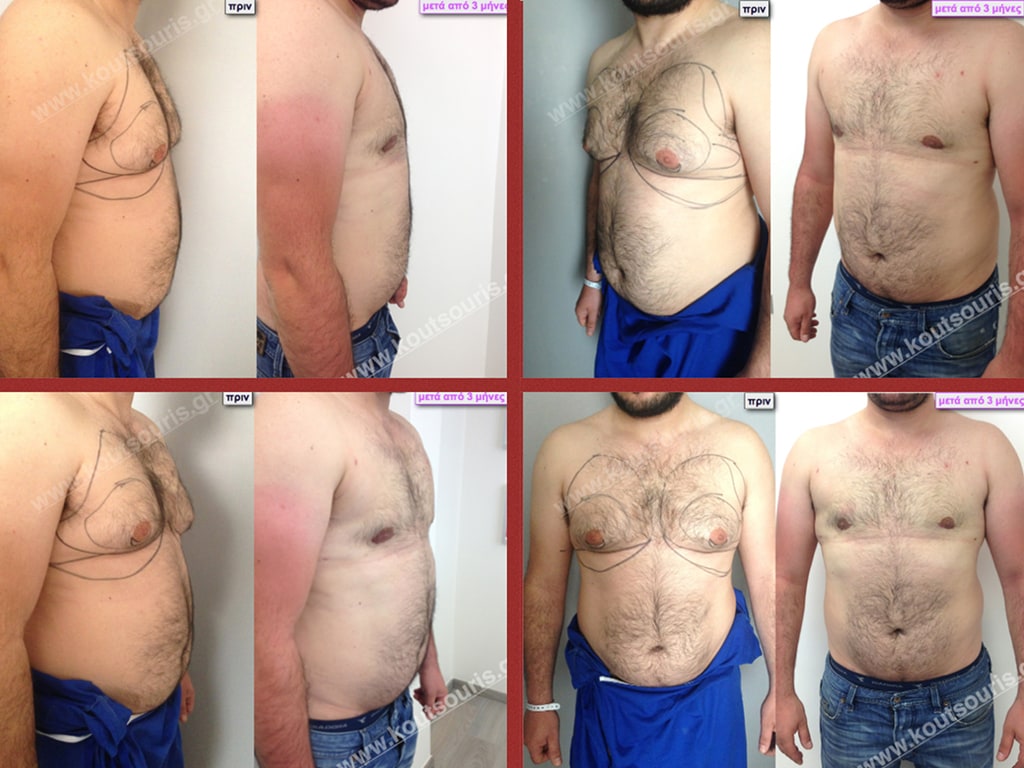
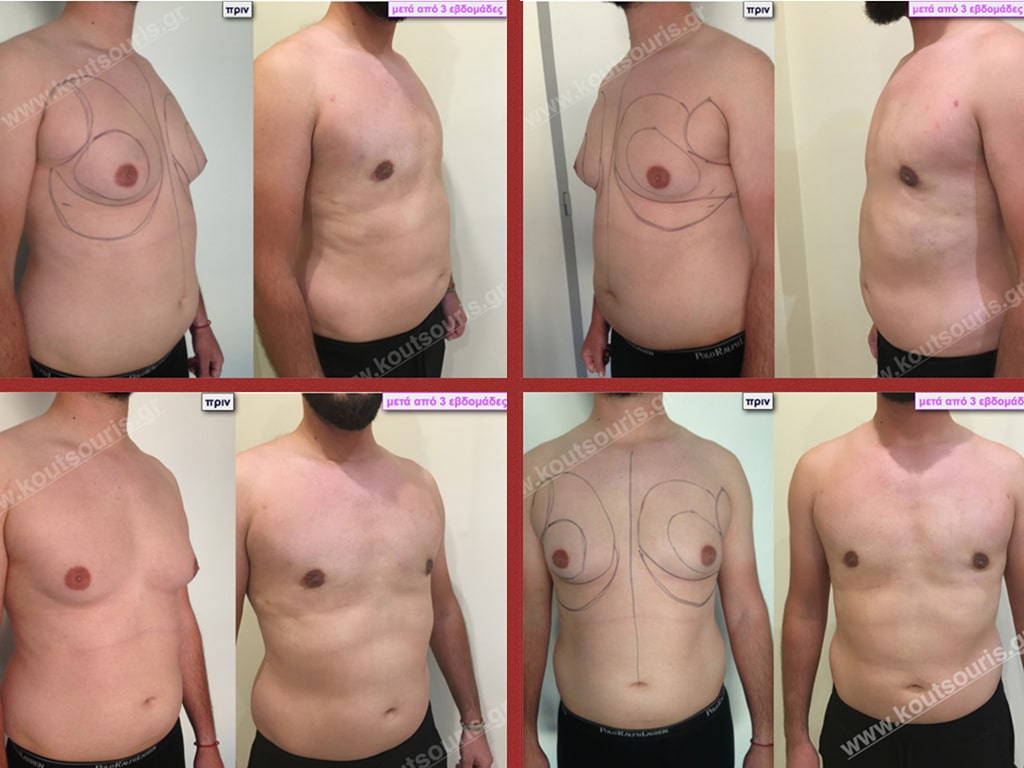
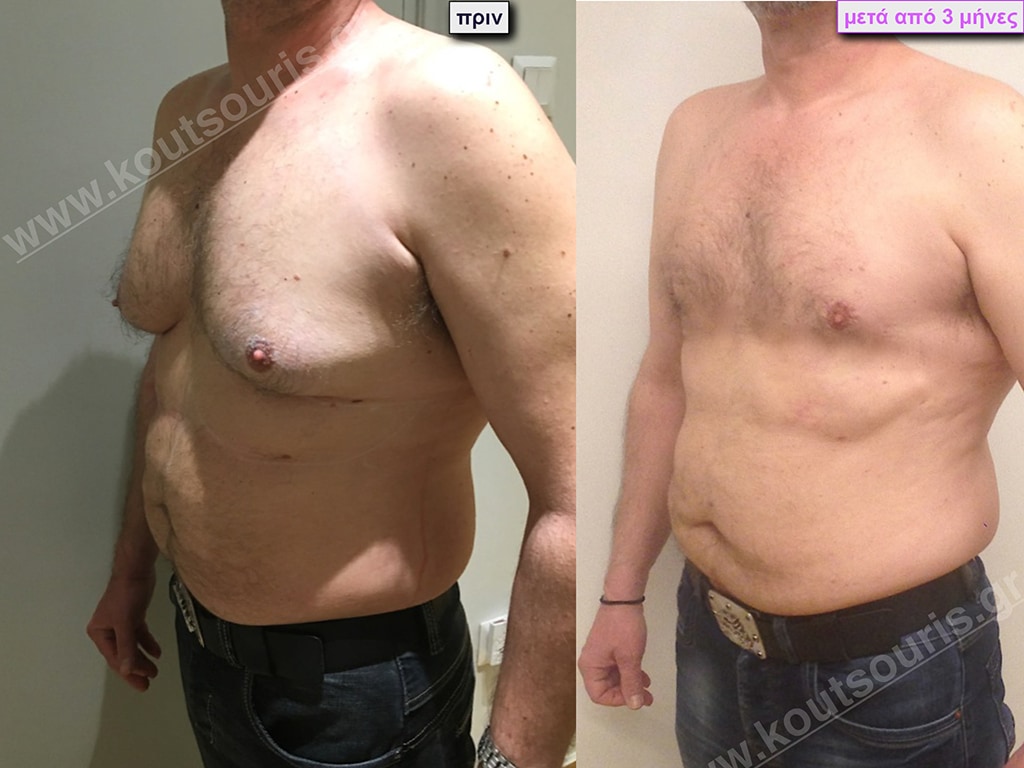
Εικόνες αποκατάστασης Γυναικομαστίας ΠΡΙΝ και ΜΕΤΑ
Π.Β. Αθλητής πολεμικών τεχνών, 27 ετών με Γυναικομαστία 1ου Βαθμού και μέτρια τοπική λιποδυστροφία κοιλίας,πλαϊνών κοιλίας και οσφύος.
• Υποβλήθηκε σε επέμβαση Γυναικομαστίας και 3D-Λιπογλυπτική όπου αφαιρέθηκαν 1500ml καθαρού λιπώδους ιστού & ο υπερτροφικός αδένας βάρους
• 100gr δεξιά και
• 80gr αριστερά &
σκιαγραφήθηκαν καλύτερα οι κοιλιακοί μύες.
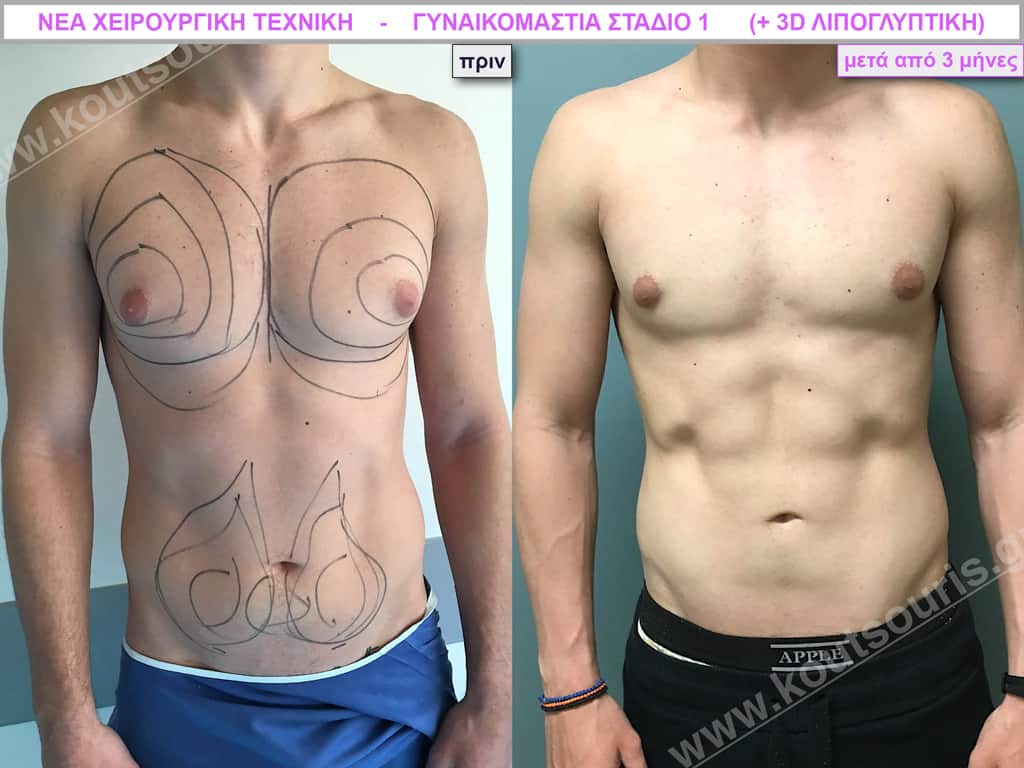
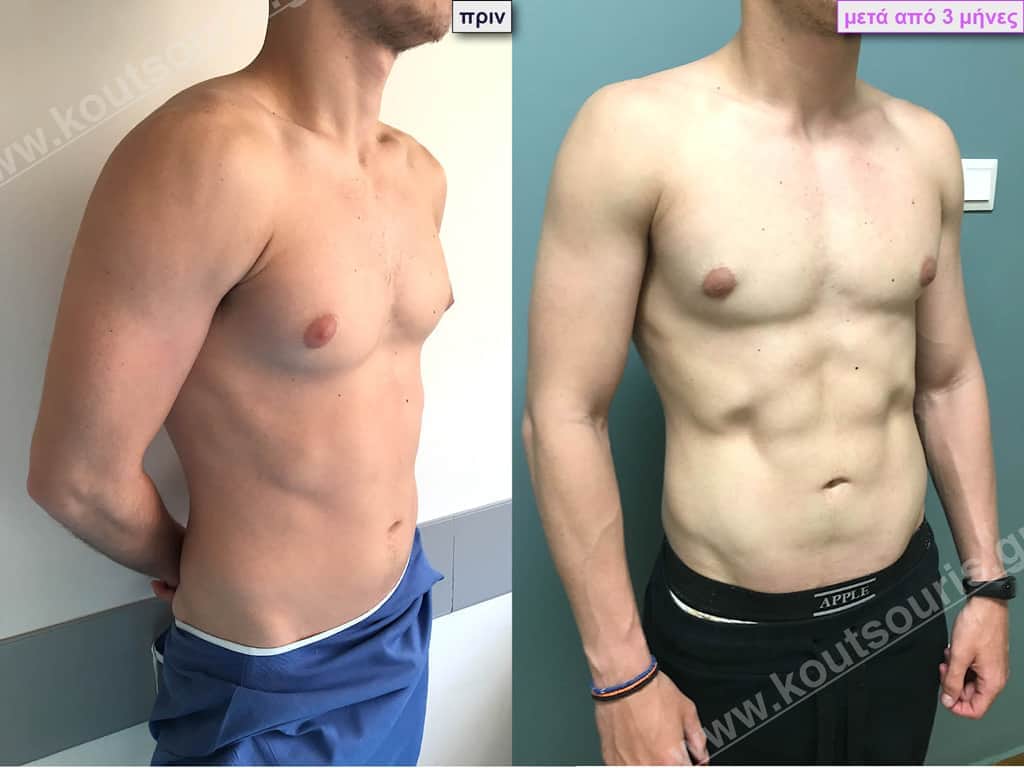
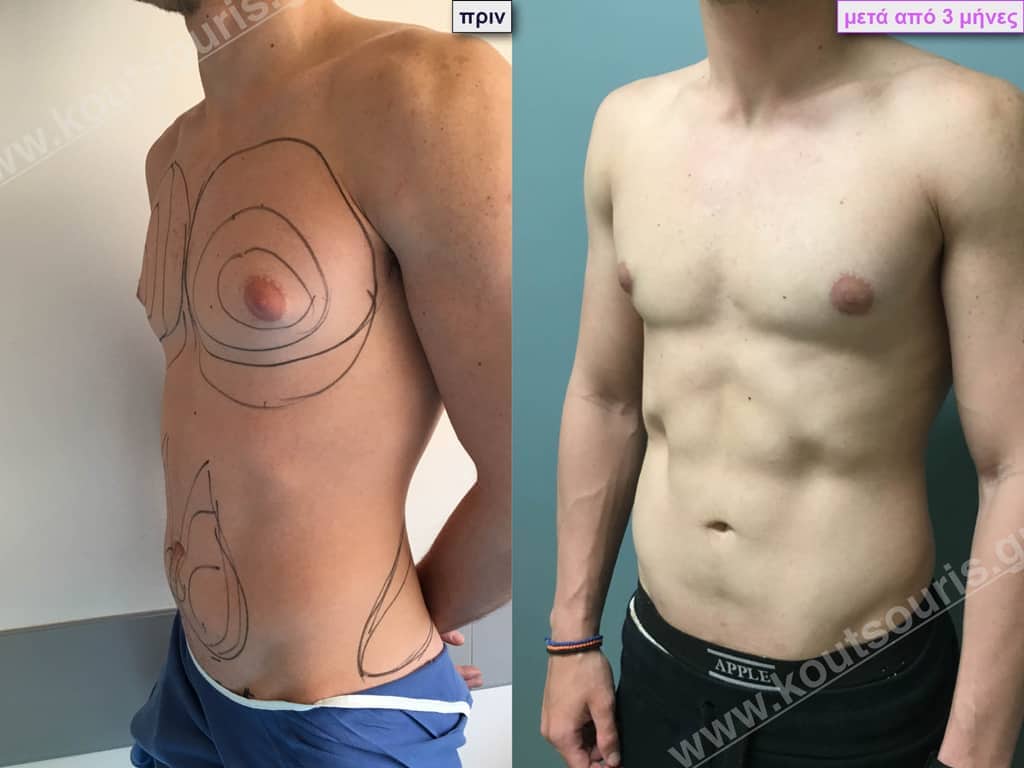
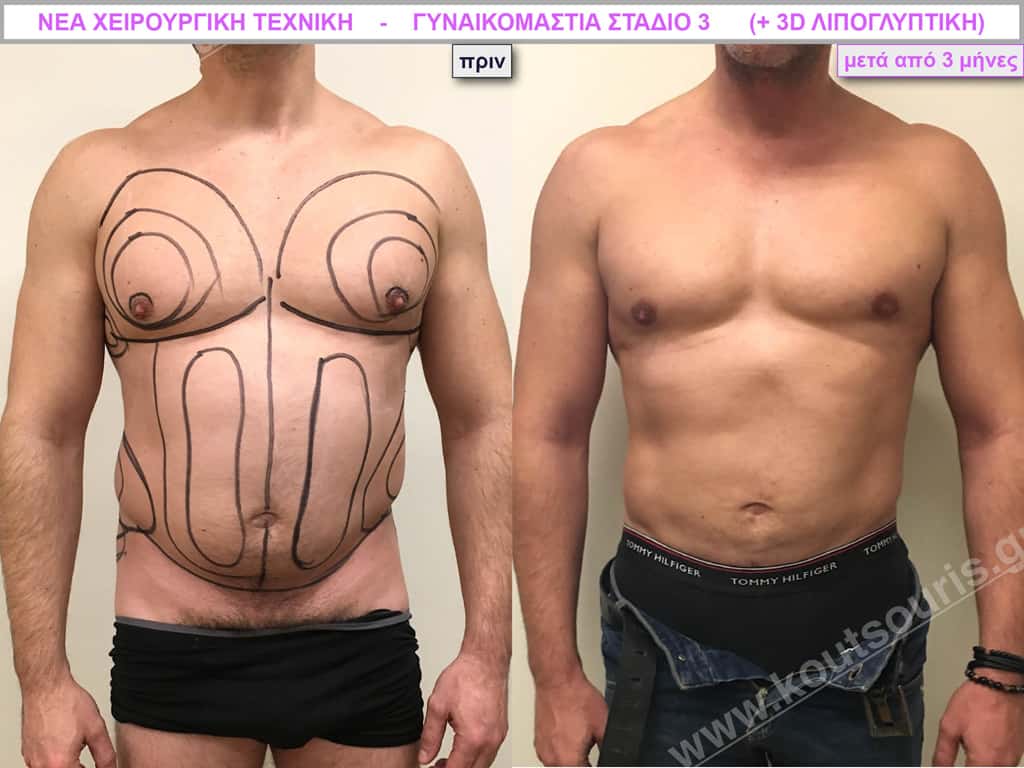
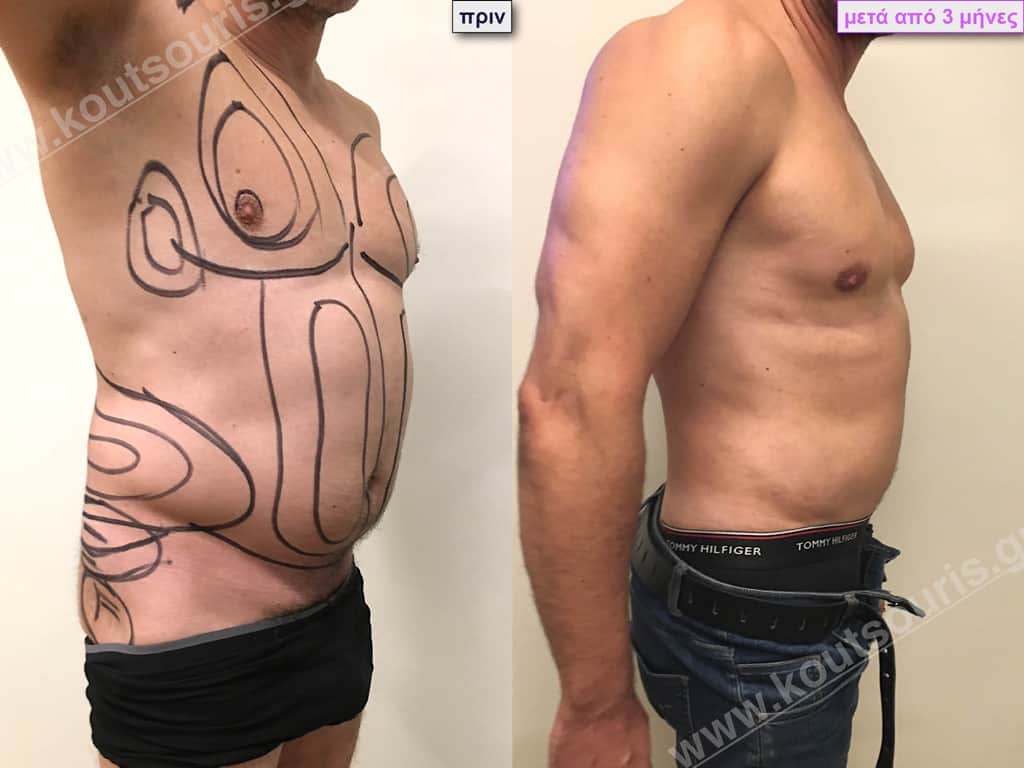
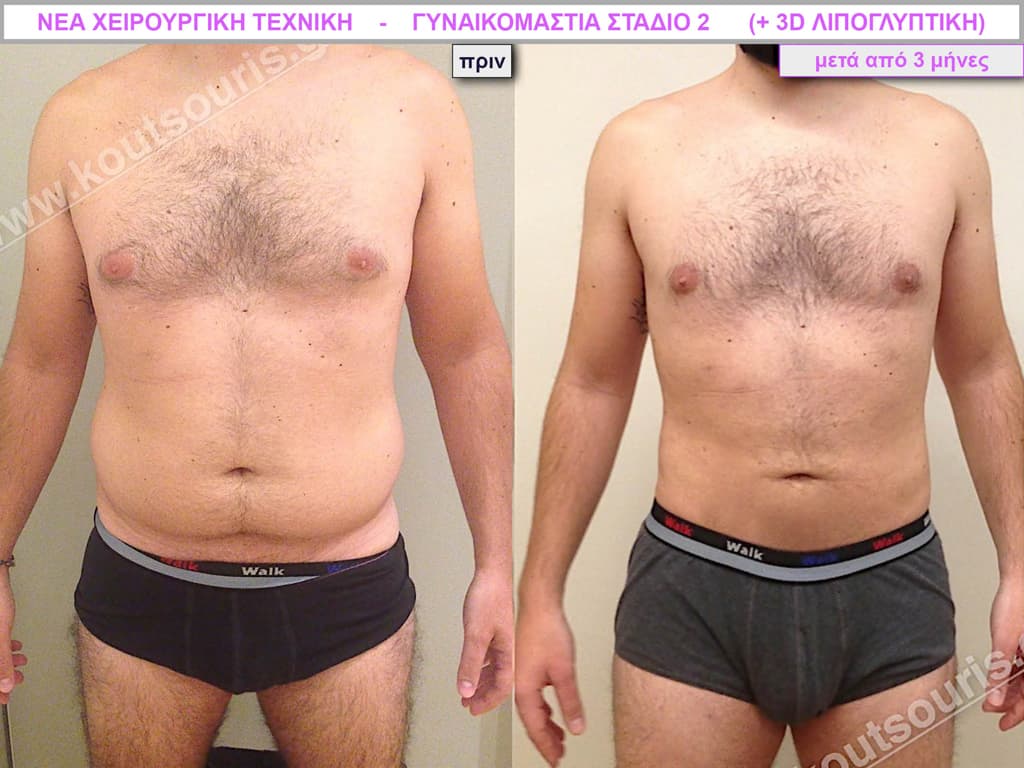
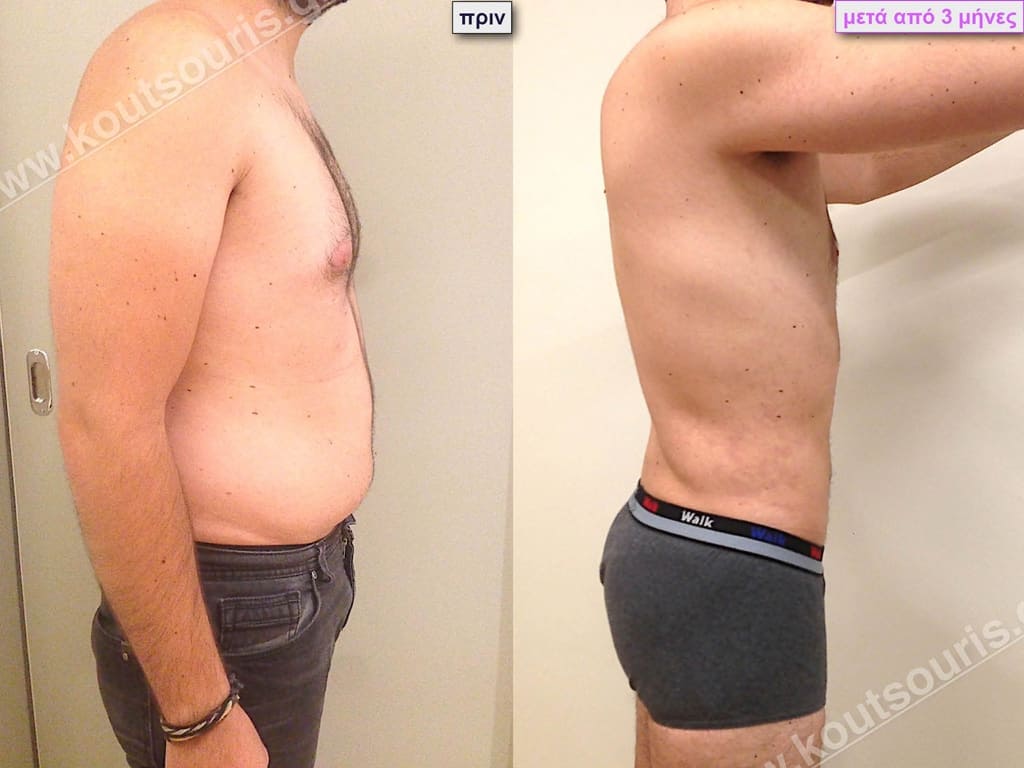
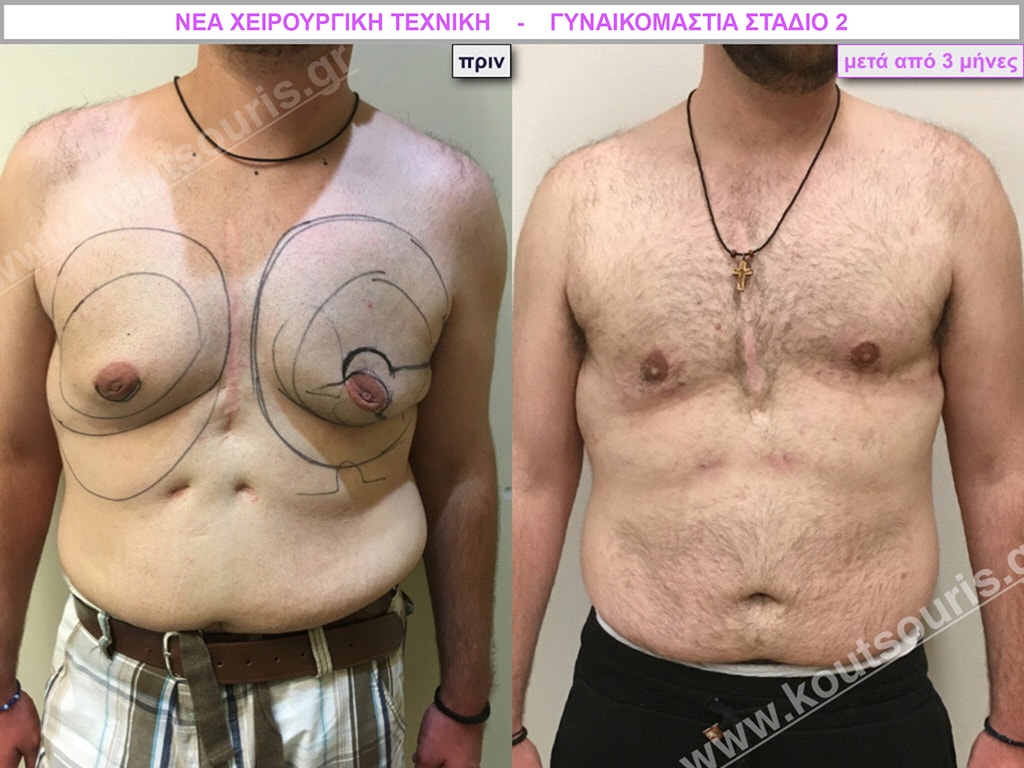
Β.Γ. Νεαρός 32 ετών με Γυν/στία 2ου Βαθμού και τοπική λιποδυστροφία θώρακα, κοιλίας,πλαϊνών κοιλίας και οσφύος.
• Υποβλήθηκε σε 3D-Λιπογλυπτική όπου αφαιρέθηκαν 3.200ml καθαρού λιπώδους ιστού και ο υπερτροφικός αδένας βάρους
• 100gr δεξιά και
• 80gr αριστερά &
βελτιώθηκε η ευκρίνεια των μυών του κορμού.
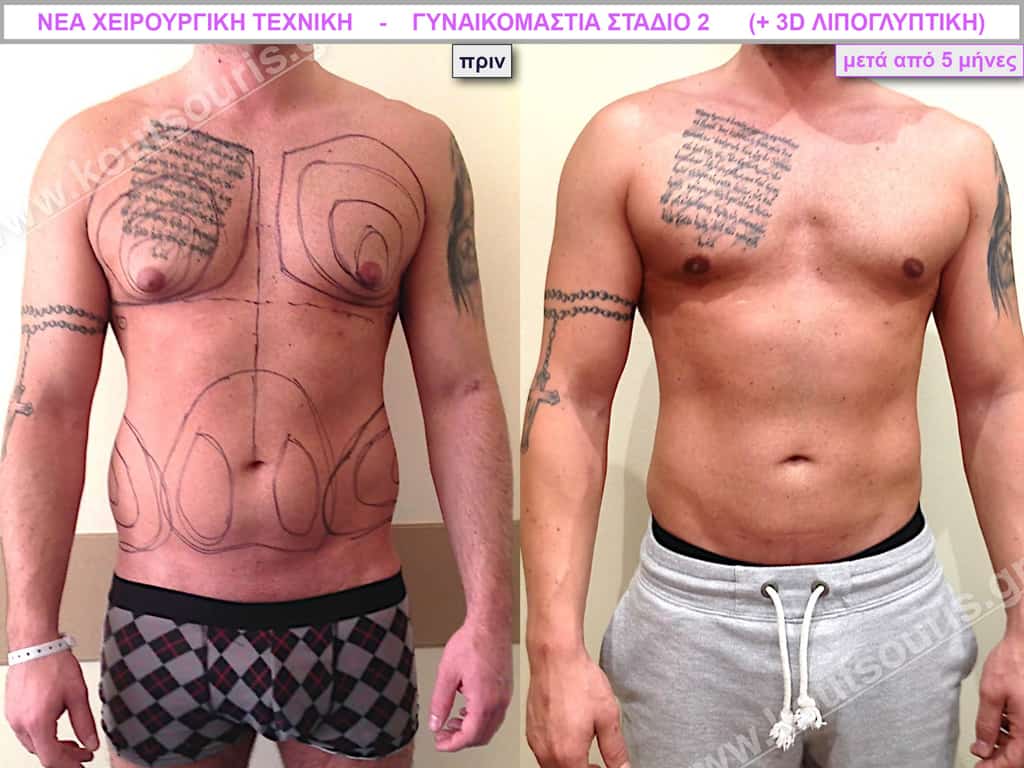
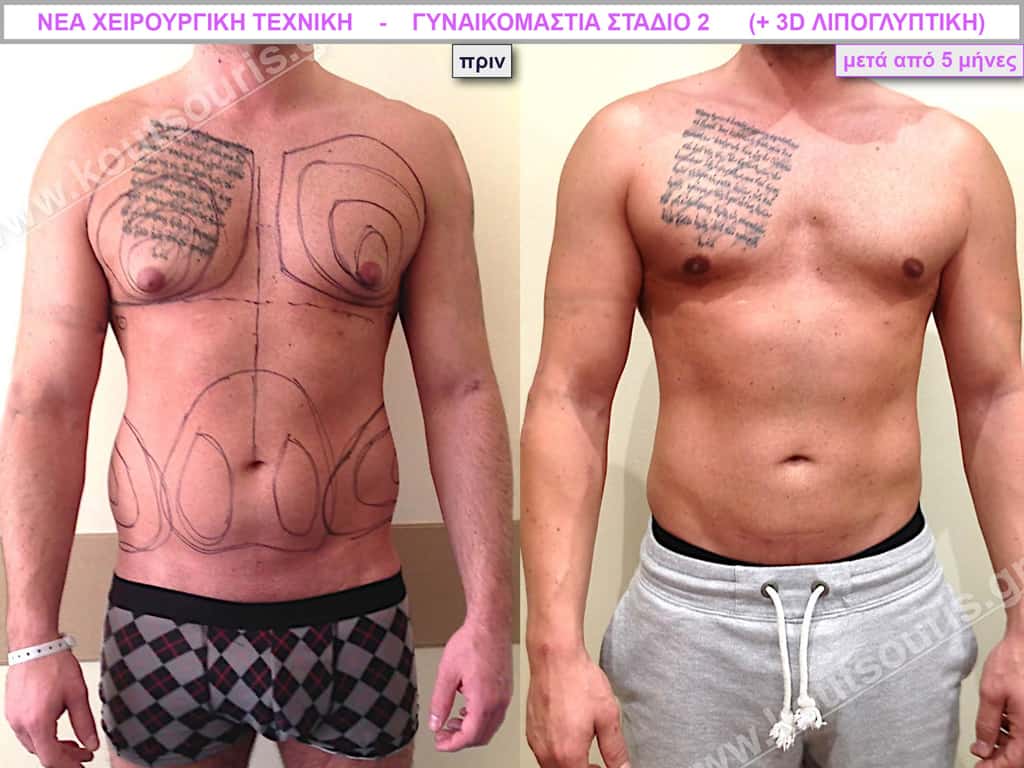
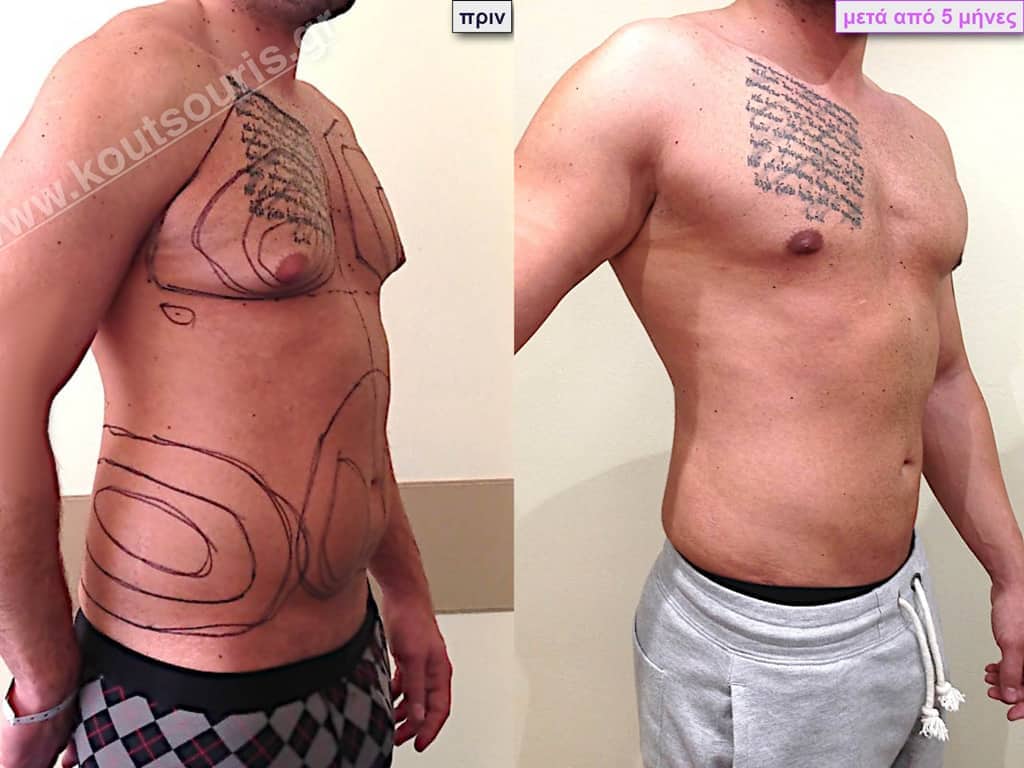
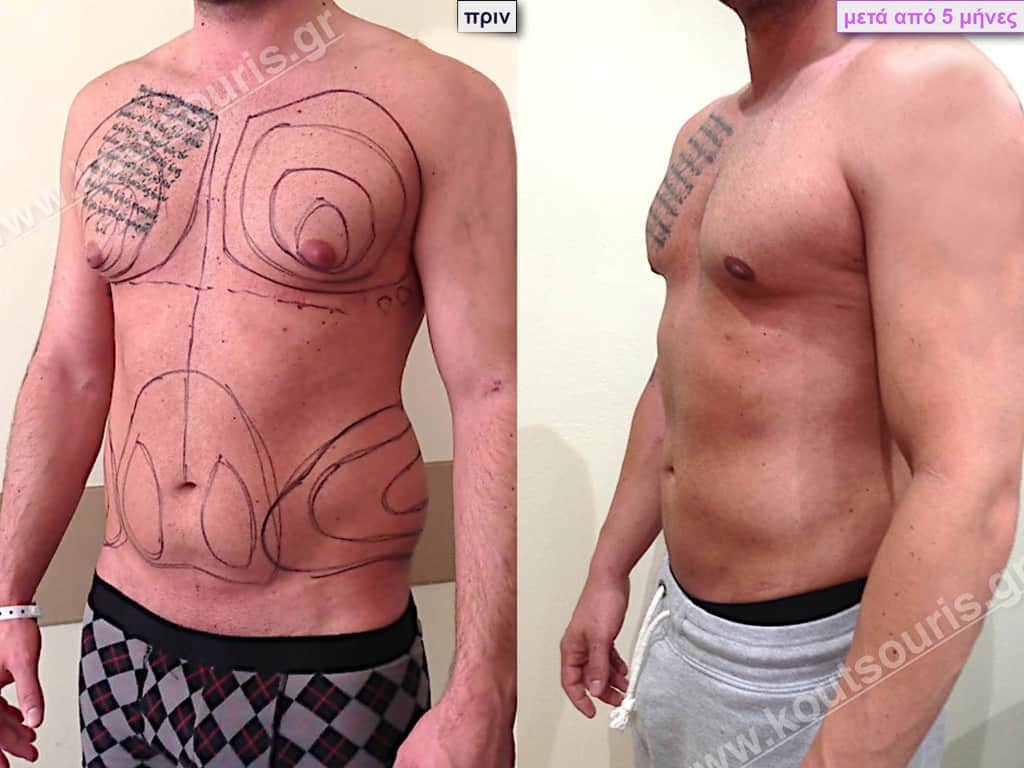
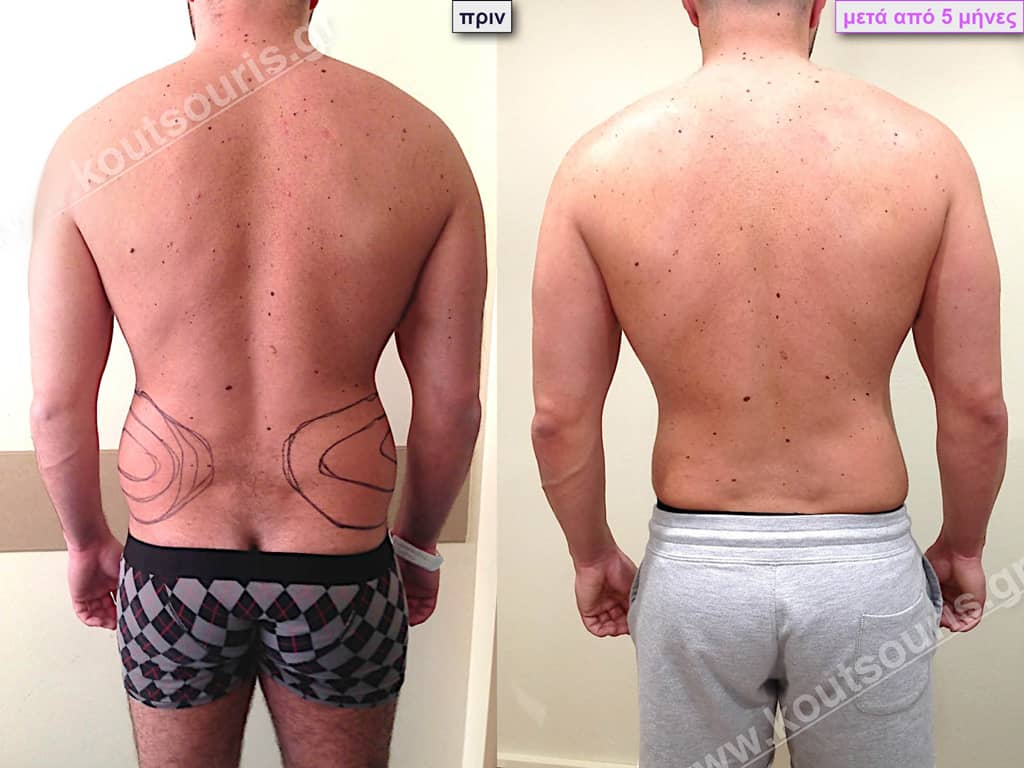
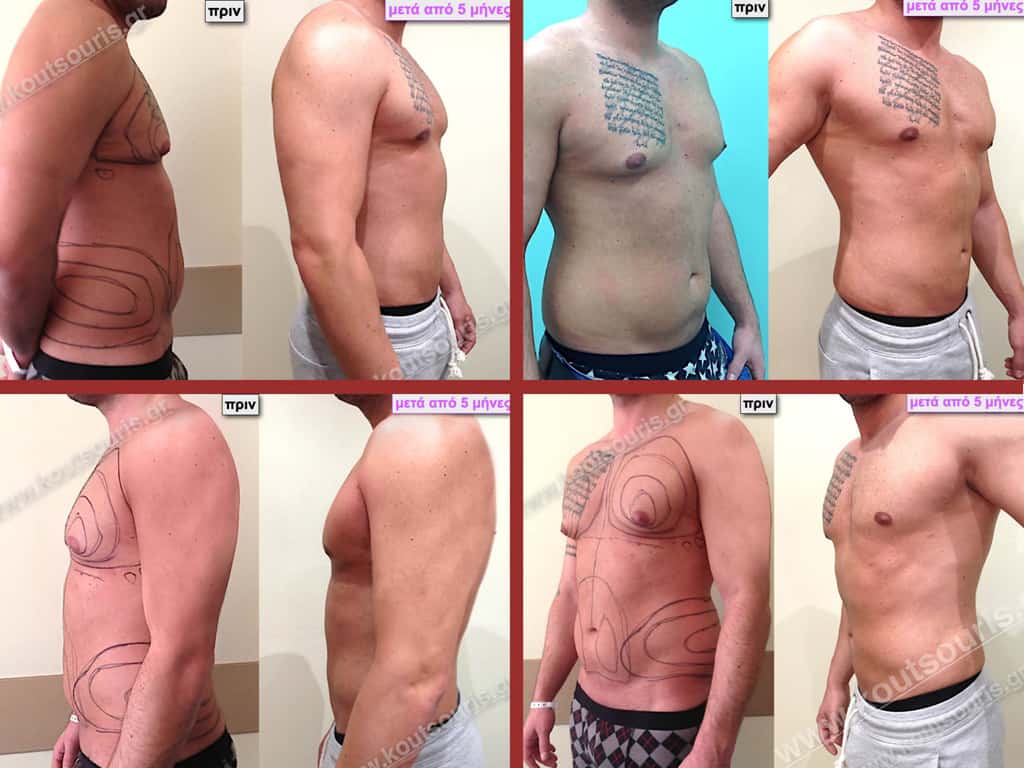
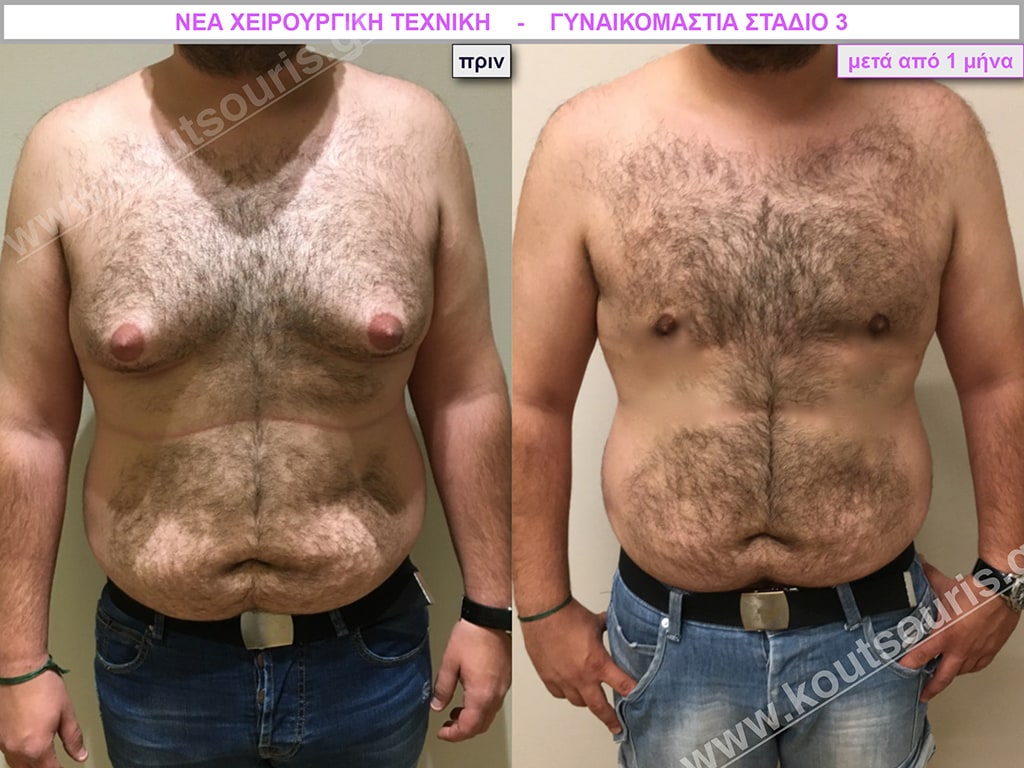
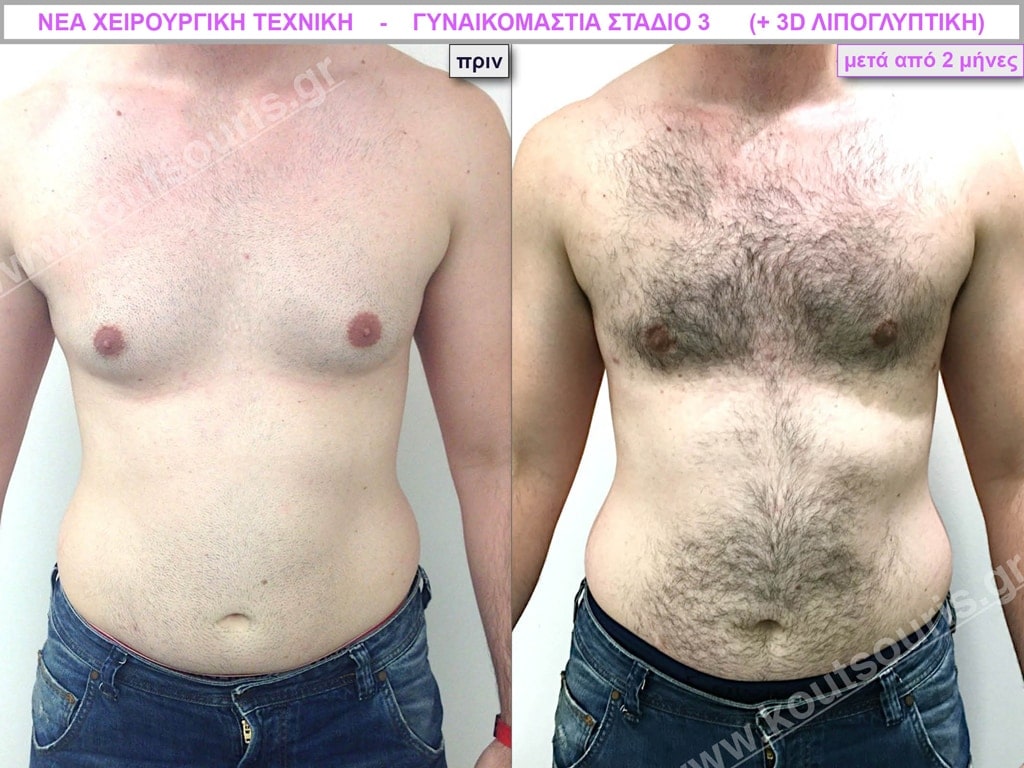
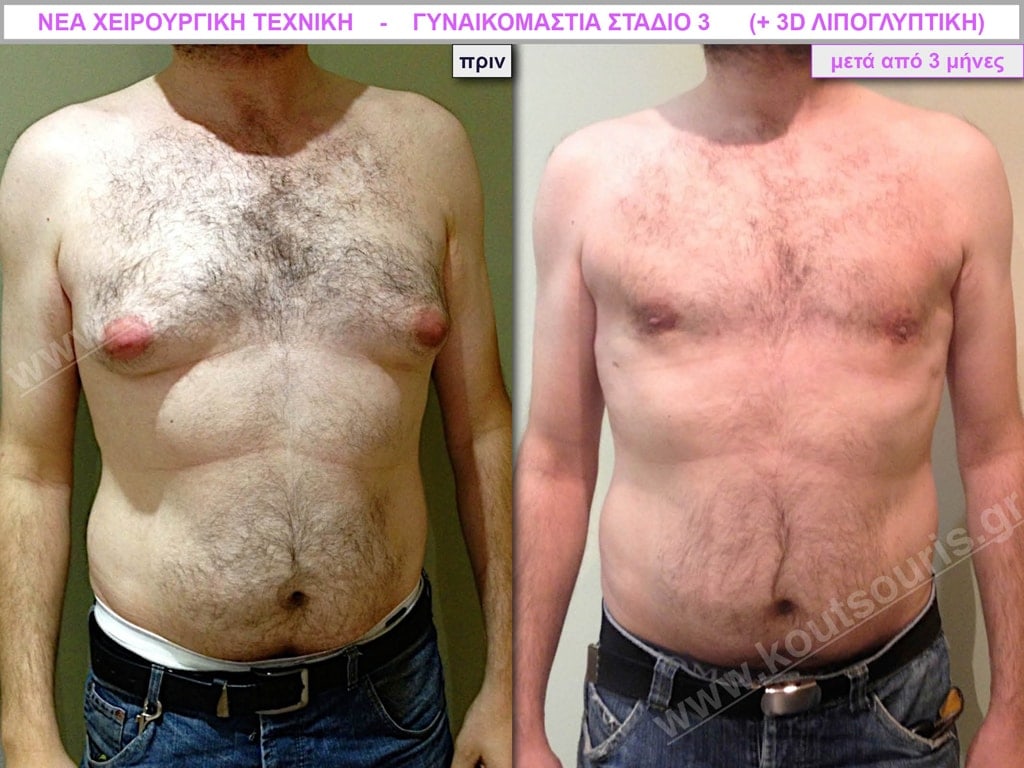
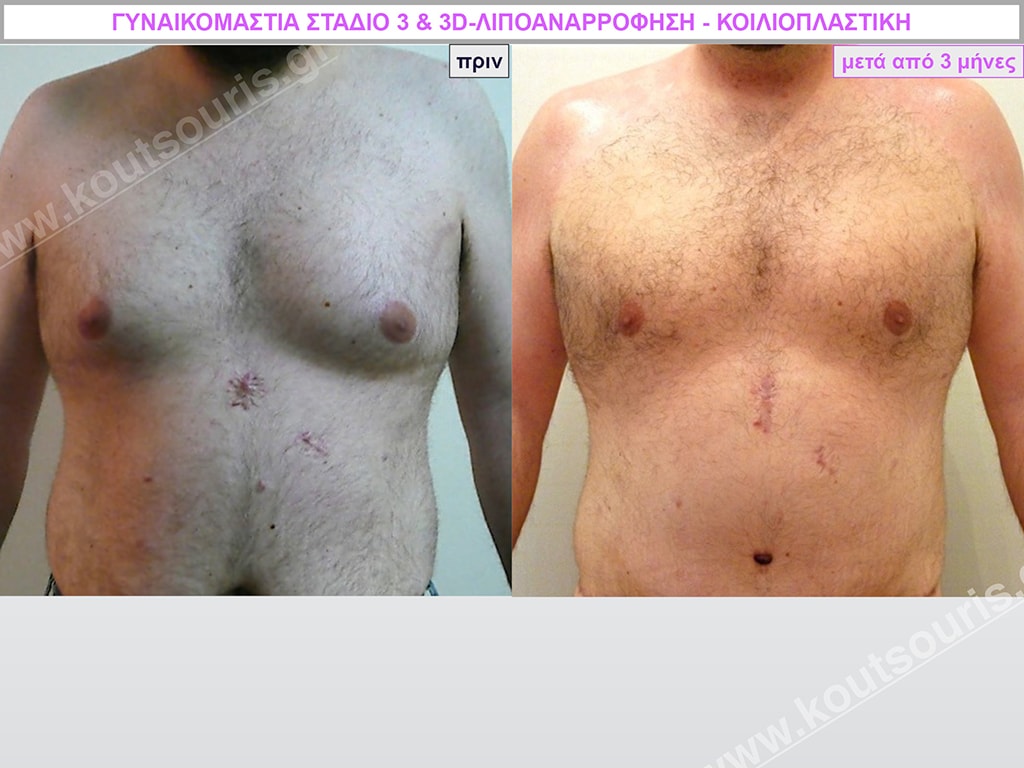
Ζ.Β. Αθλητής Bodybuilding 50 ετών με Γυν/στία 3ου Βαθμού και σοβαρή τοπική λιποδυστροφία θώρακα, κοιλίας,πλαϊνών κοιλίας και οσφύος.
• Υποβλήθηκε σε επέμβαση Γυναικομαστίας και 3D-Λιπογλυπτική όπου αφαιρέθηκαν 4.500ml καθαρού λιπώδους ιστού και βελτιώθηκε η εικόνα των μυών του κορμού.
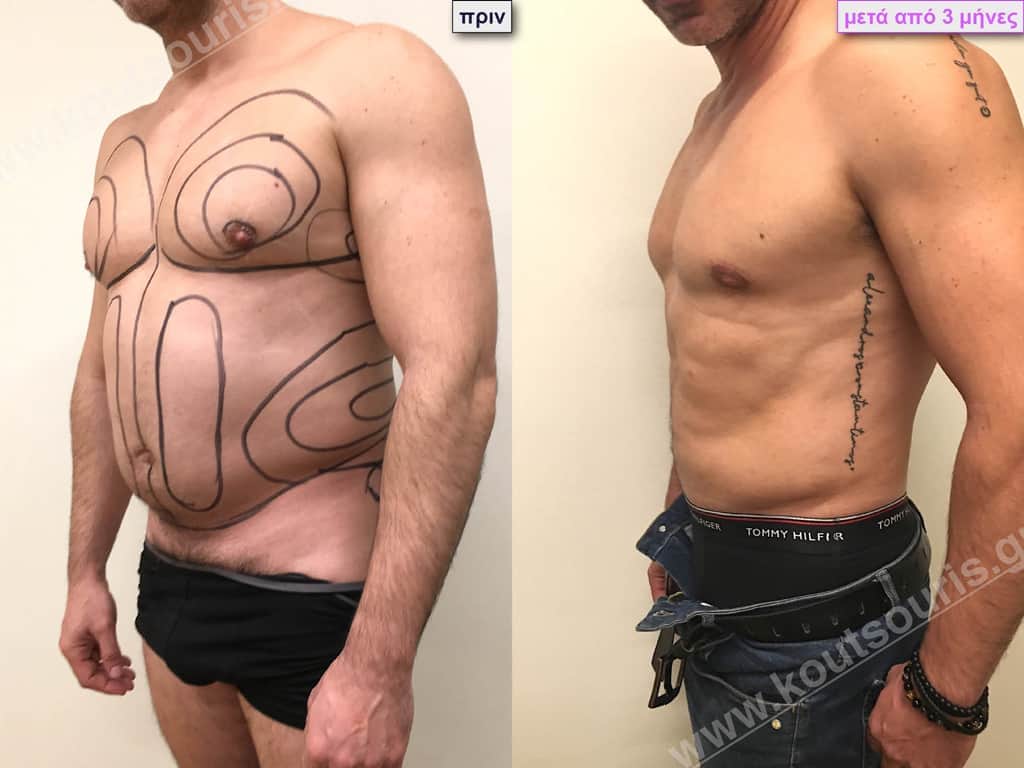
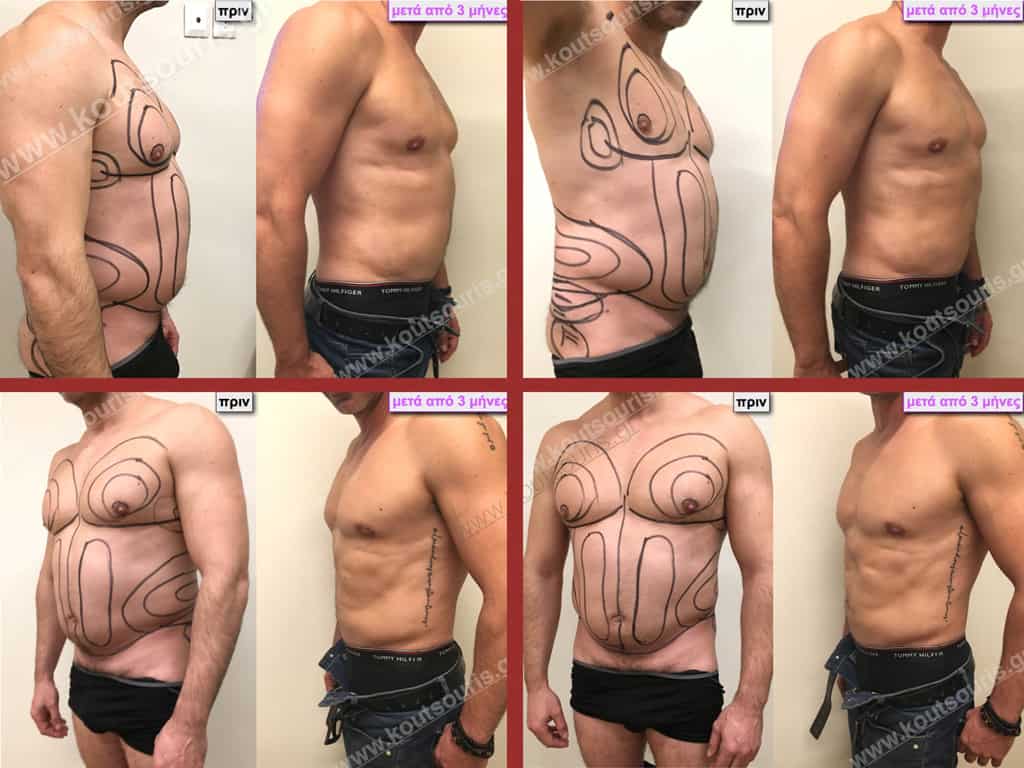
Δ.Γ. Νεαρός 33 ετών με Γυν/στία 2ου Βαθμού και τοπική λιποδυστροφία:
• θώρακα
• κοιλίας
• πλαϊνών κοιλίας και
• οσφύος.
• Ο ασθενής έχει υποβληθεί ξανά σε αποτυχημένη επέμβαση γυναικομαστίας πριν από 5 χρόνια (από άλλον χειρουργό ο οποίος είχε κάνει μόνο λιποαναρρόφηση).
• Υποβλήθηκε σε επέμβαση Γυναικομαστίας και 3D-Λιπογλυπτικής όπου αφαιρέθηκαν 4.200ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους:
• 170gr δεξιά και • 190gr αριστερά
& χωρίς να υπάρξει καμία χαλάρωση του δέρματος.
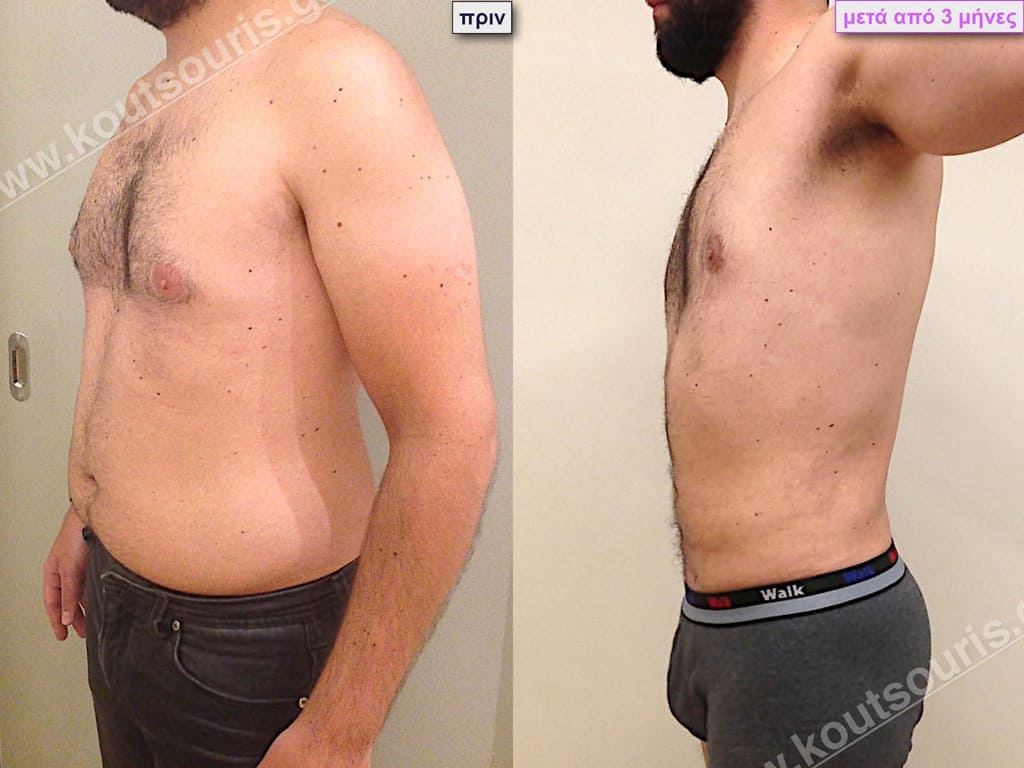
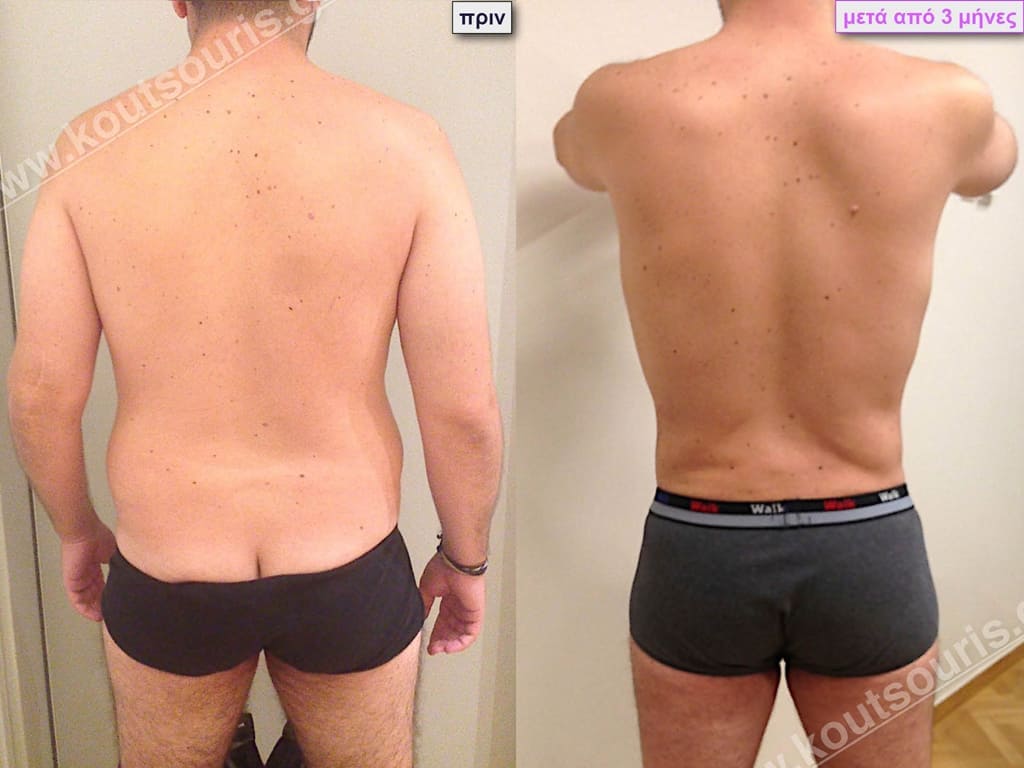
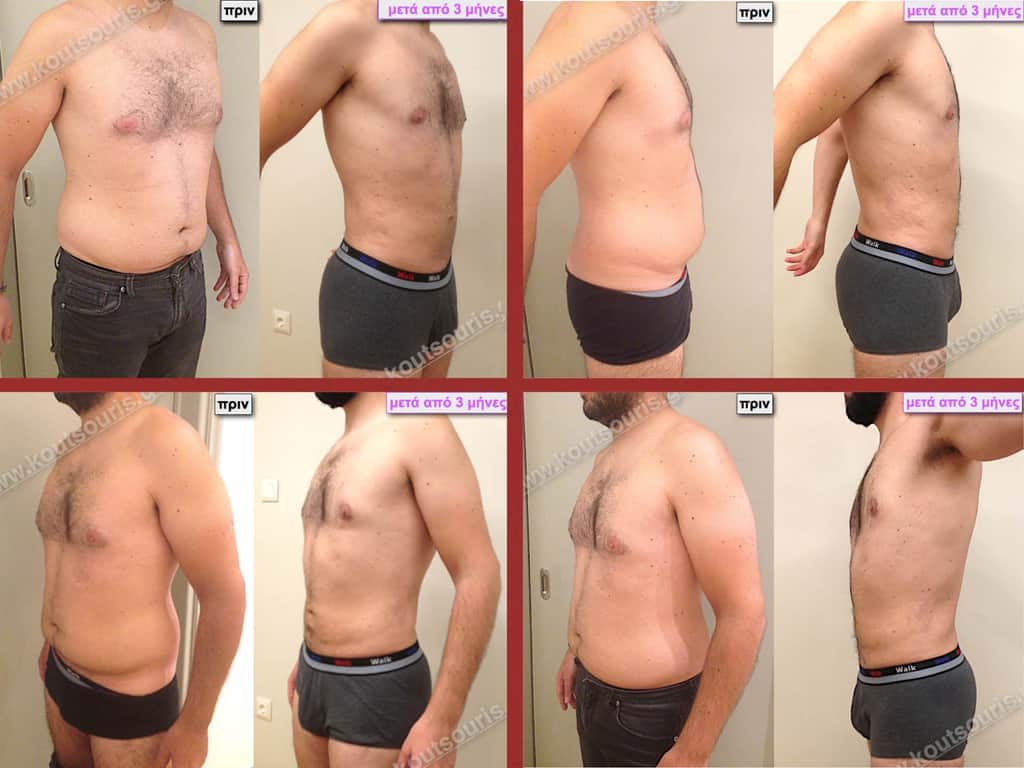
Δ.Ι. Μαθητής 16 ετών με Γυν/στία 2ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 900ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους:
• 210gr δεξιά και
• 180gr αριστερά
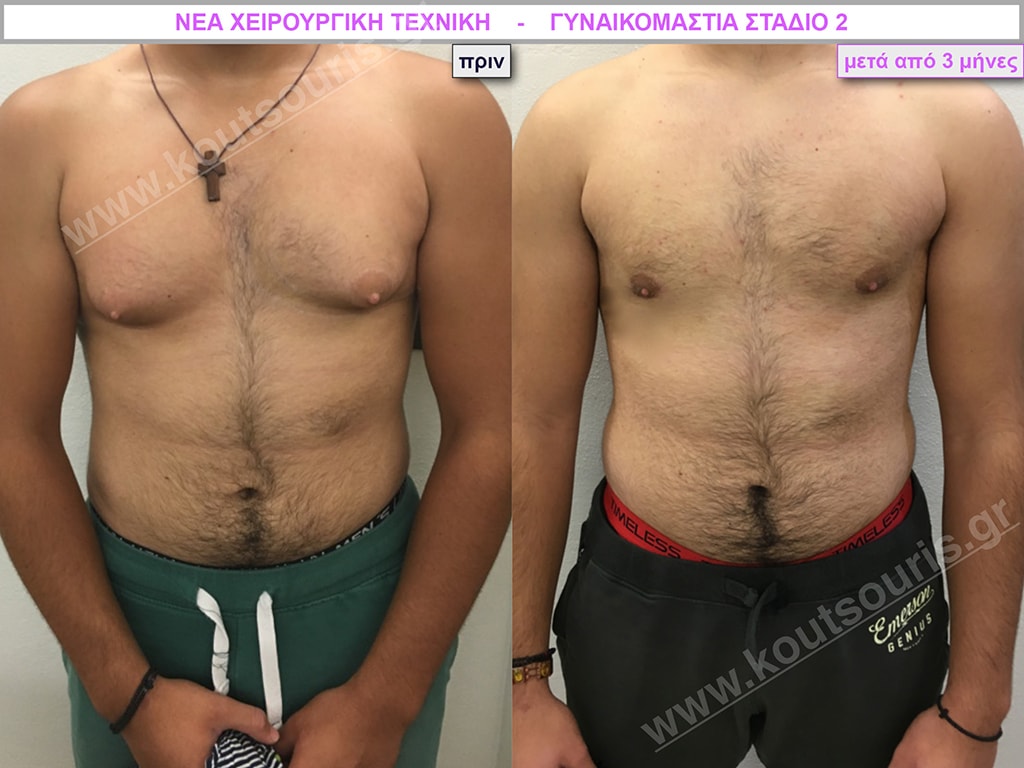
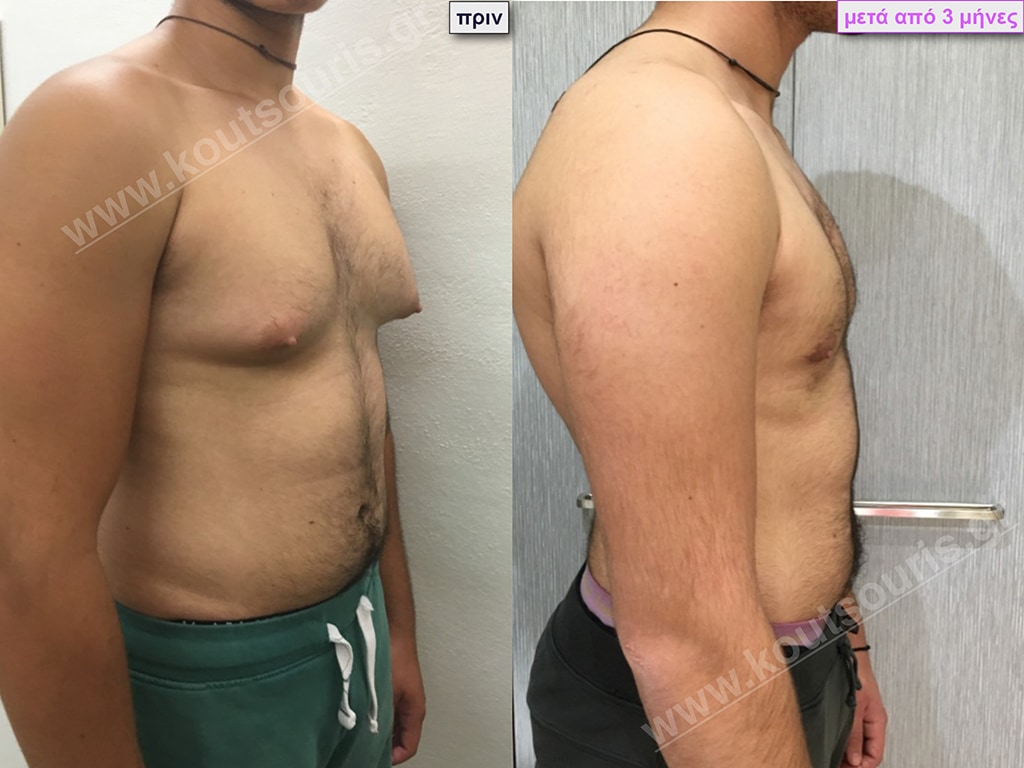
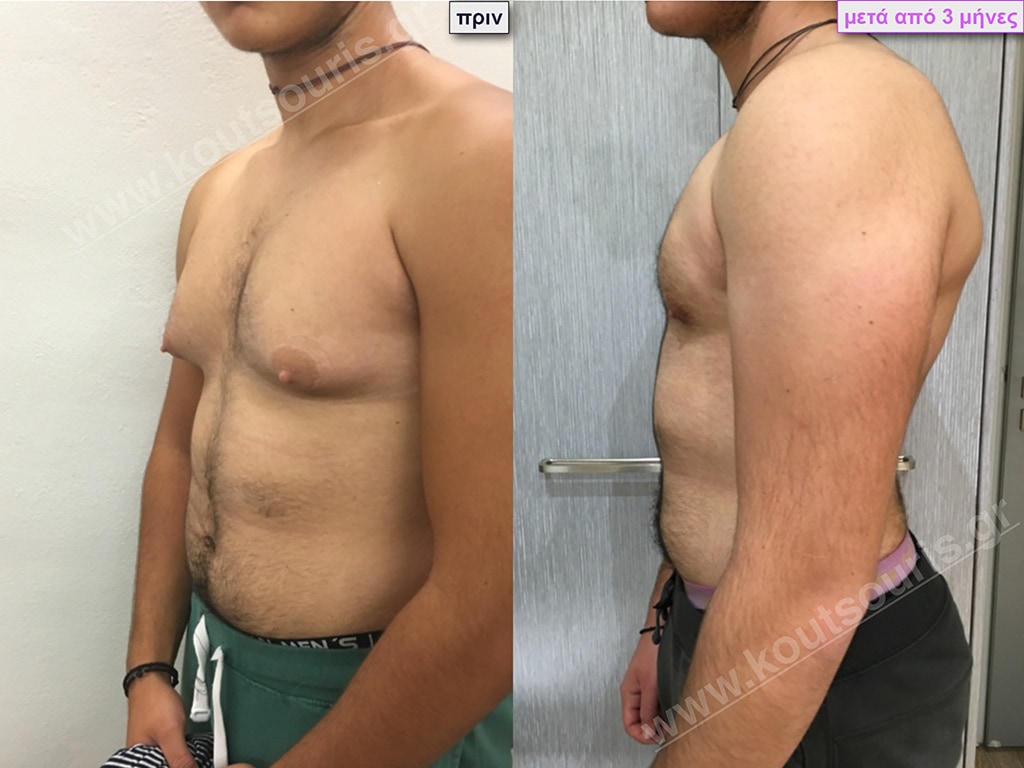
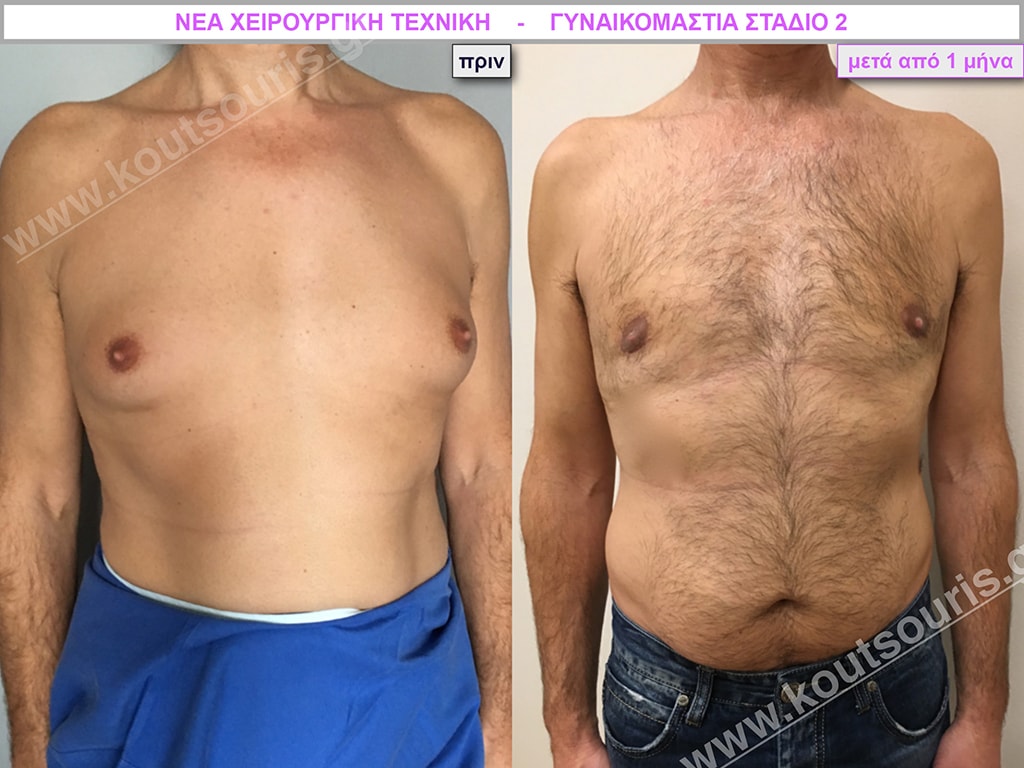
Ο.Λ. Ενήλικας 34 ετών με Γυν/στία 2ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 1100ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 240gr δεξιά και
• 150gr αριστερά
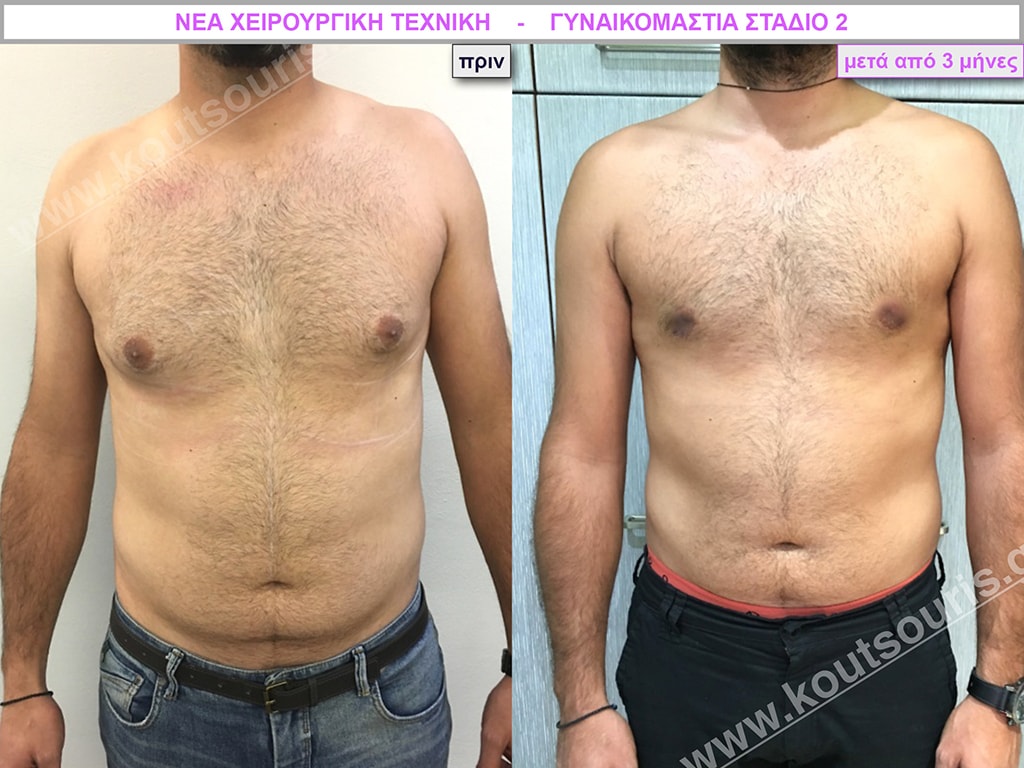
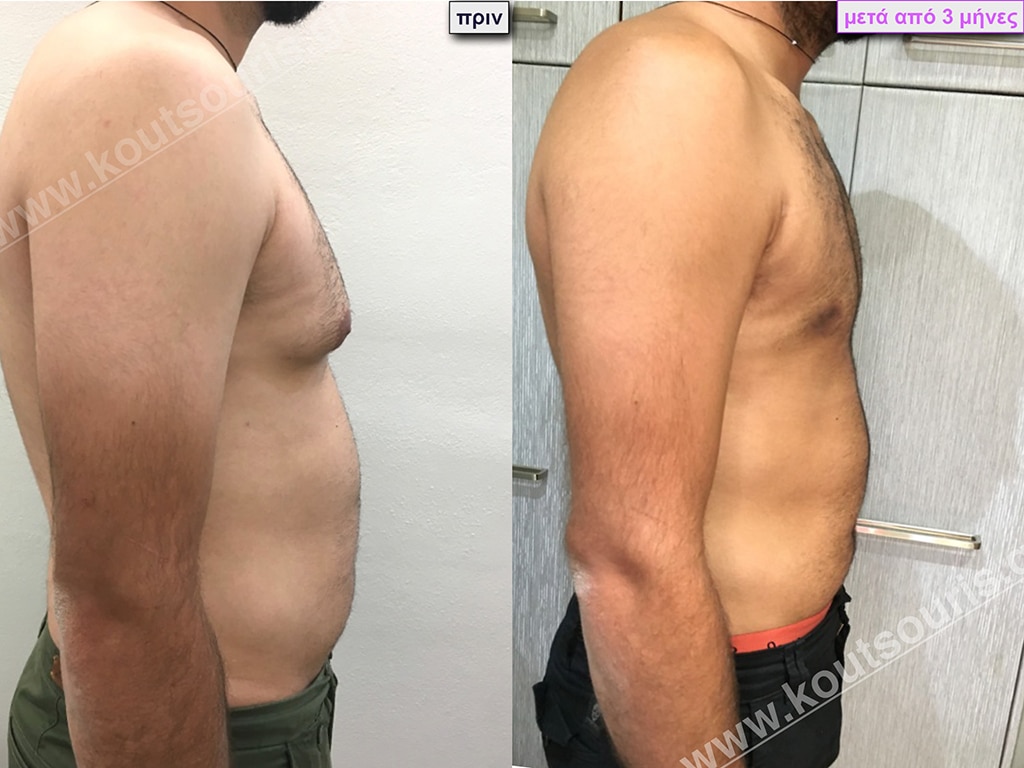
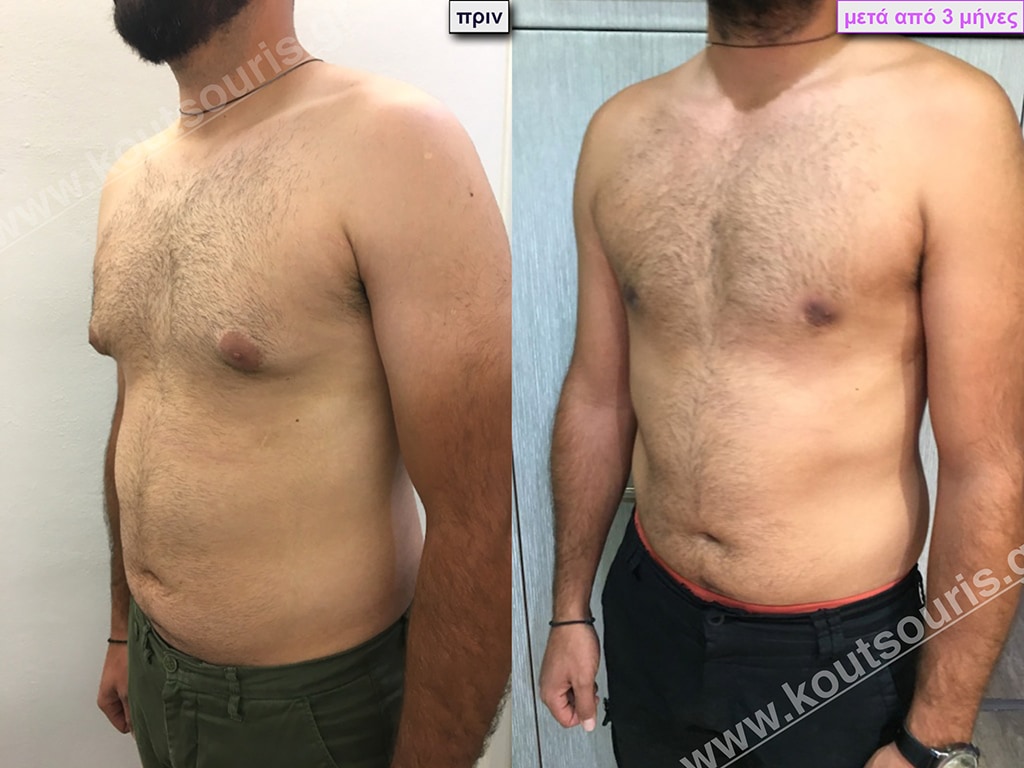
Π.Π. Μαθητής 15 ετών με ολοκληρωμένη εφηβεία με Γυν/στία 1ου Βαθμού και σωληνωτό μαστό (snoopy breast).
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 900ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους:
• 120gr δεξιά και
• 100gr αριστερά
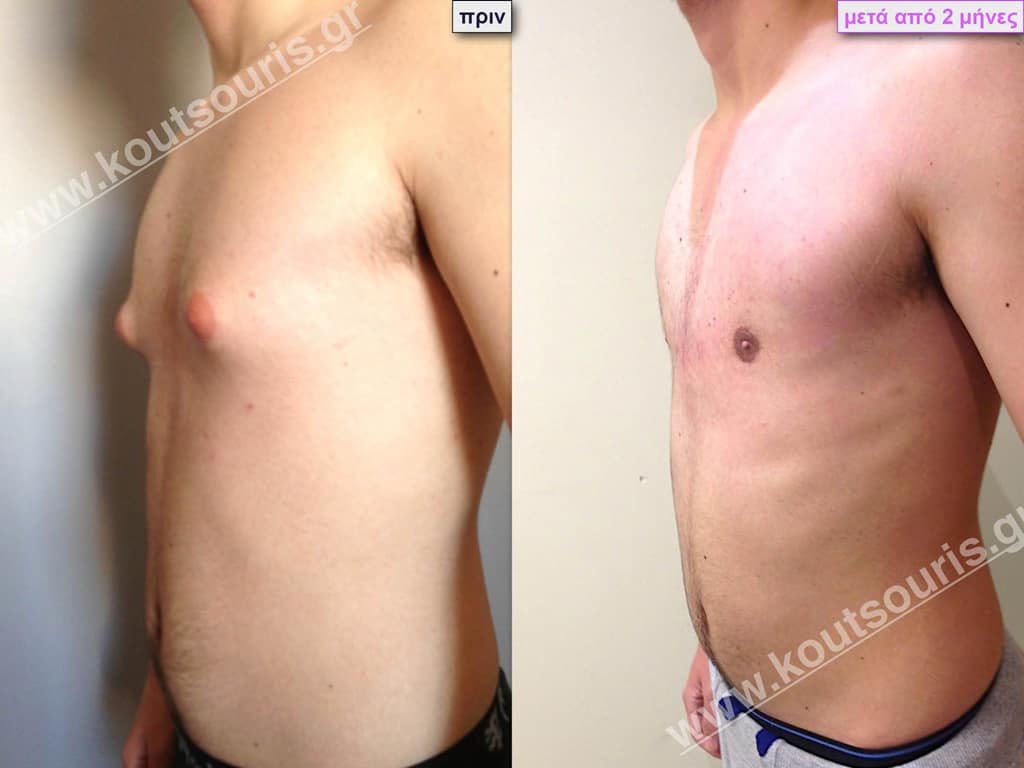
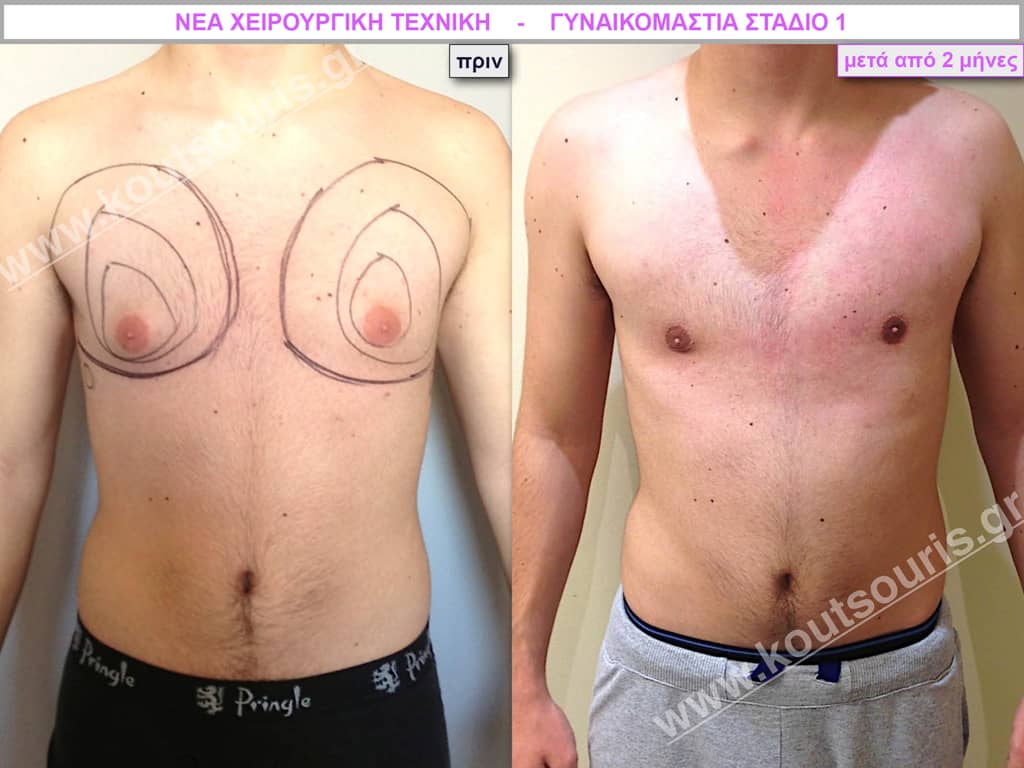
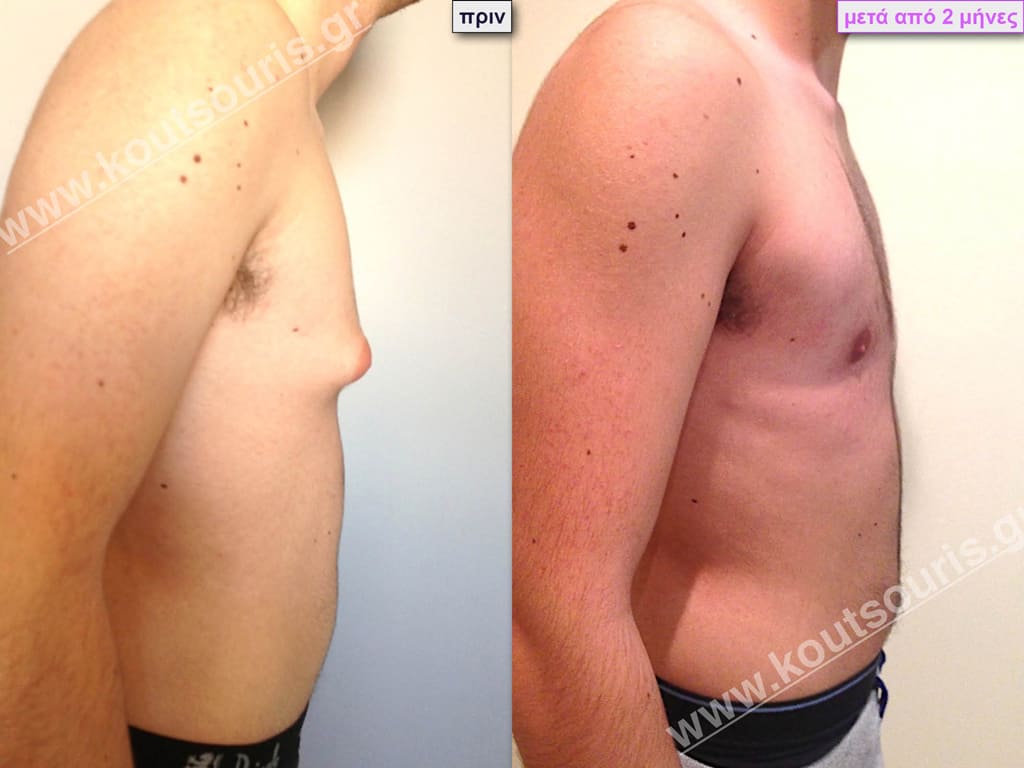
Δ.Π. Φοιτητής 19 ετών με Γυν/στία 1ου Βαθμού.
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 800ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους:
• 80gr δεξιά και
• 100gr αριστερά
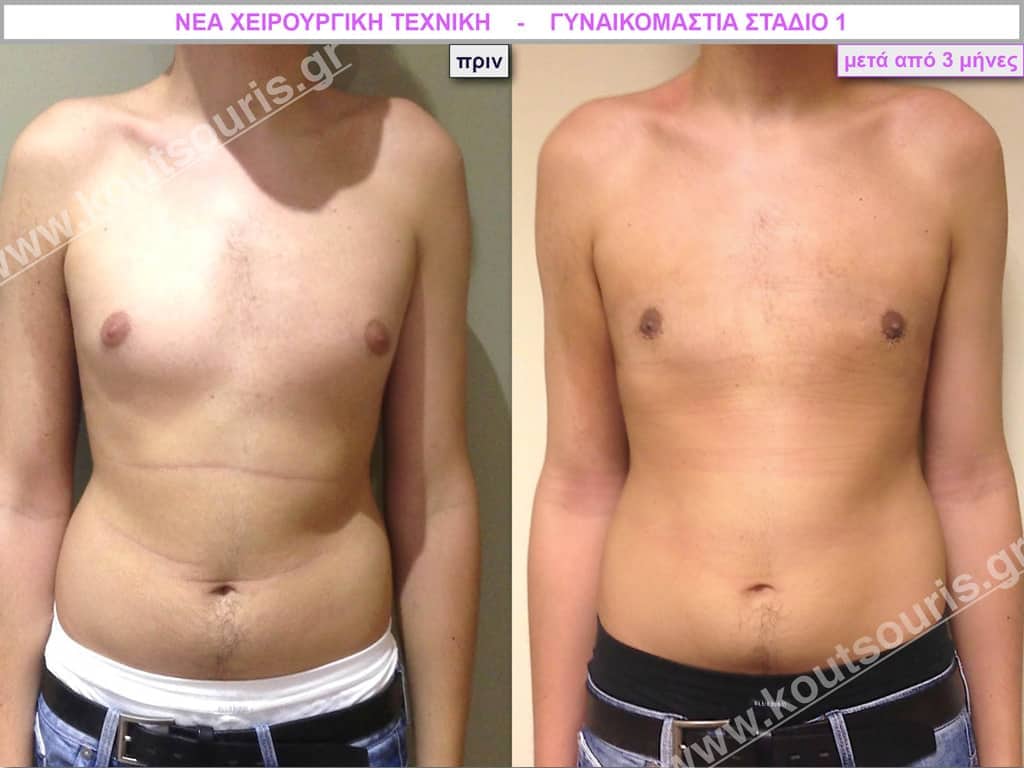
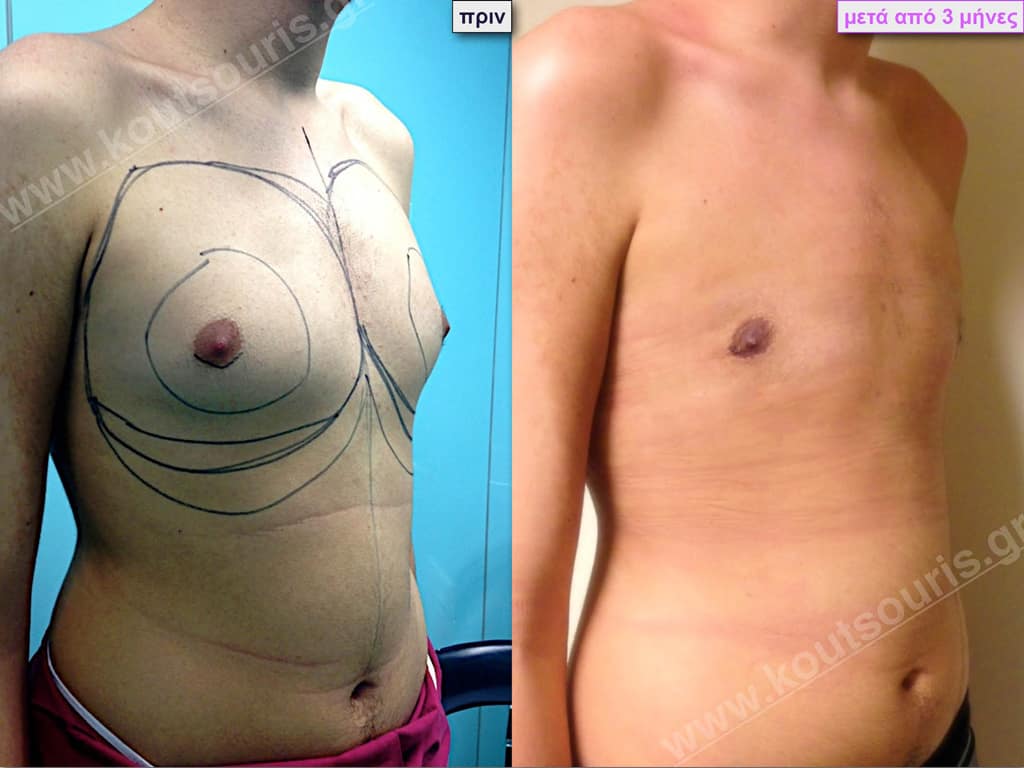
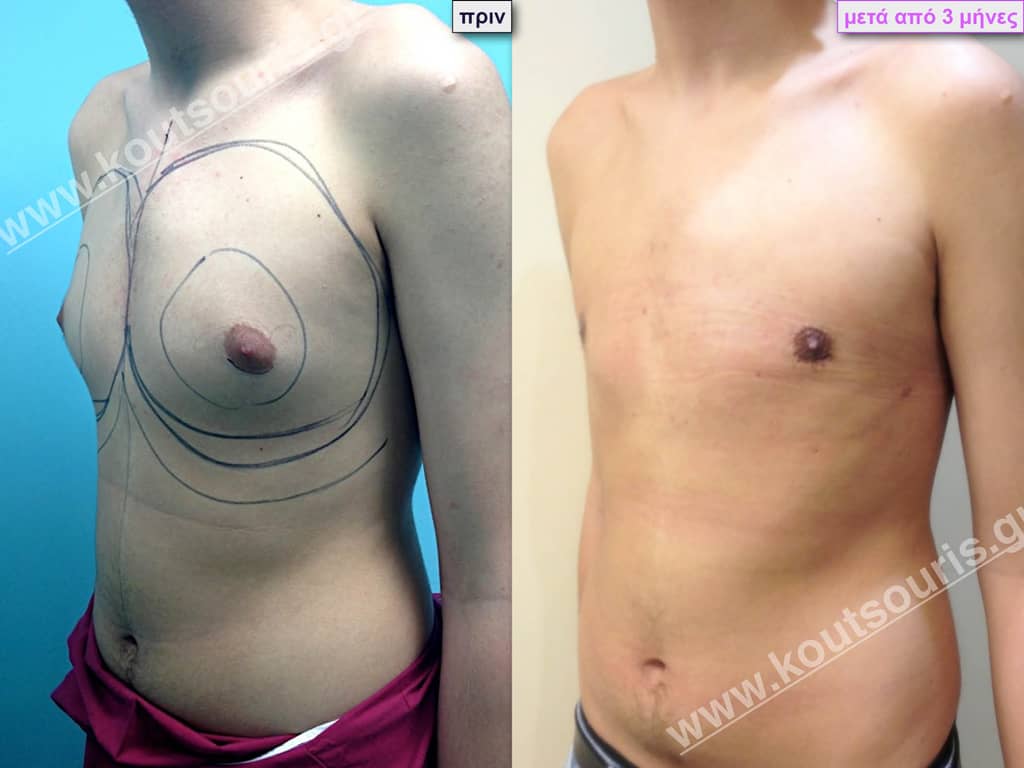
Ν.Τ. Φοιτητής 19 ετών με Γυν/στία 1ου Βαθμού.
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 600ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους:
• 100gr δεξιά και
• 130gr αριστερά.
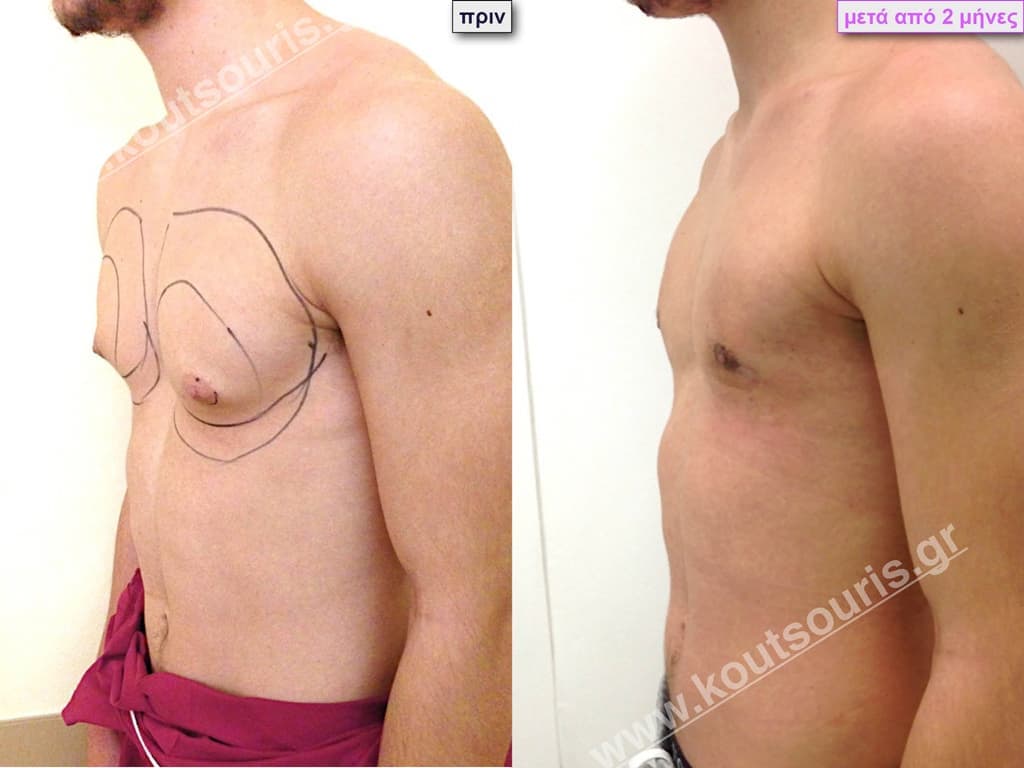
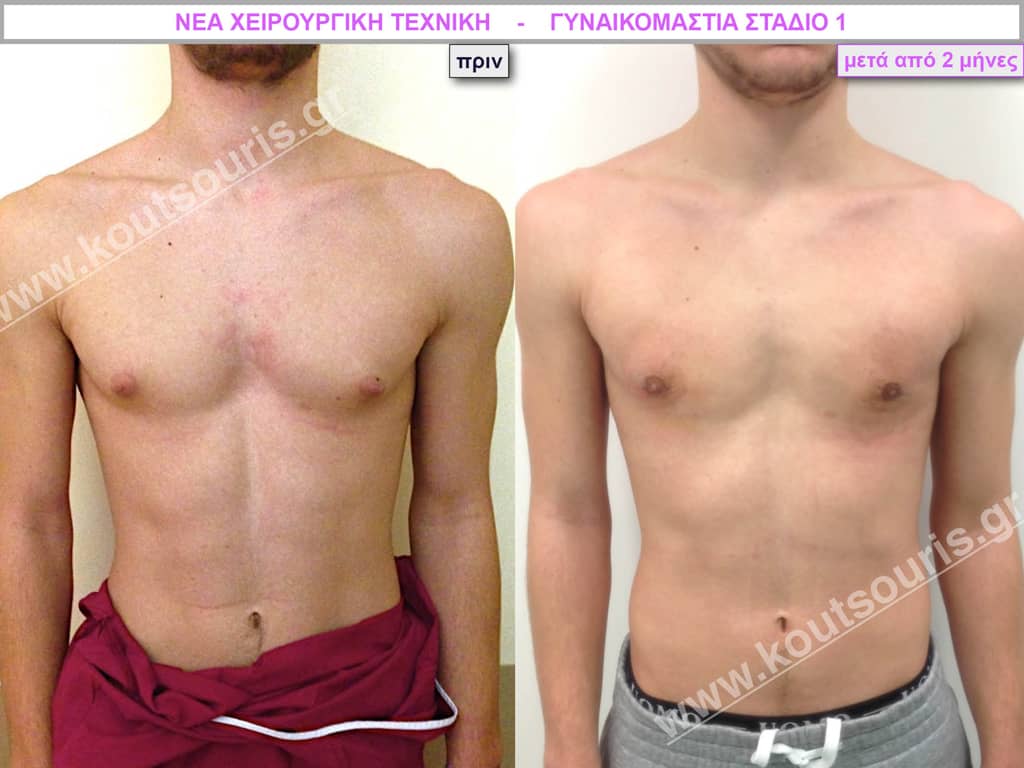
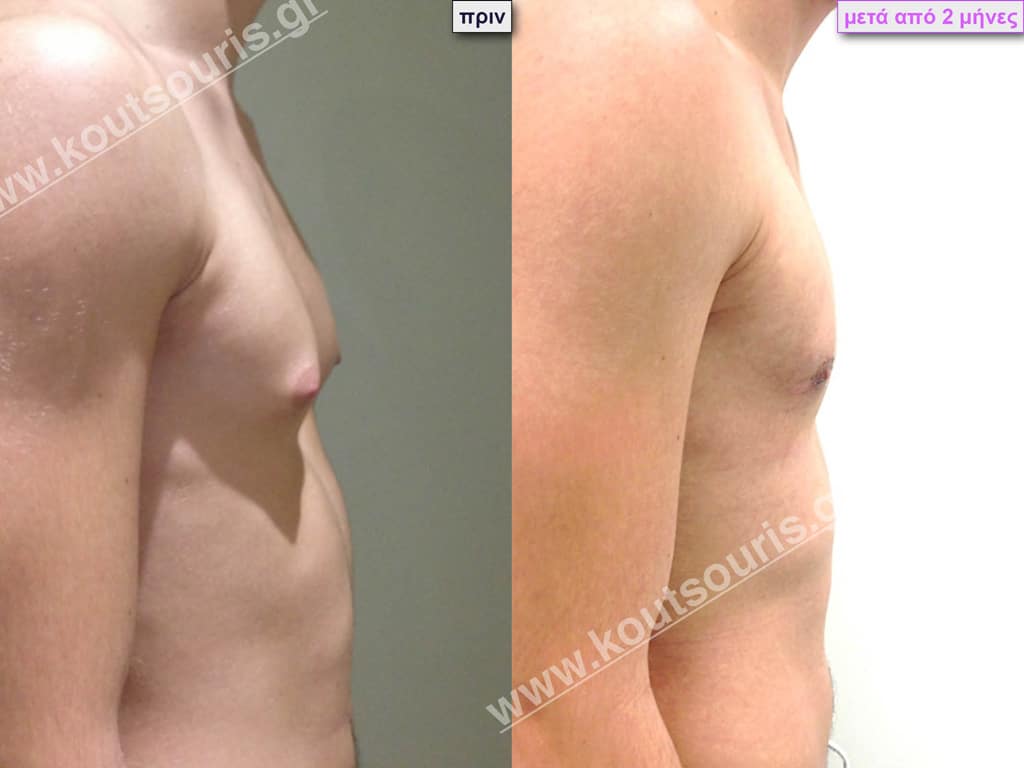
Φ.Ι. Μαθητής 17 ετών με Γυν/στία 2ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 700ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 100gr δεξιά και
• 80gr αριστερά
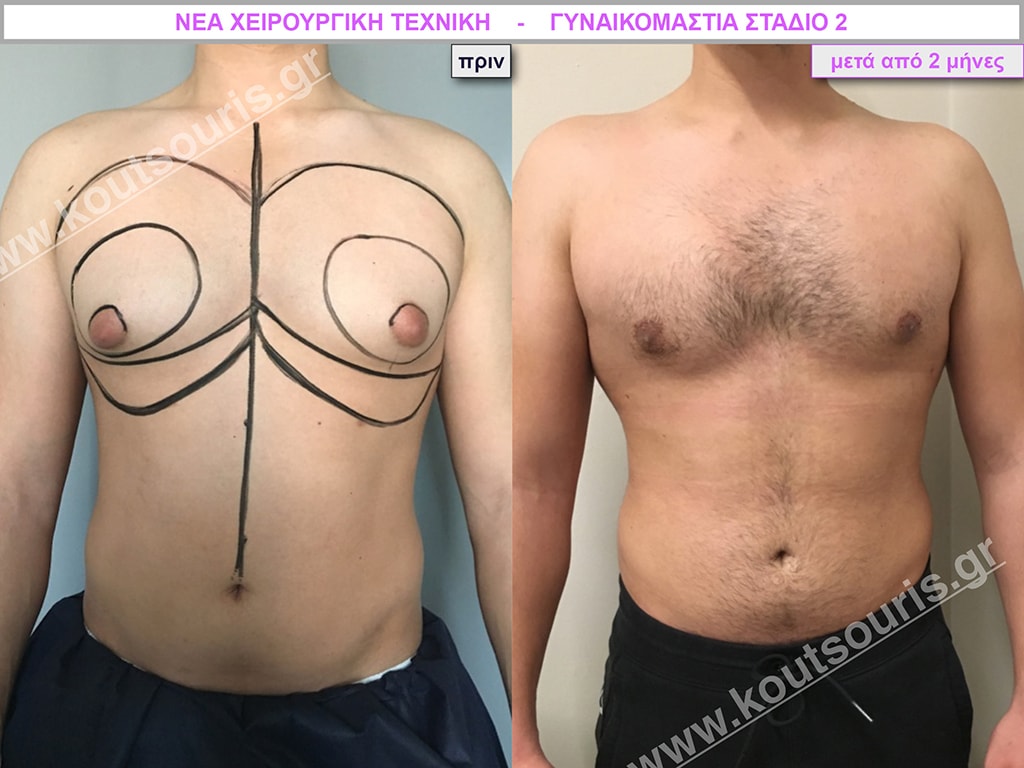
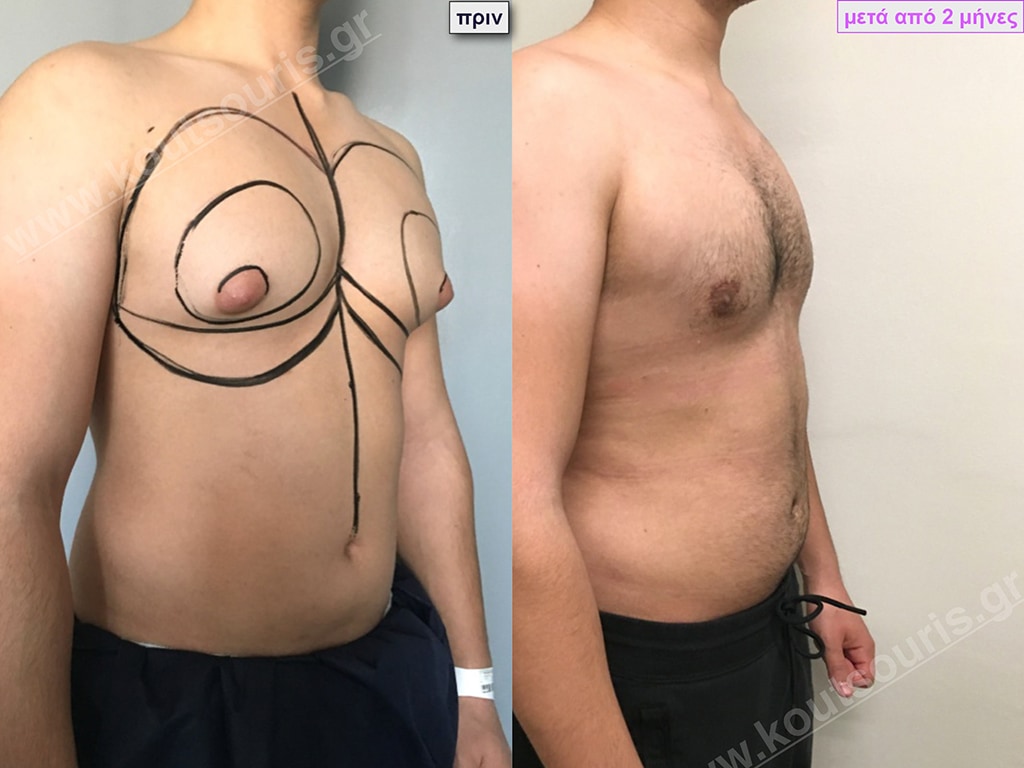
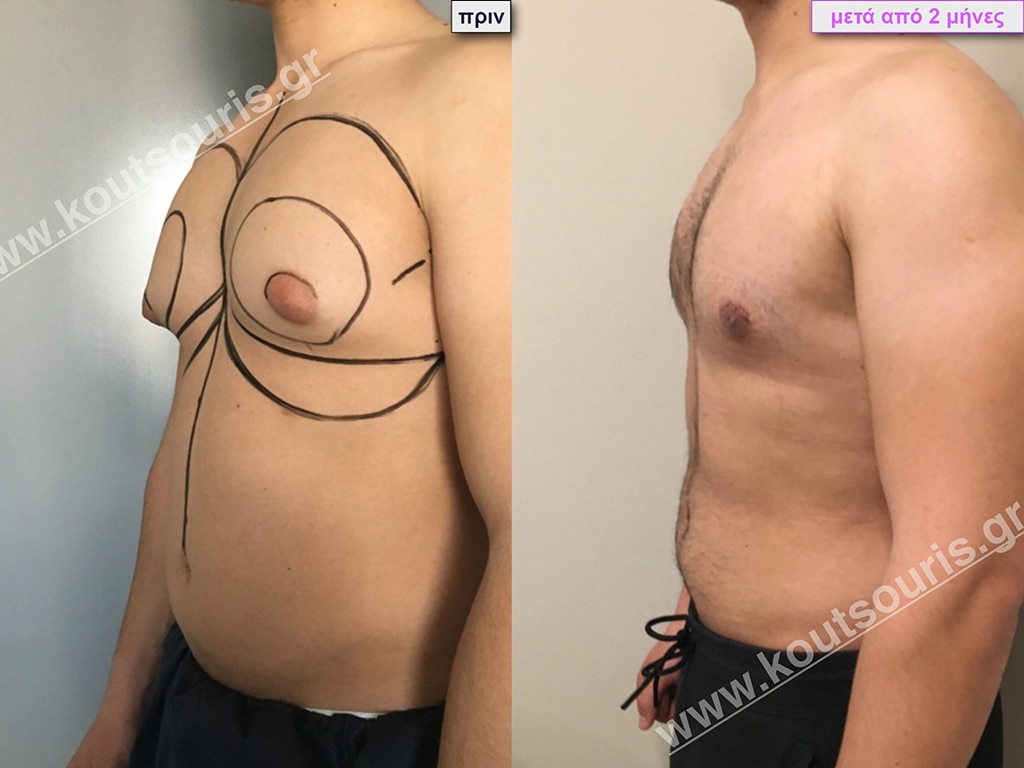
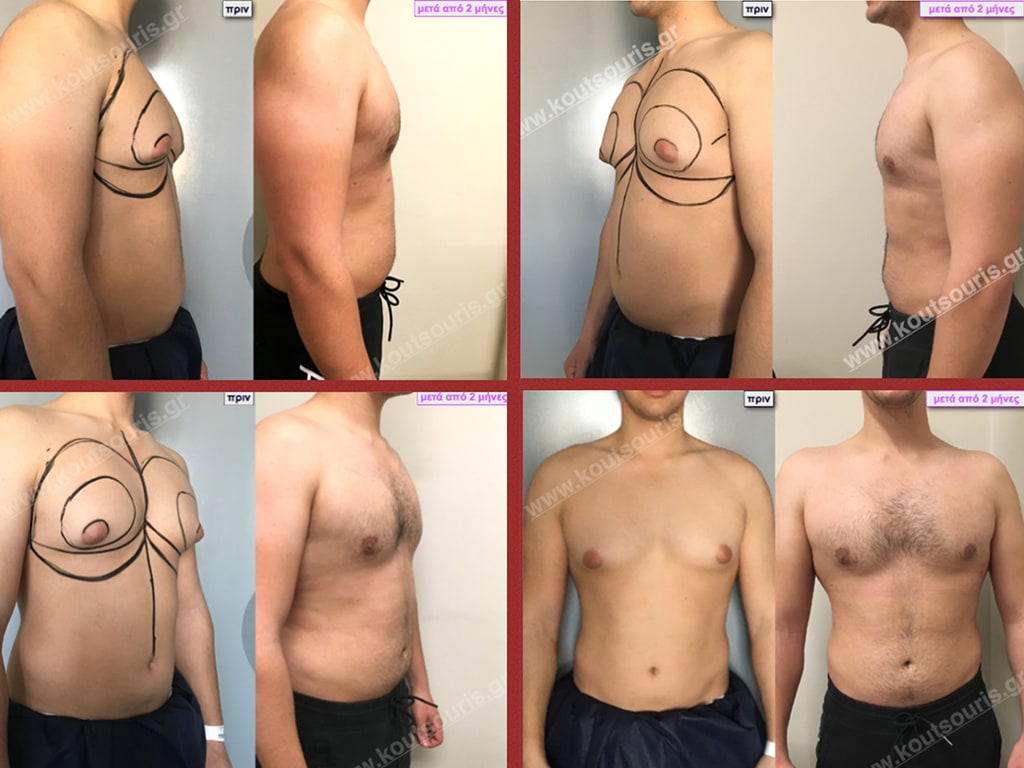
Γ.Θ. Ασθενής 33 ετών με Γυν/στία 2ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 700ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 100gr δεξιά και
• 80gr αριστερά
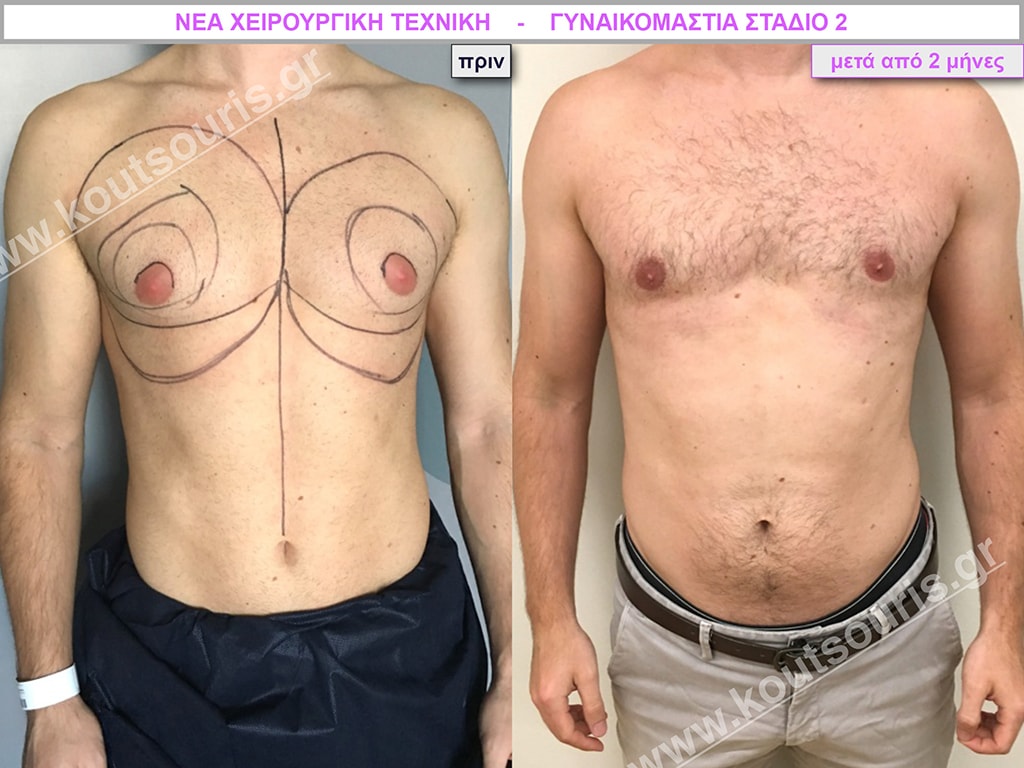
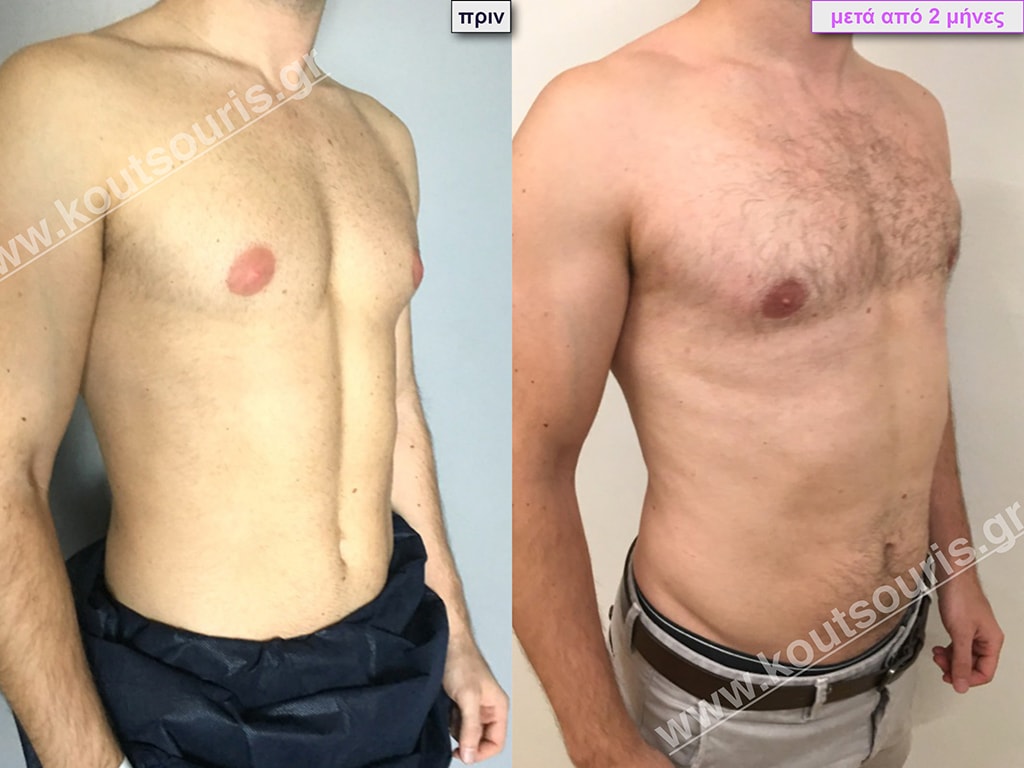
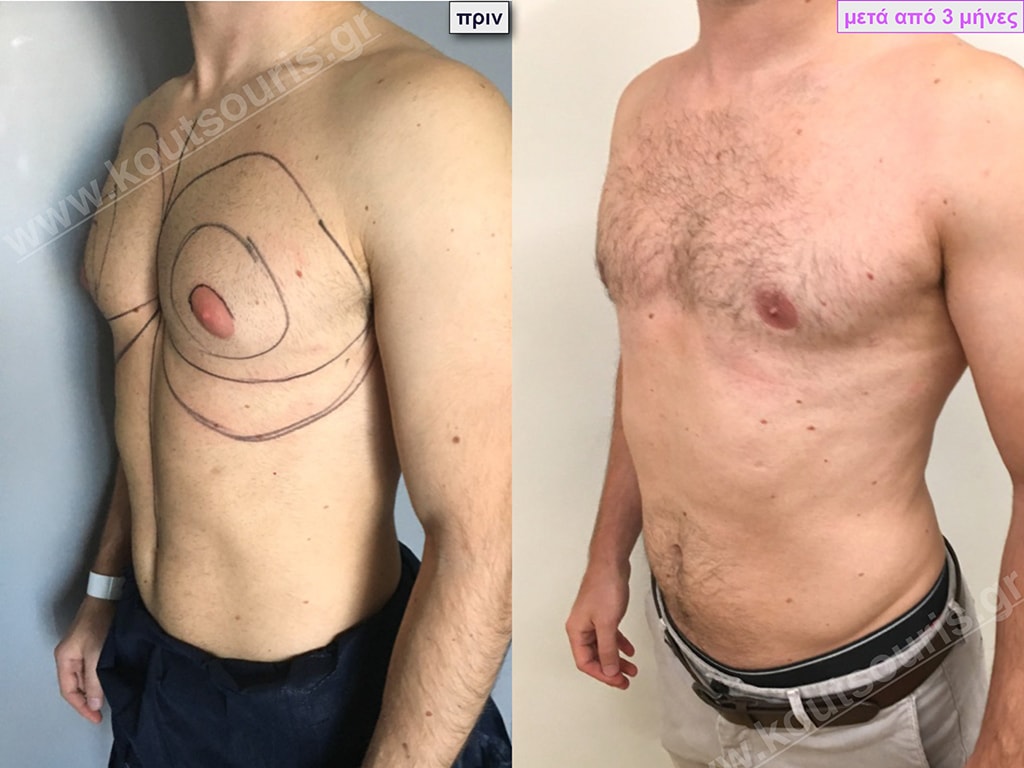
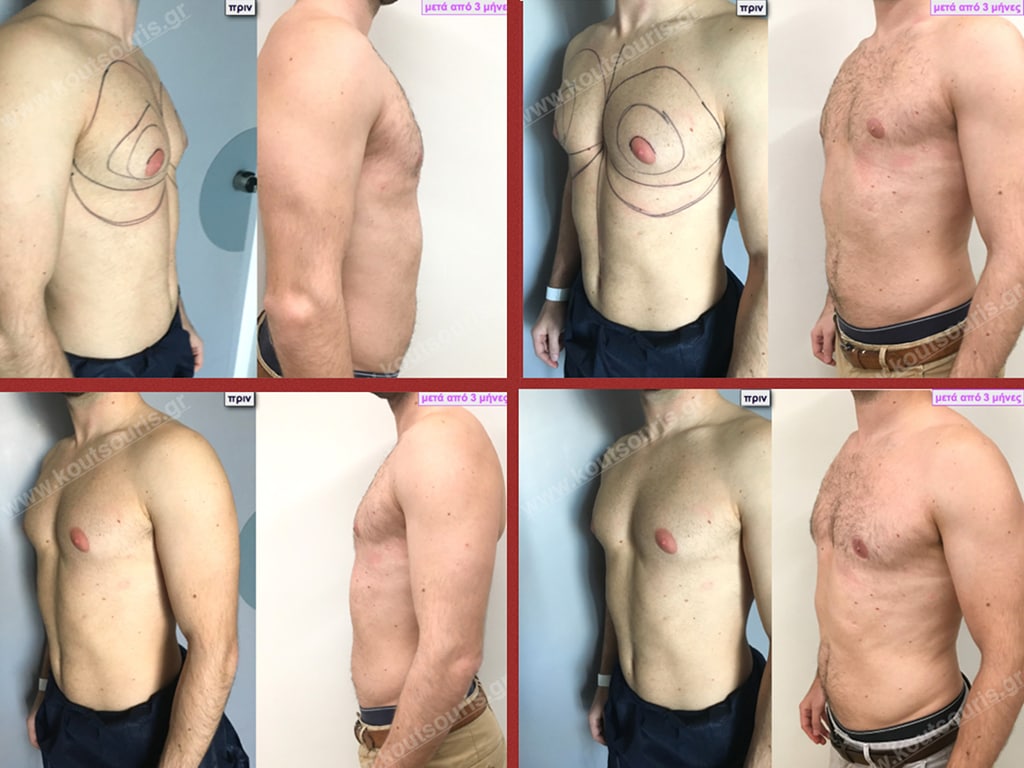
Π.Θ. Ενήλικας 44 ετών με Γυν/στία 2ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 900ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 200gr δεξιά και
• 230gr αριστερά
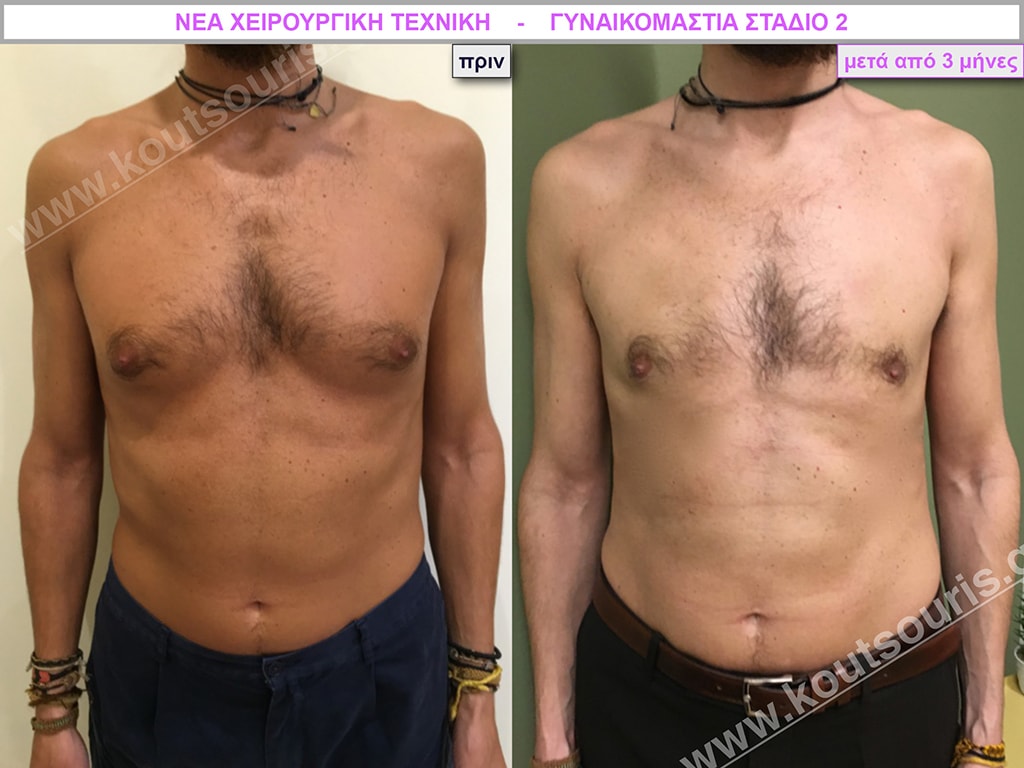
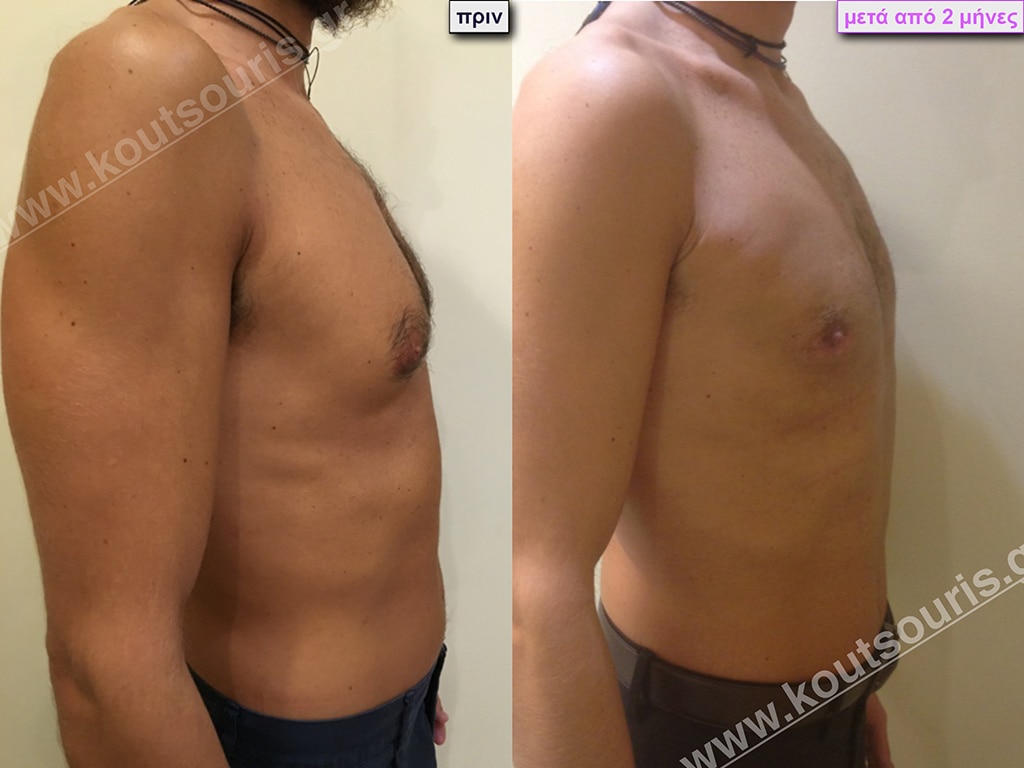
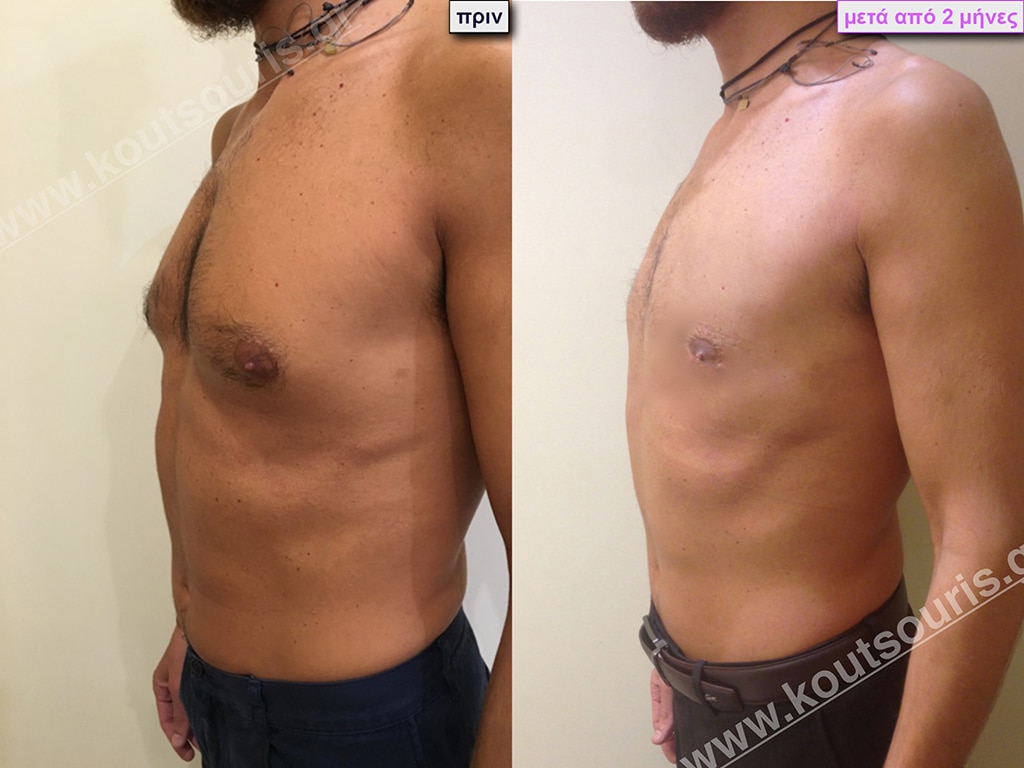
Δ.Γ. Αθλητής του parcour 24 ετών με: Γυν/στία 2ου Βαθμού.
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 800ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους:
• 110gr δεξιά και
• 80gr αριστερά.
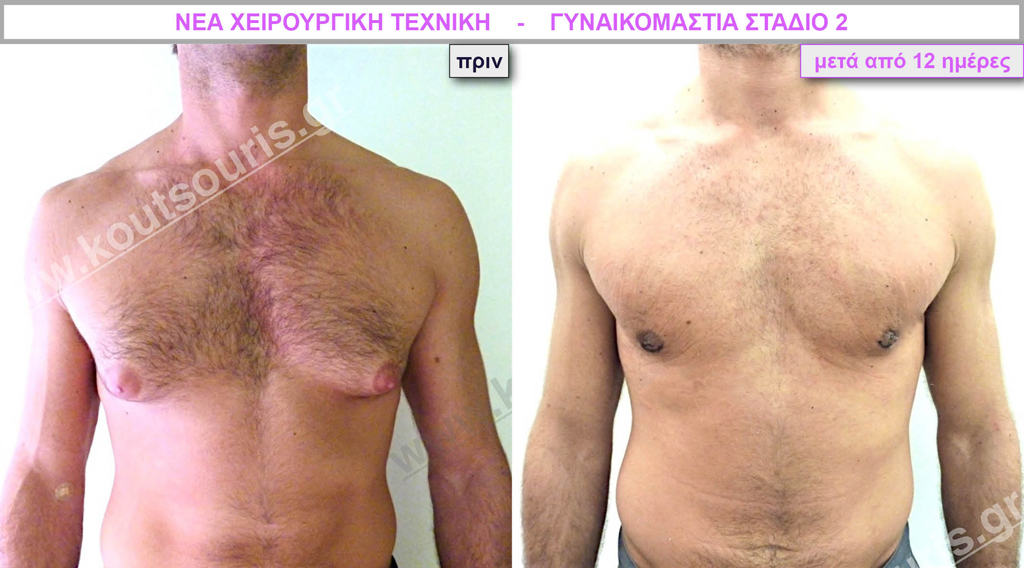
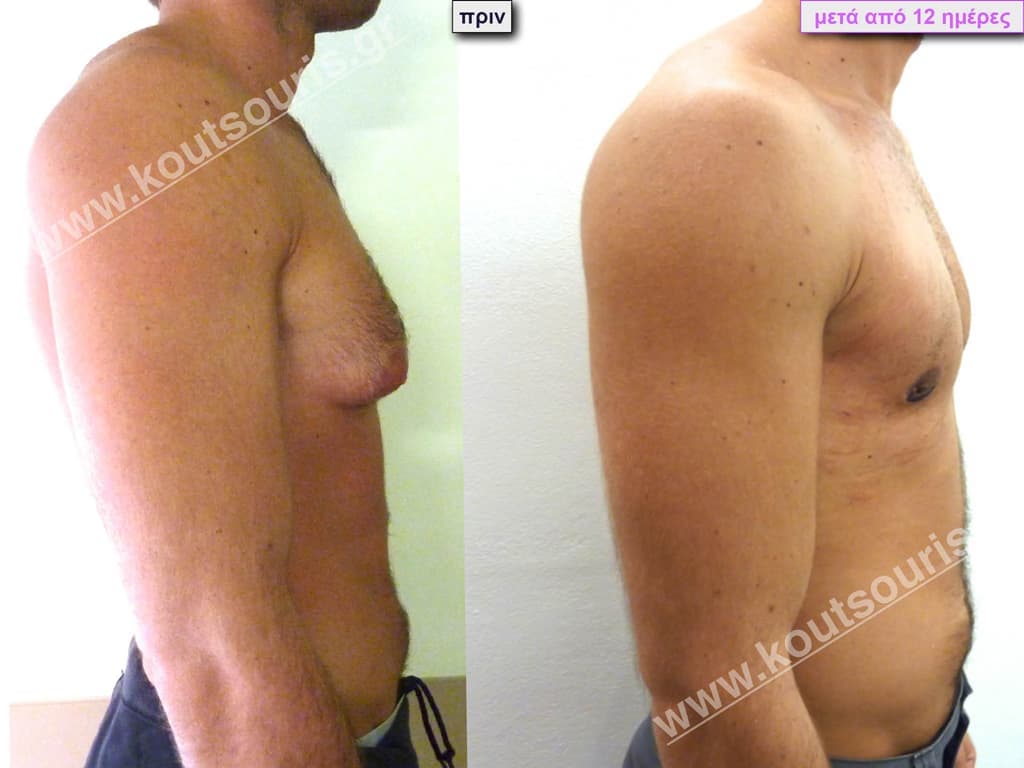
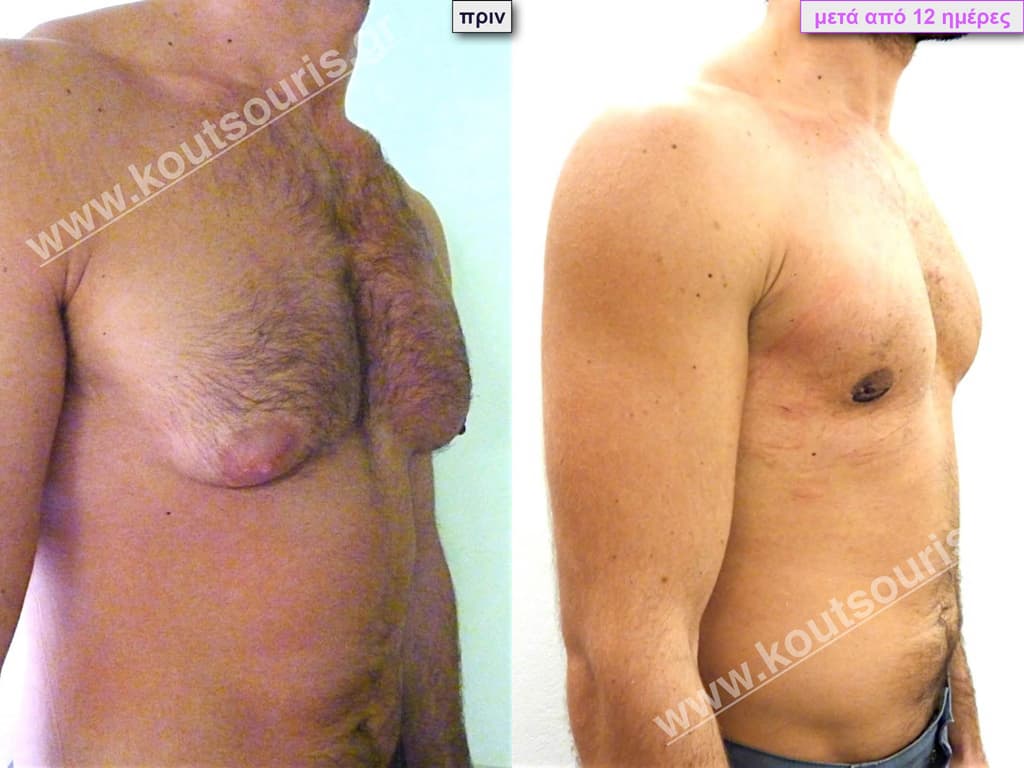
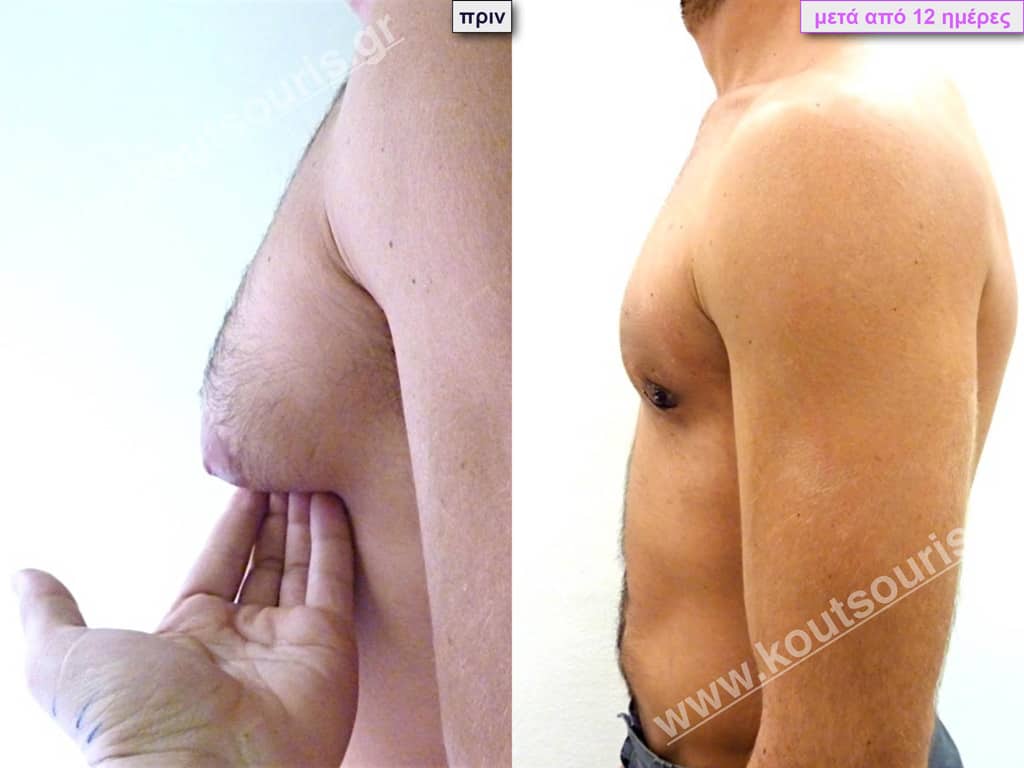
/
Ο ασθενής έχει υποβληθεί ξανά σε αποτυχημένη επέμβαση γυναικομαστίας πριν από 5 χρόνια (από άλλον χειρουργό).
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 800ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 120gr δεξιά και
• 100gr αριστερά
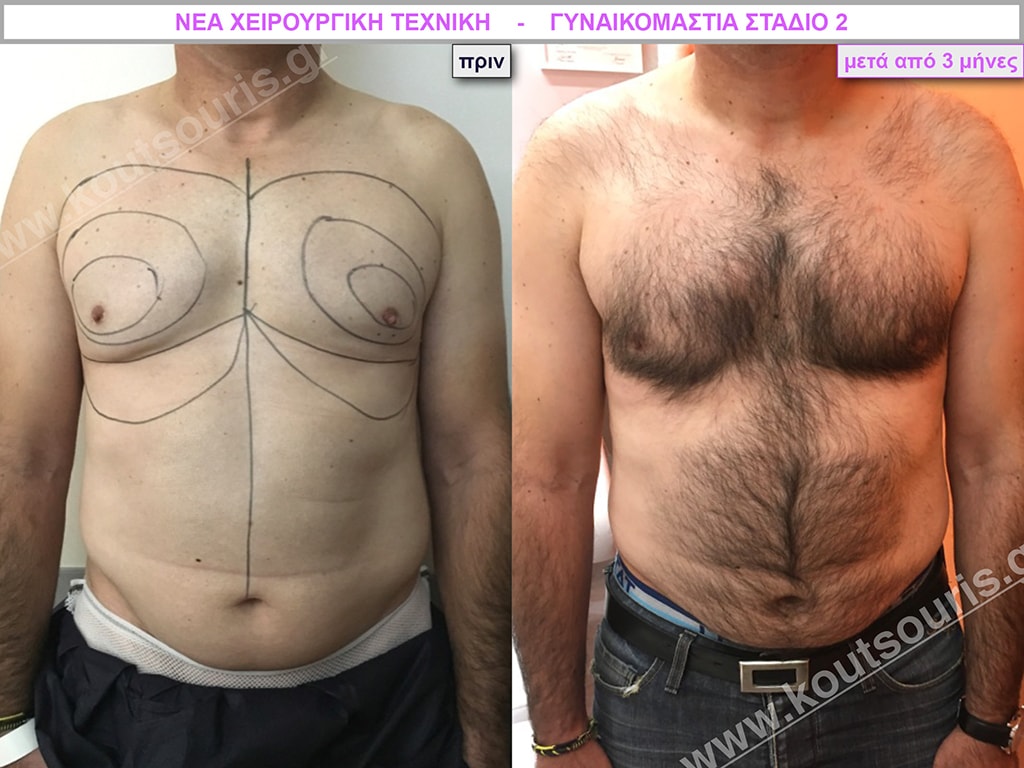
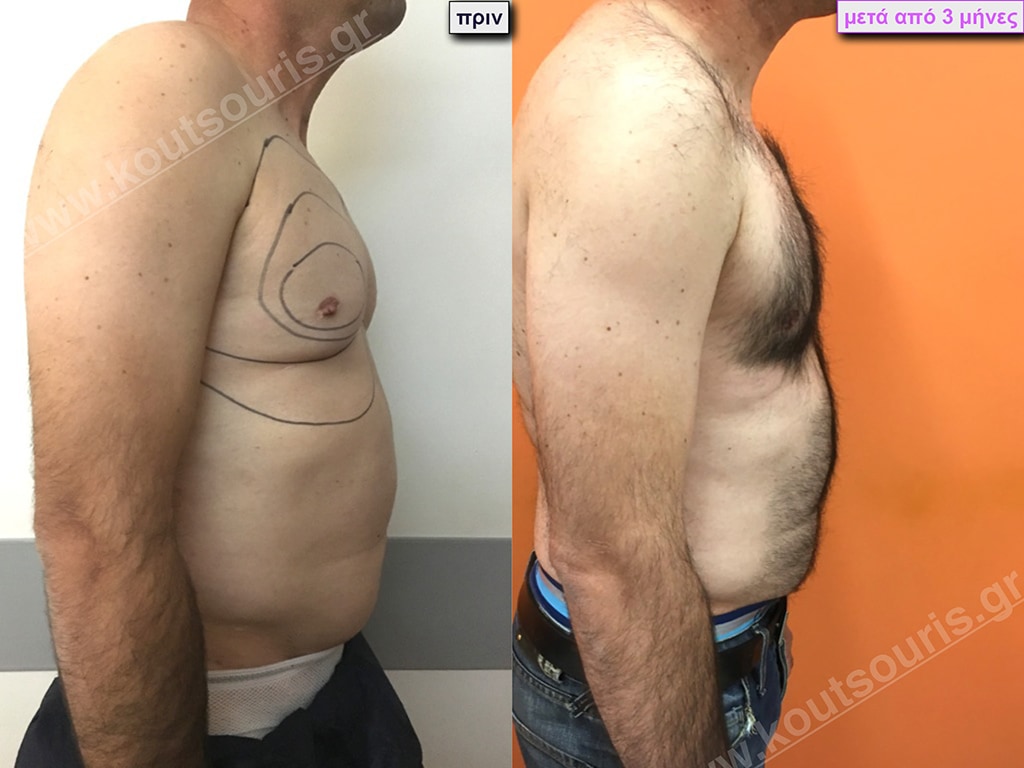
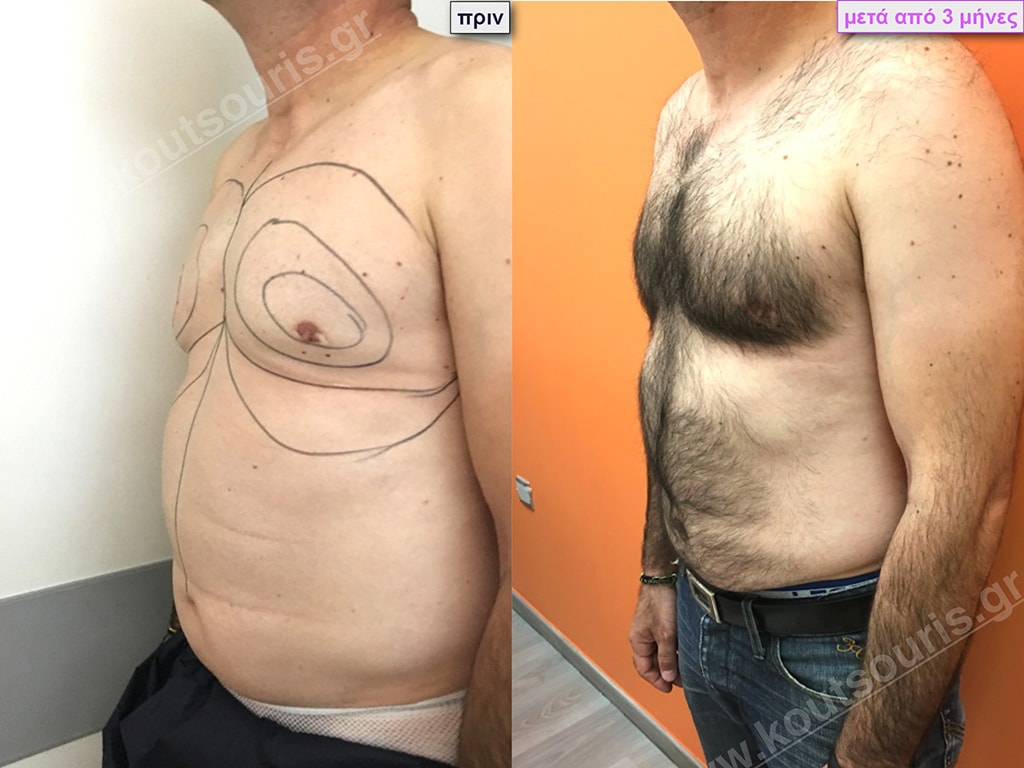
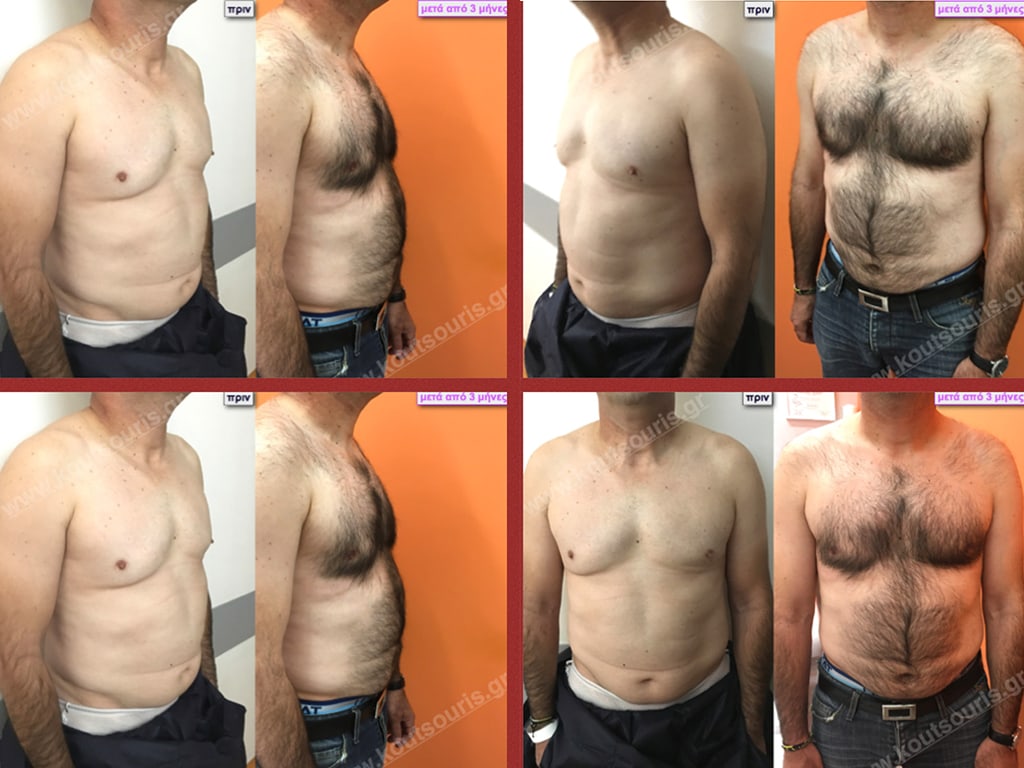
Θ.Γ. Νεαρός 38 ετών με Γυν/στία 2ου Βαθμού
Ο ασθενής έχει υποβληθεί ξανά σε αποτυχημένη επέμβαση γυναικομαστίας πριν από 2 χρόνια (από άλλον χειρουργό ο οποίος είχε κάνει υποδόρια μερική μαστεκτομή χωρίς να κάνει καθόλου λιποαναρρόφηση)
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 900ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 130gr δεξιά και
• 210gr αριστερά.
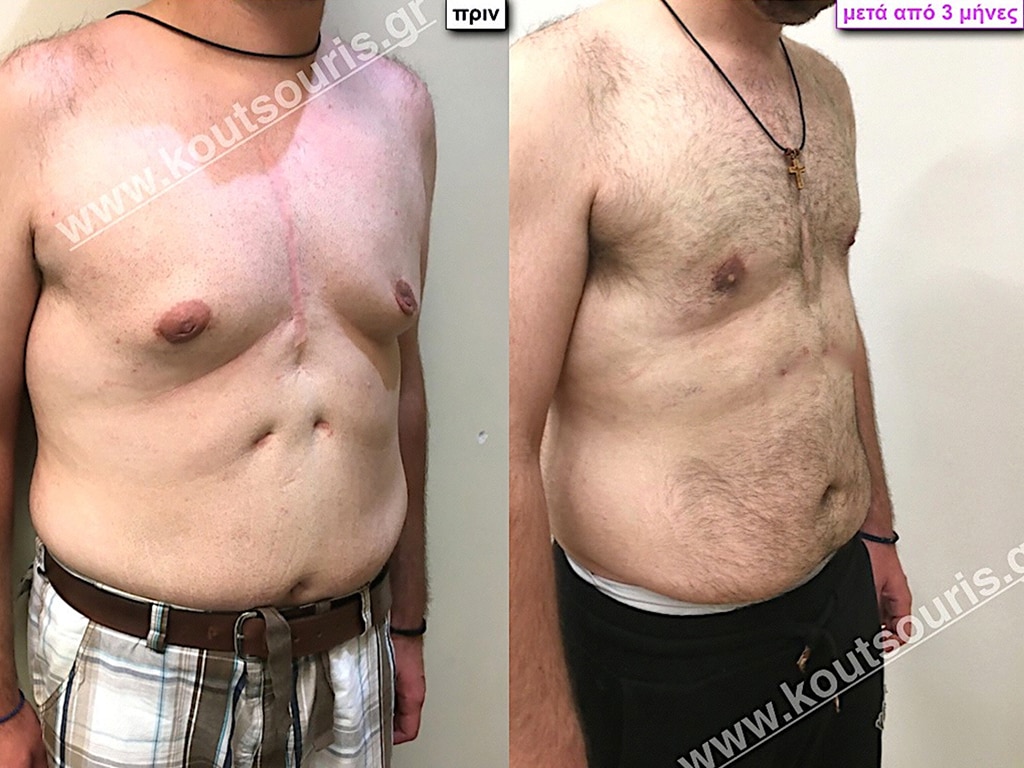
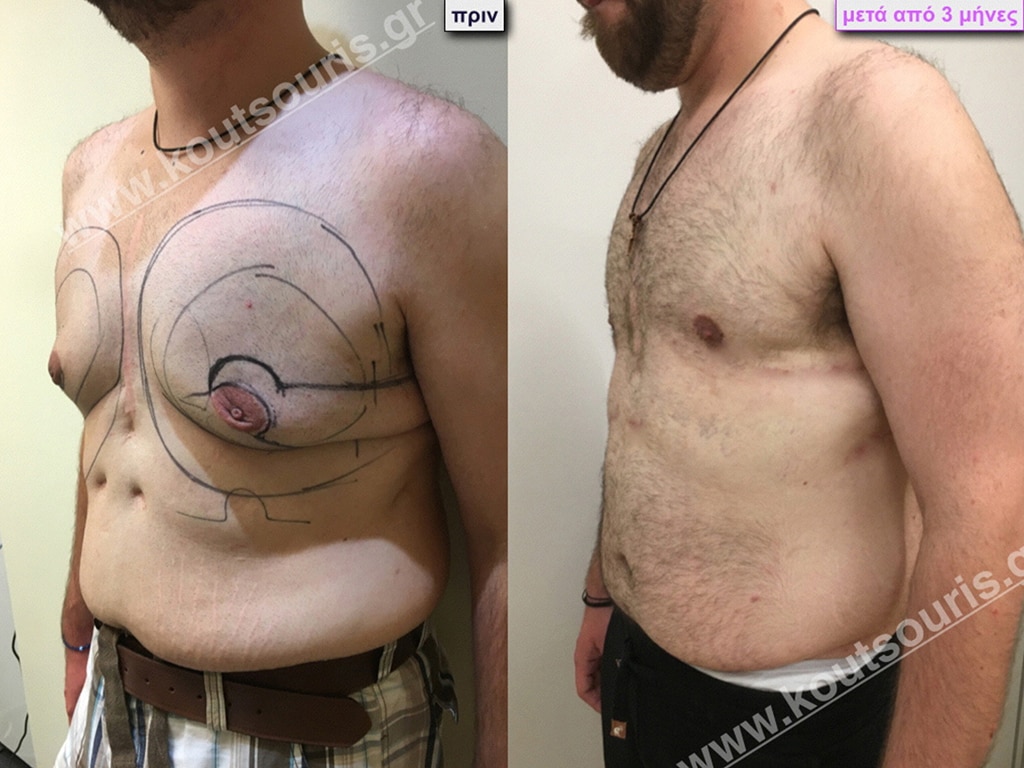
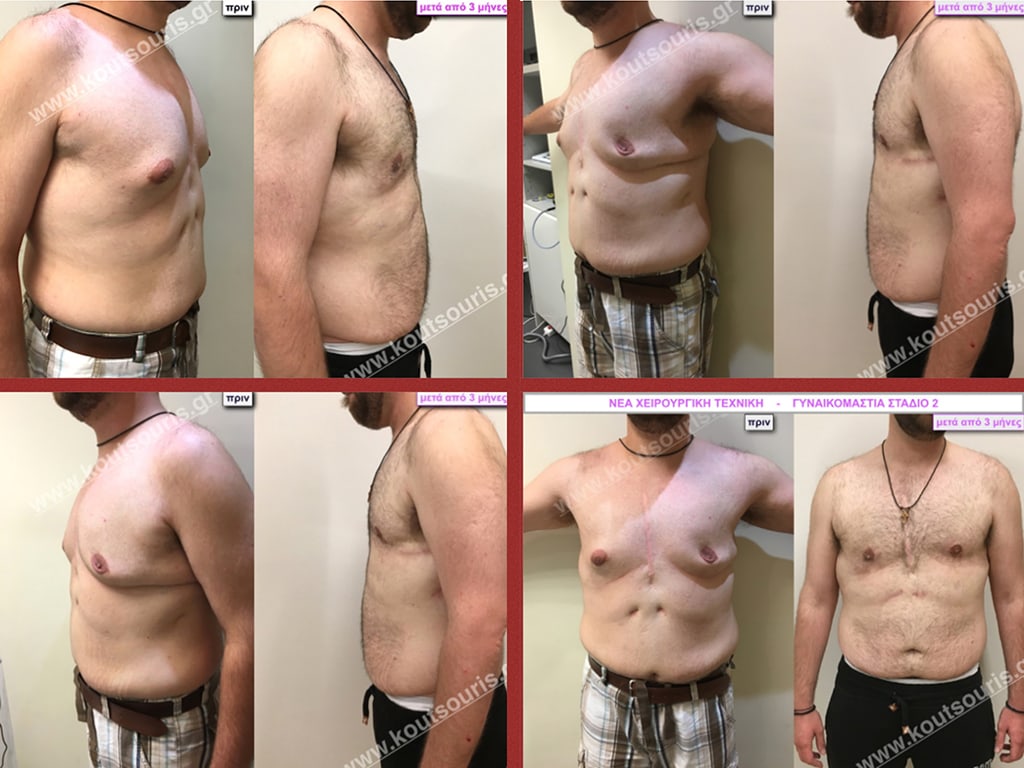
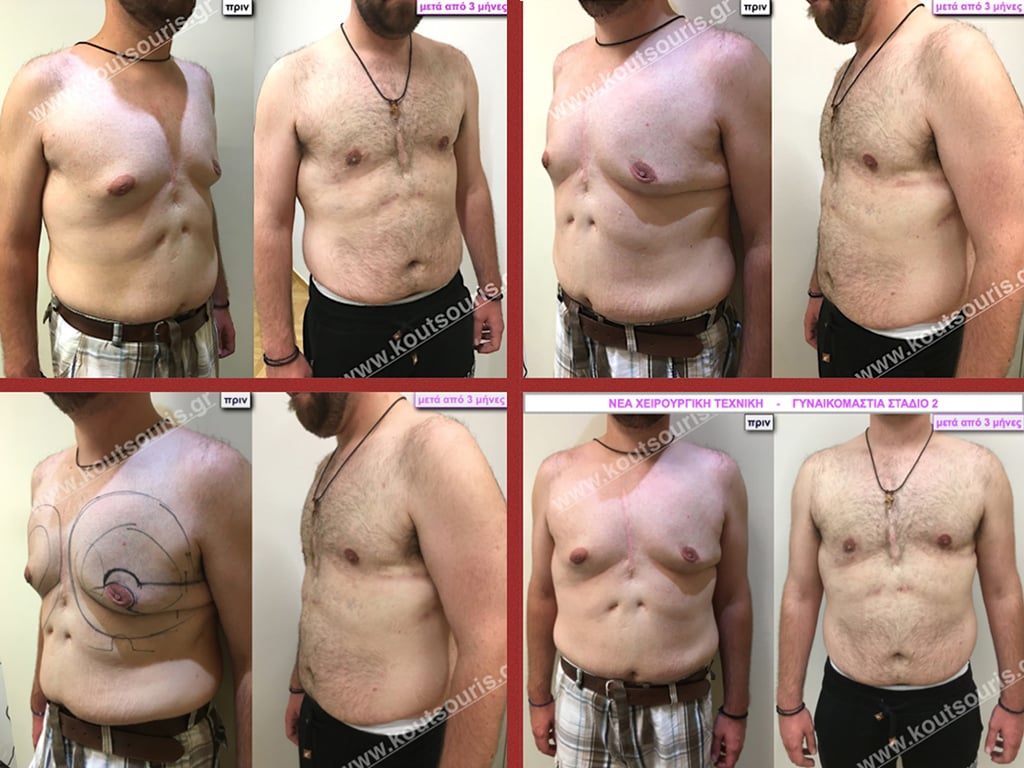
Π.Δ. Ενήλικας 45 ετών με Γυν/στία 2ου Βαθμού.
Ο ασθενής έχει υποβληθεί ξανά σε αποτυχημένη επέμβαση γυναικομαστίας πριν από 5 μήνες (από άλλον χειρουργό ο οποίος είχε κάνει μόνο λιποαναρρόφηση).
• Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 1200ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους:
• 180gr δεξιά και
• 210gr αριστερά
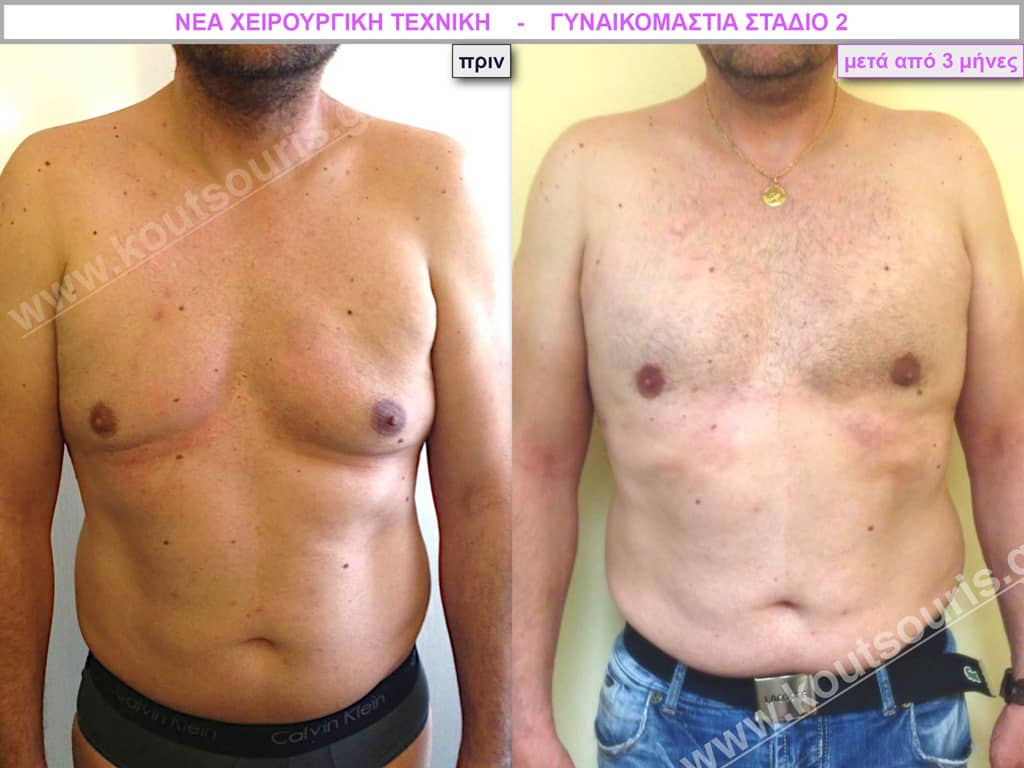
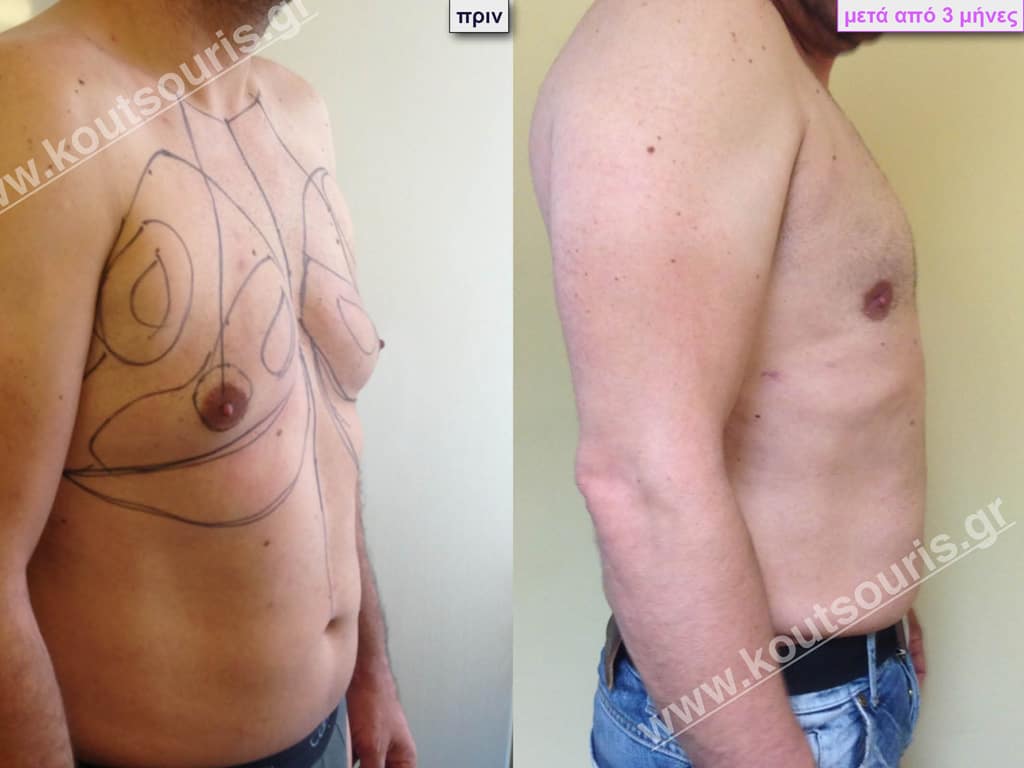
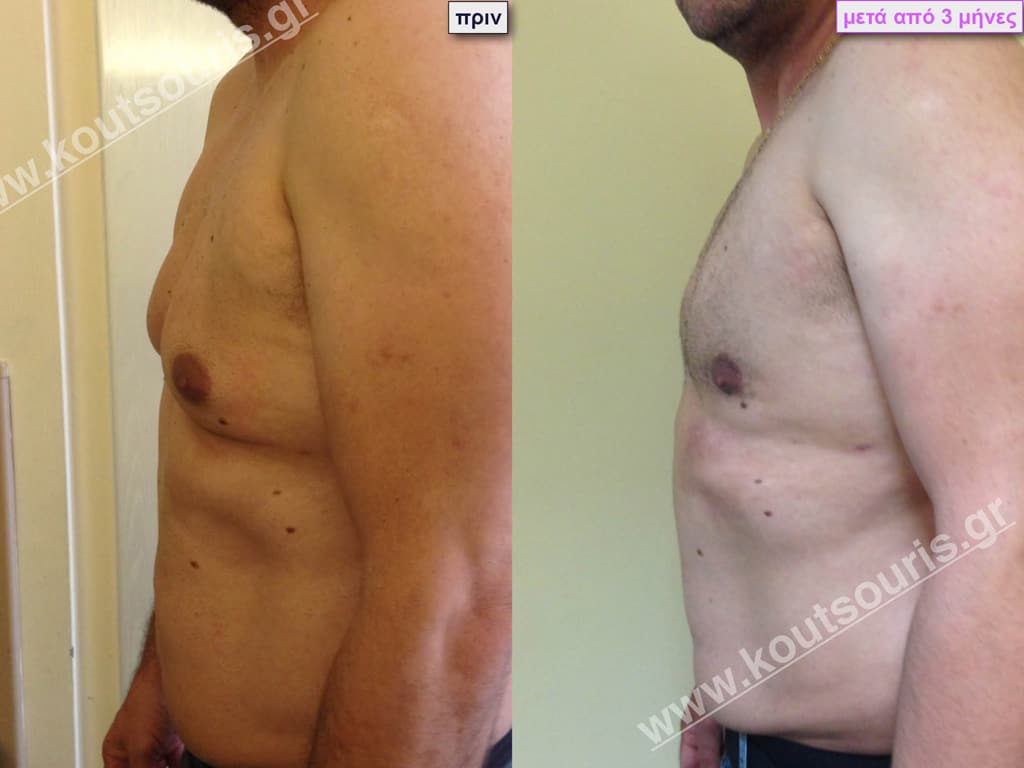
Δ.Κ. Ενήλικας 43 ετών με Γυν/στία 2ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 800ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 110gr δεξιά και
• 130gr αριστερά
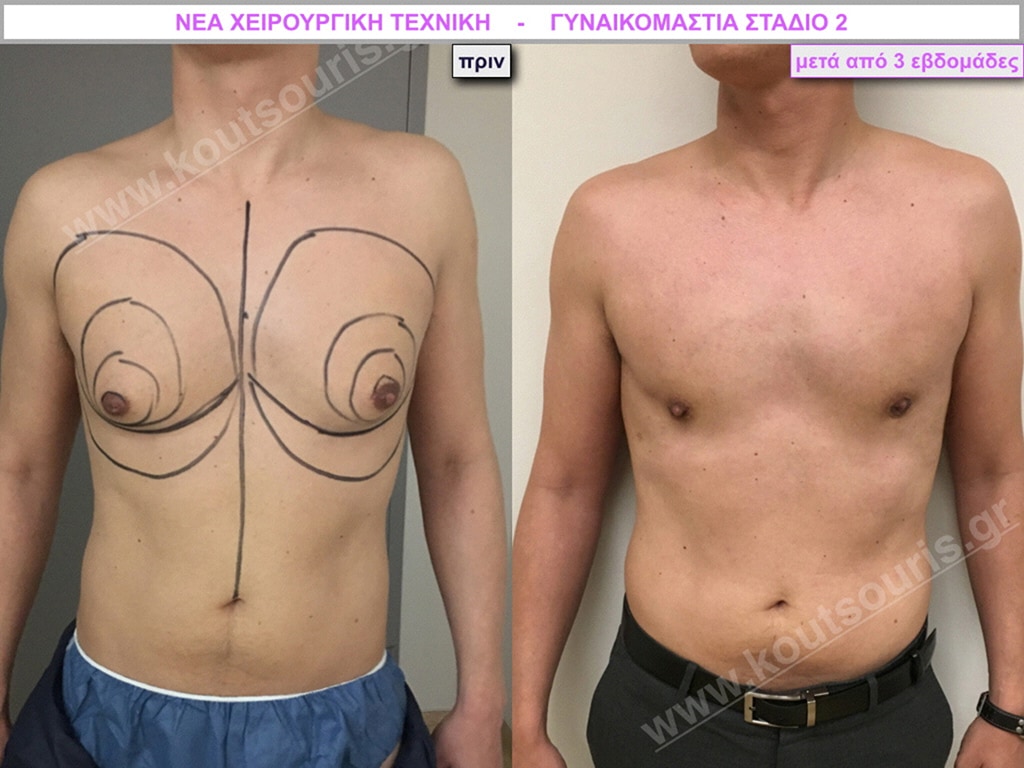
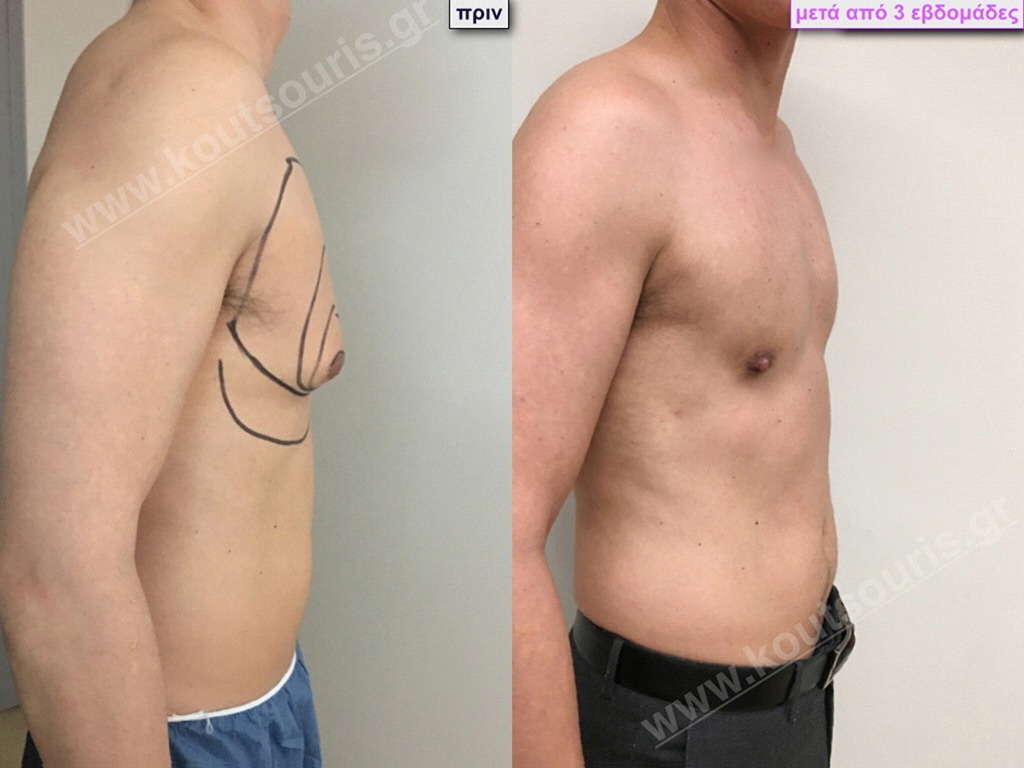
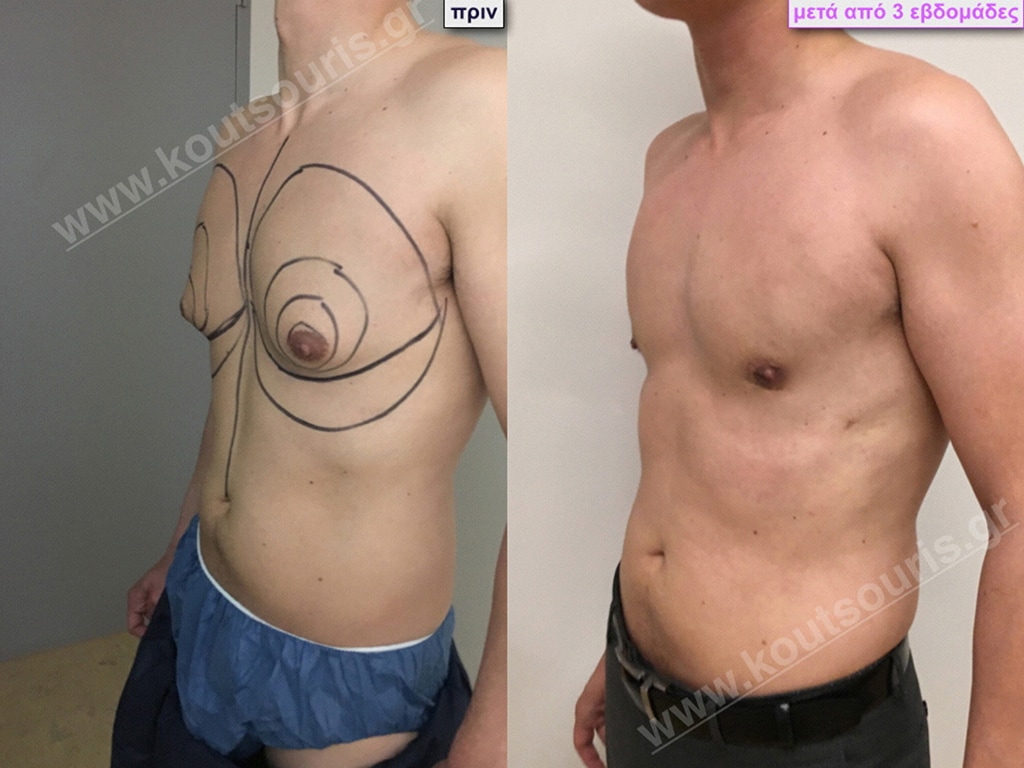
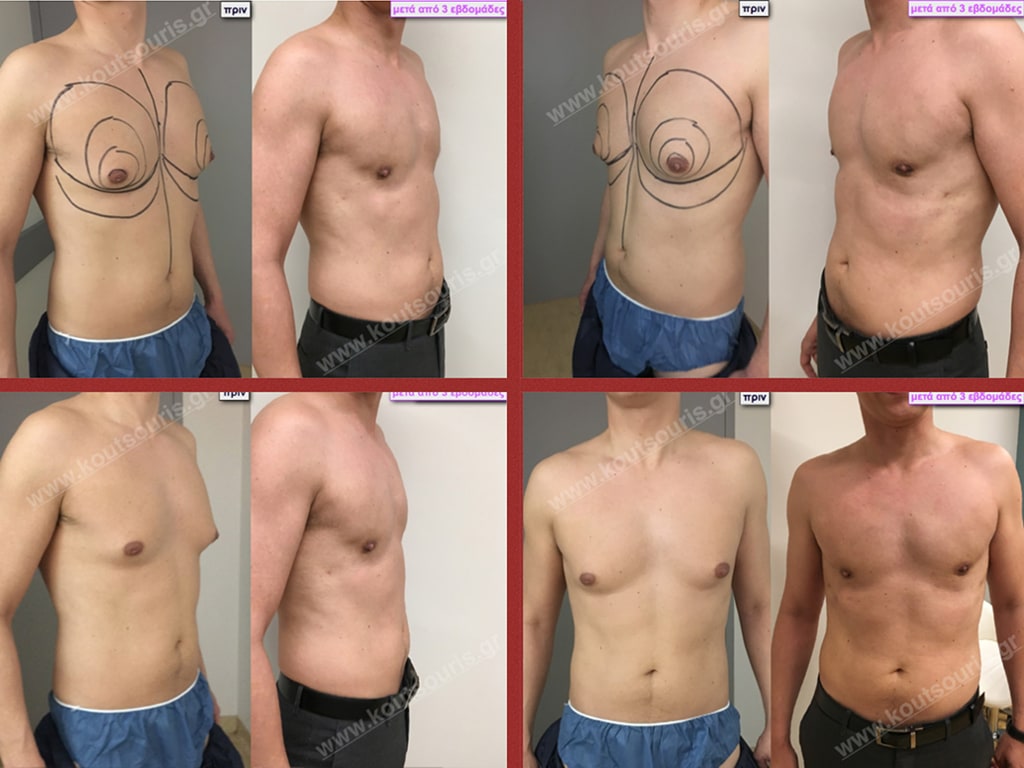
Δ.Κ. Ενήλικας 56 ετών με Γυν/στία 2ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 900ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 110gr δεξιά και
• 130gr αριστερά.
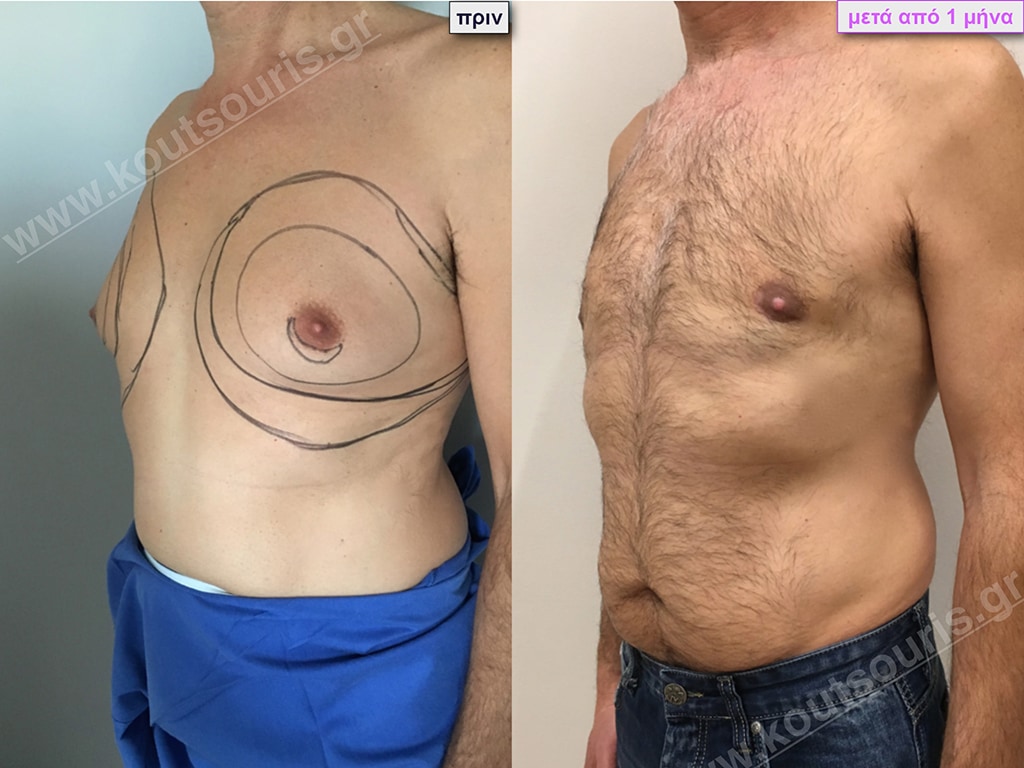
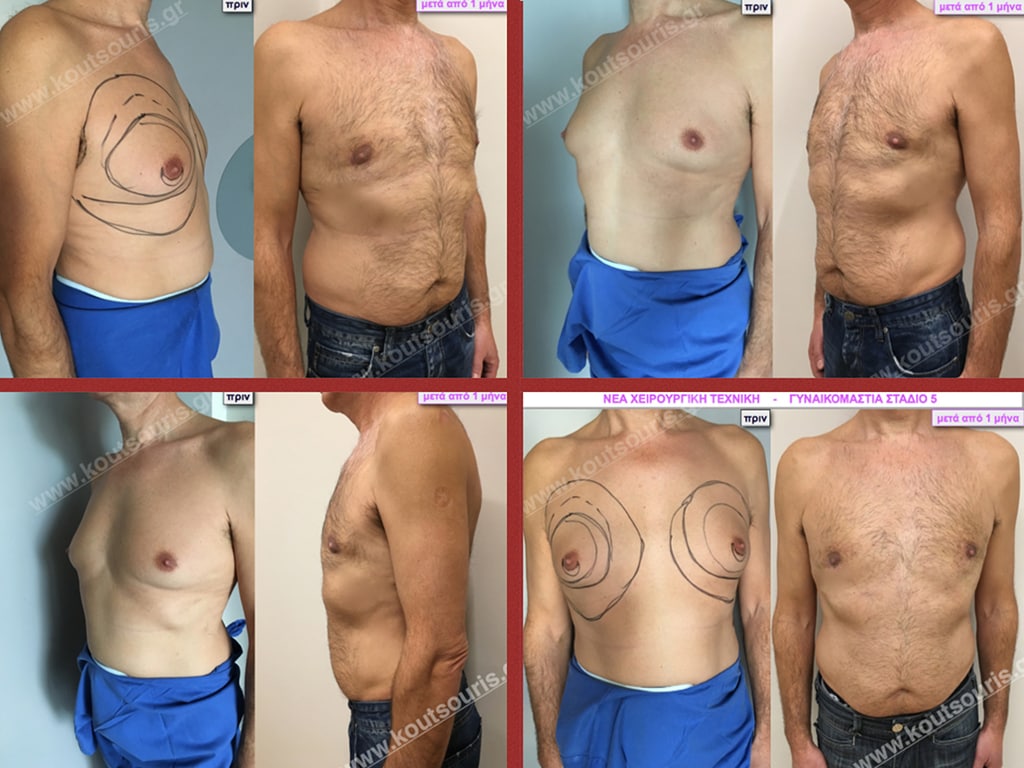
Δ.Π. Ενήλικας 37 ετών με Γυν/στία 3ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 1000ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 190gr δεξιά και
• 230gr αριστερά.
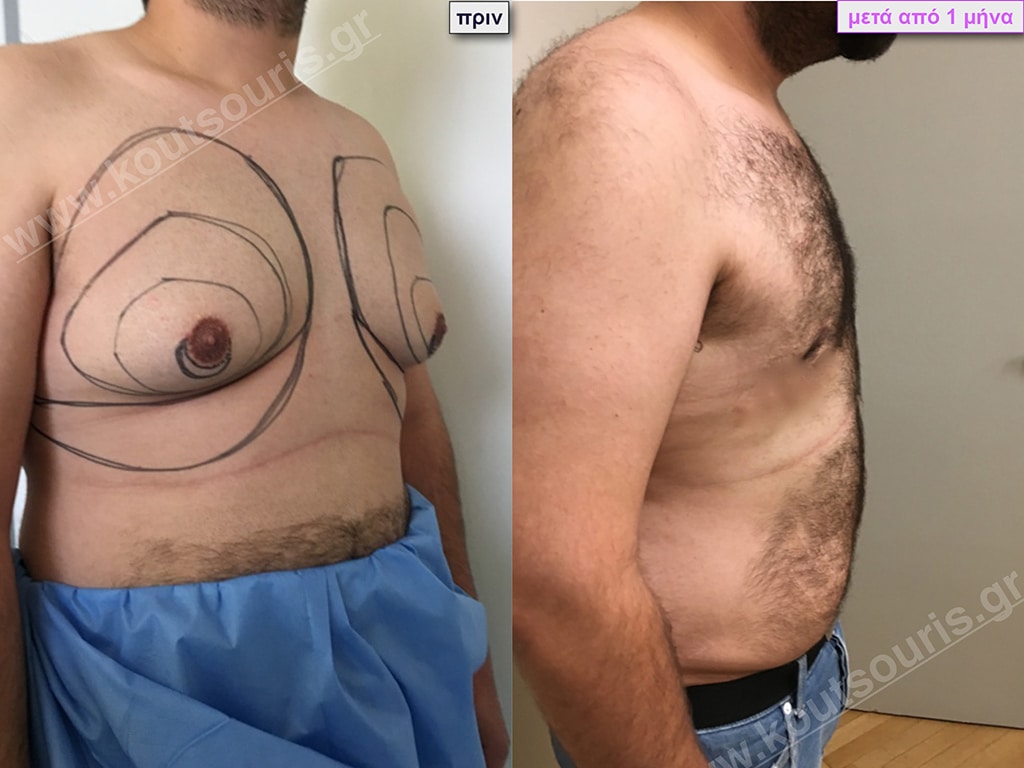
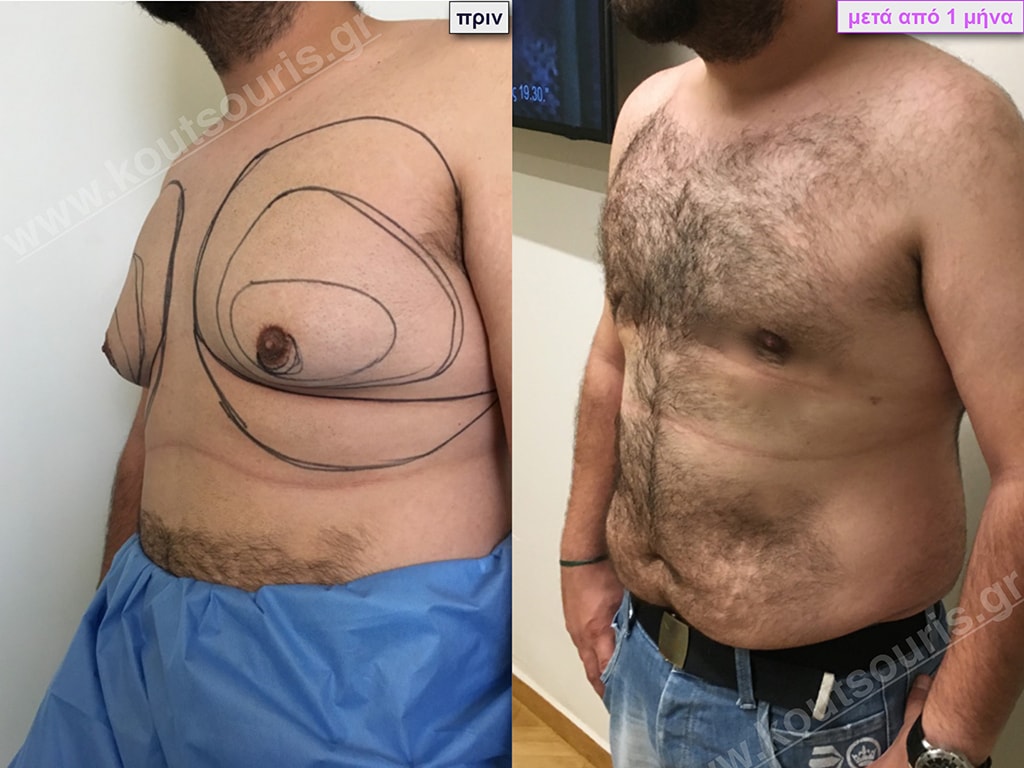
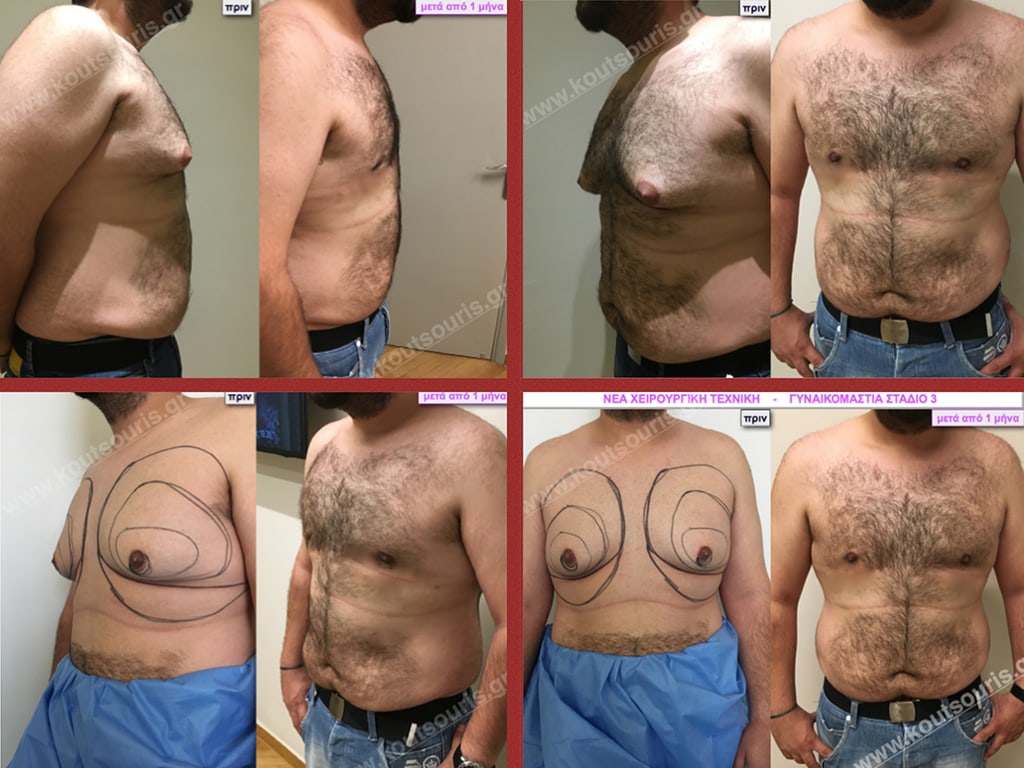
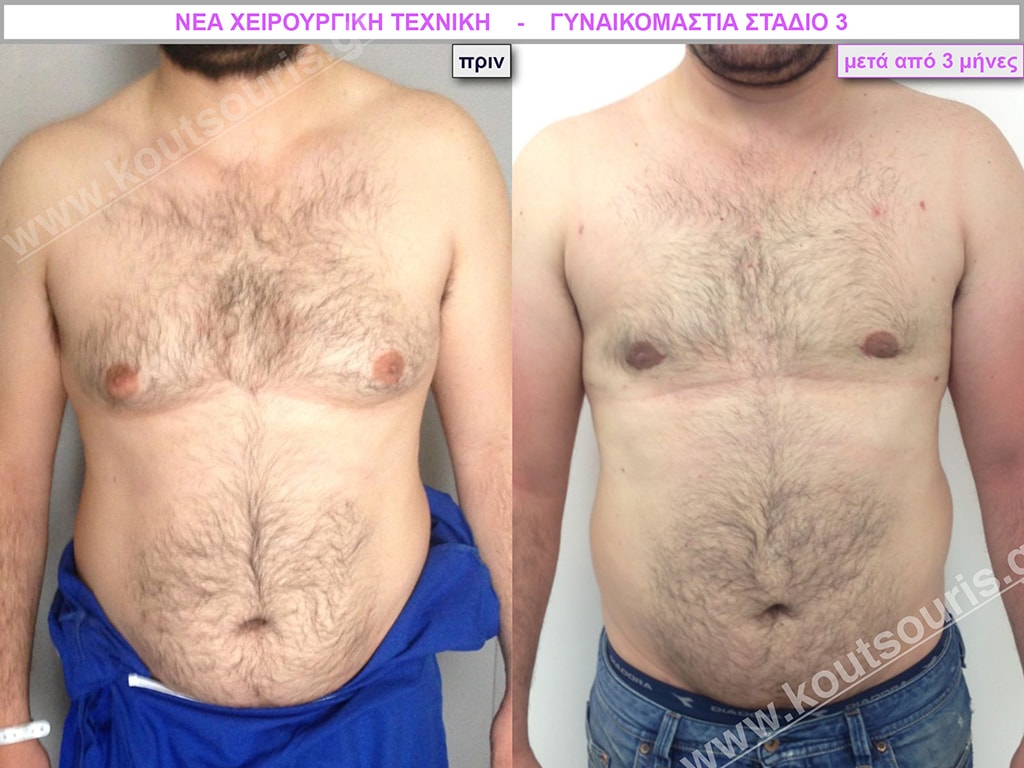
Γ.Δ. Ενήλικας 38 ετών με Γυν/στία 3ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 800ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 230gr δεξιά και
• 200gr αριστερά.
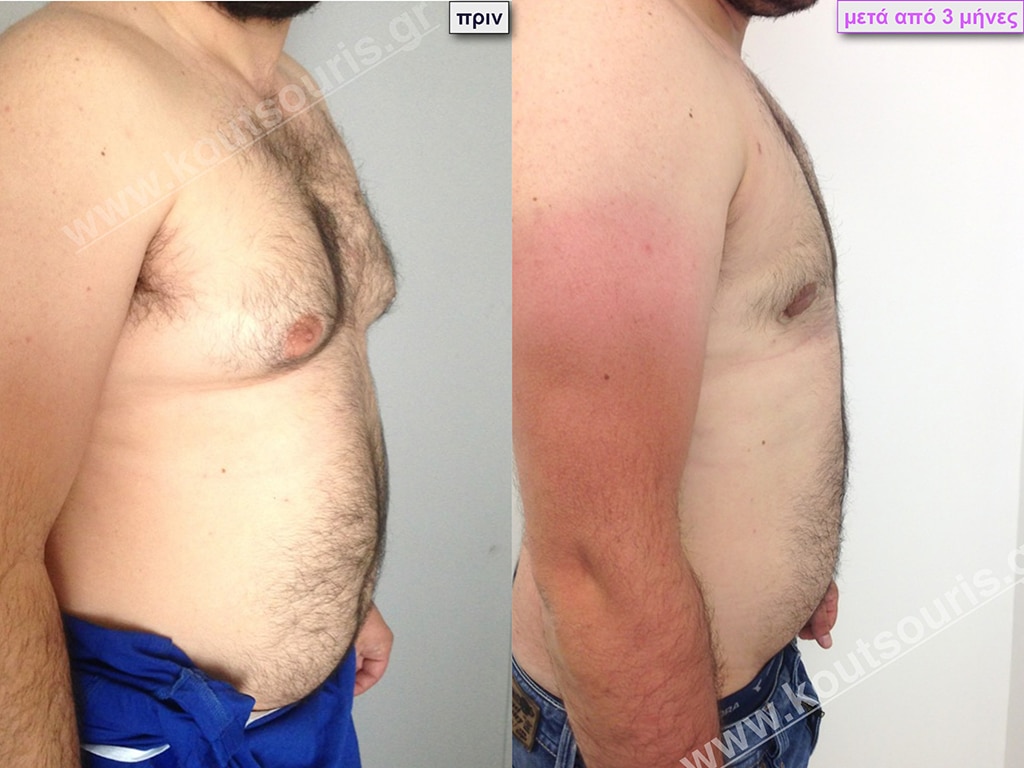
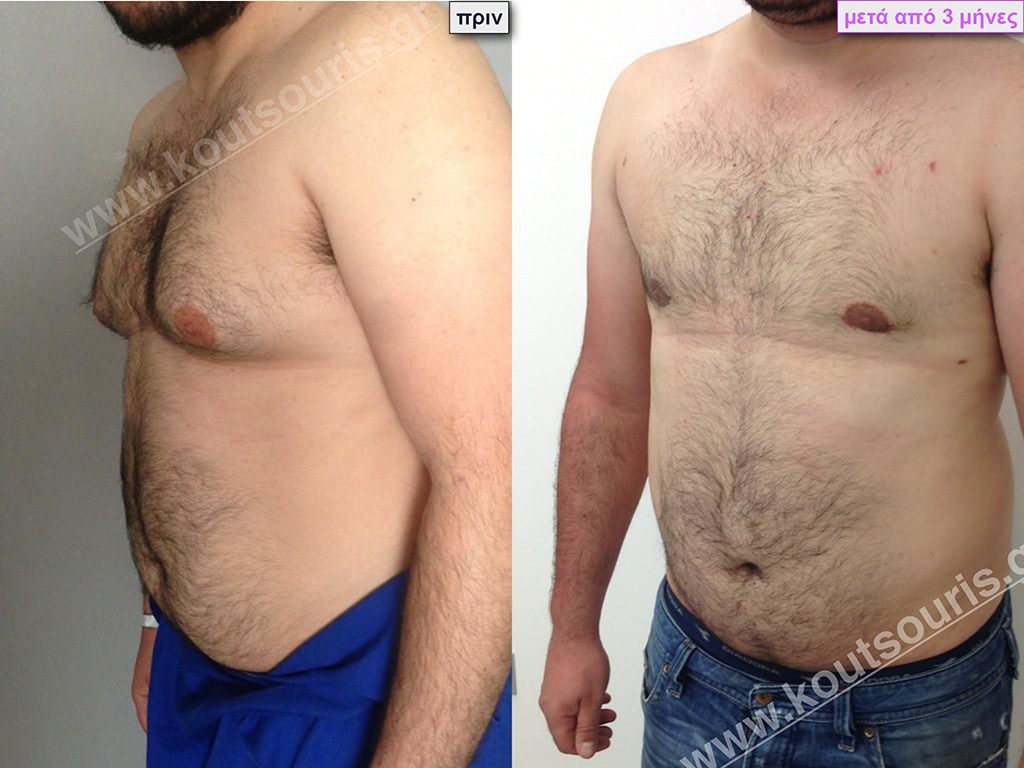
• Σ.Π. Ασθενής 31 ετών με Γυν/στία 3ου Βαθμού.
• Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 1600ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους:
• 130gr δεξιά και
• 90gr αριστερά.
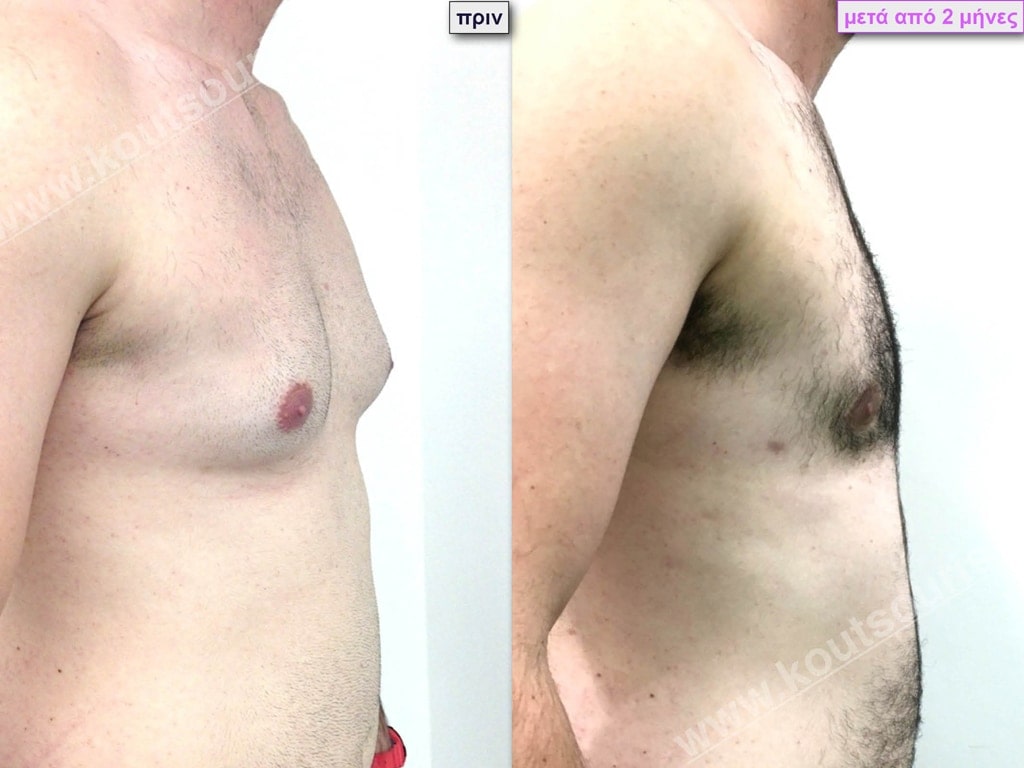
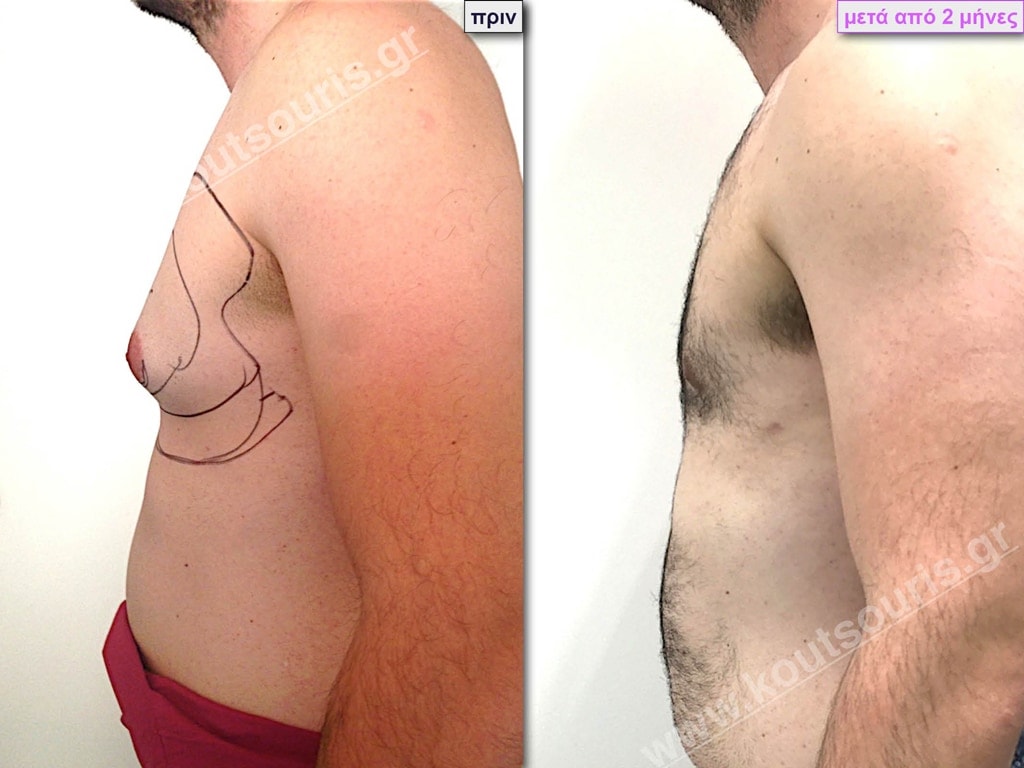
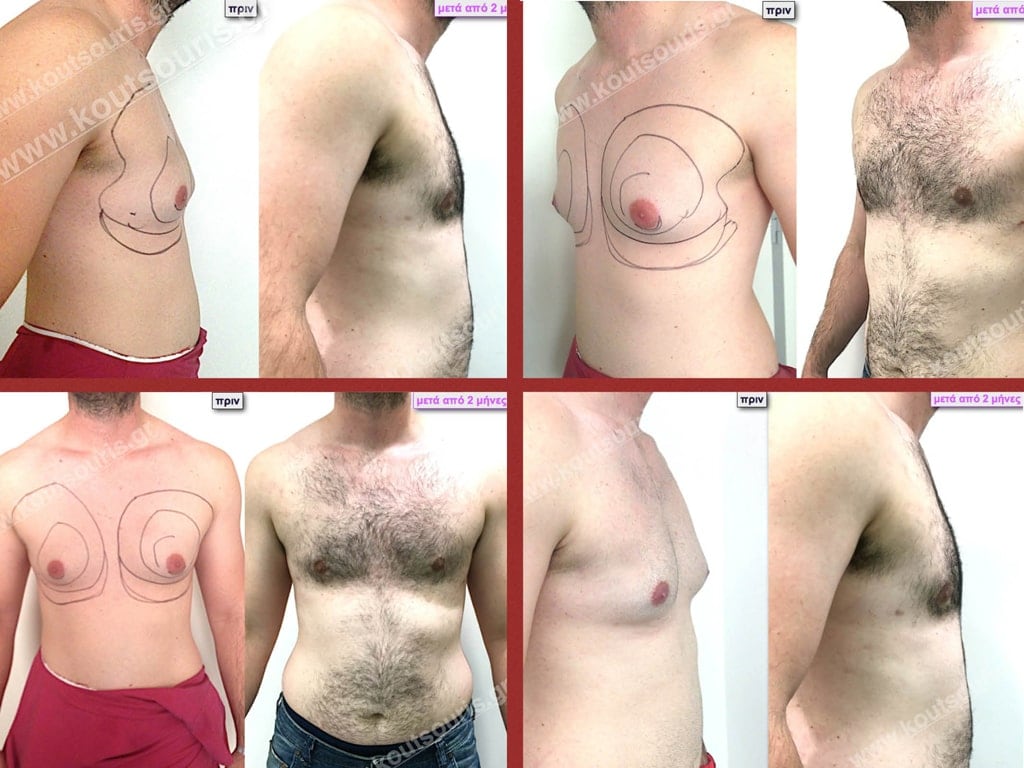
• Σ.Π. Ασθενής 37 ετών με Γυν/στία 3ου Βαθμού
• Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 2100ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους:
• 190gr δεξιά και • 110gr αριστερά
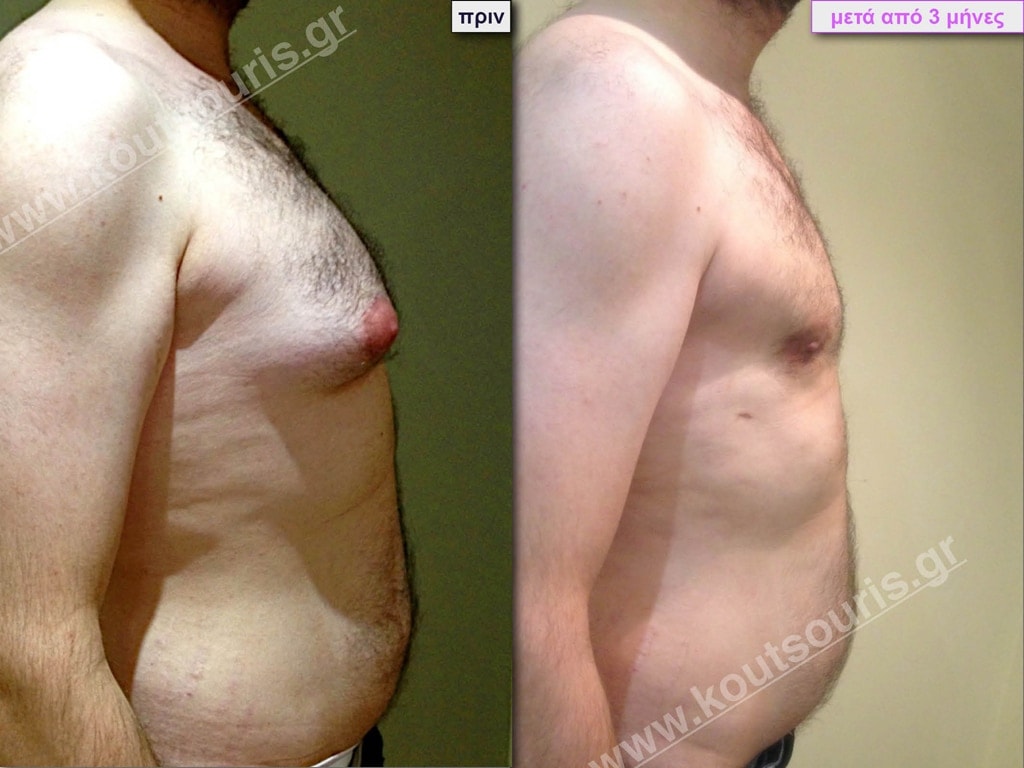
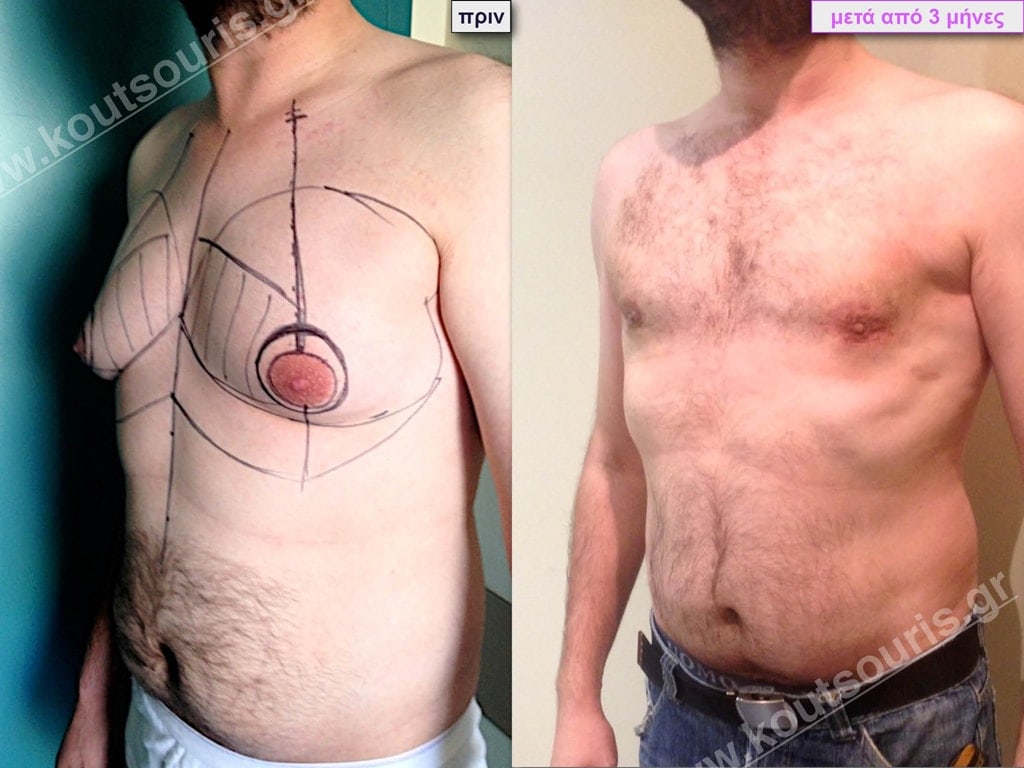
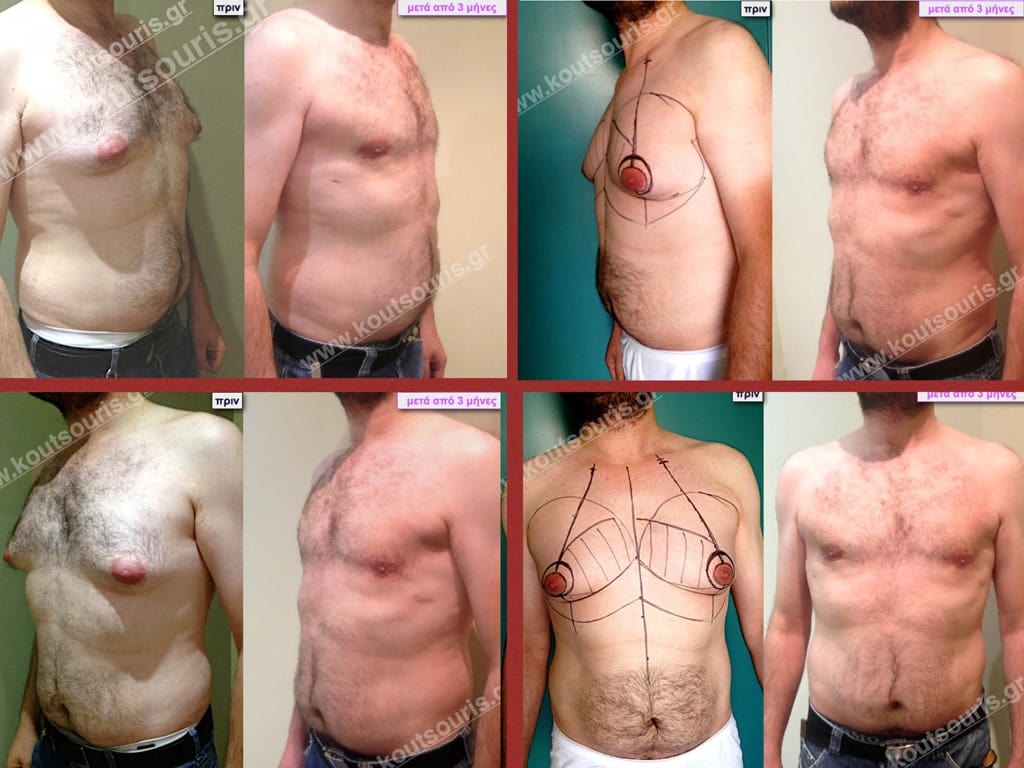
• Σ.Π. Ασθενής 41 ετών με Γυν/στία 4ου Βαθμού.
• Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 2400ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους:
• 240gr δεξιά και
• 210gr αριστερά.
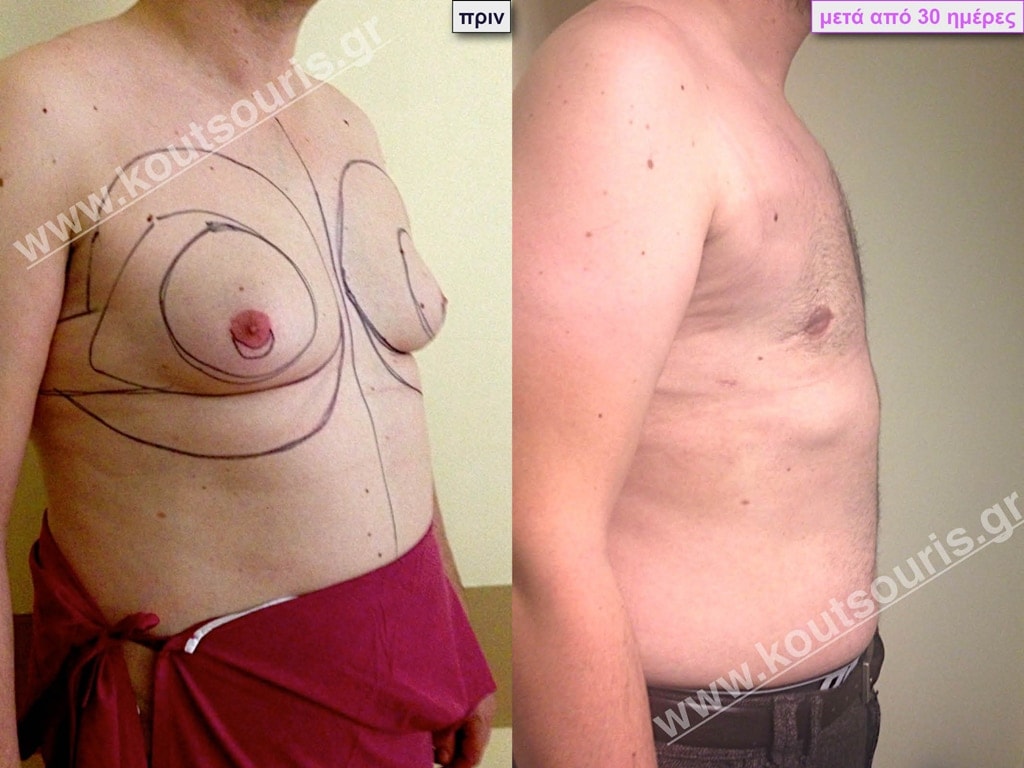
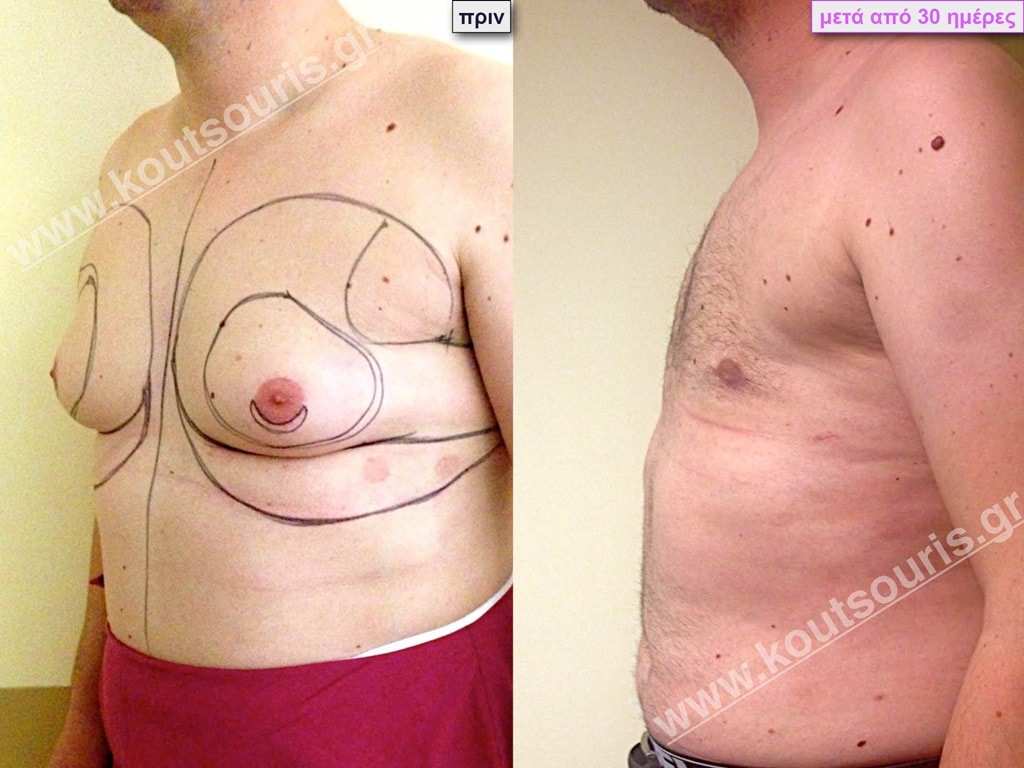
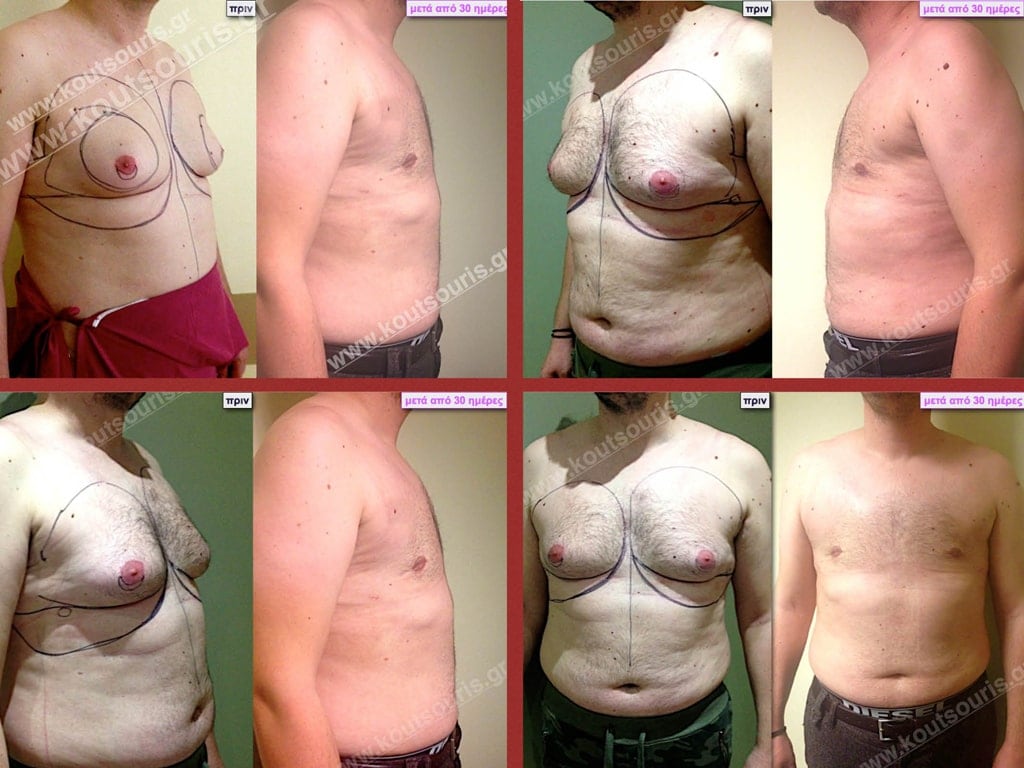
Δ.Π. Ενήλικας 34 ετών με Γυν/στία 3ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας, 3D-Λιπογλυπτικής και Κοιλιοπλαστικής όπου αφαιρέθηκαν 3.200ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 240gr δεξιά και
• 190gr αριστερά.
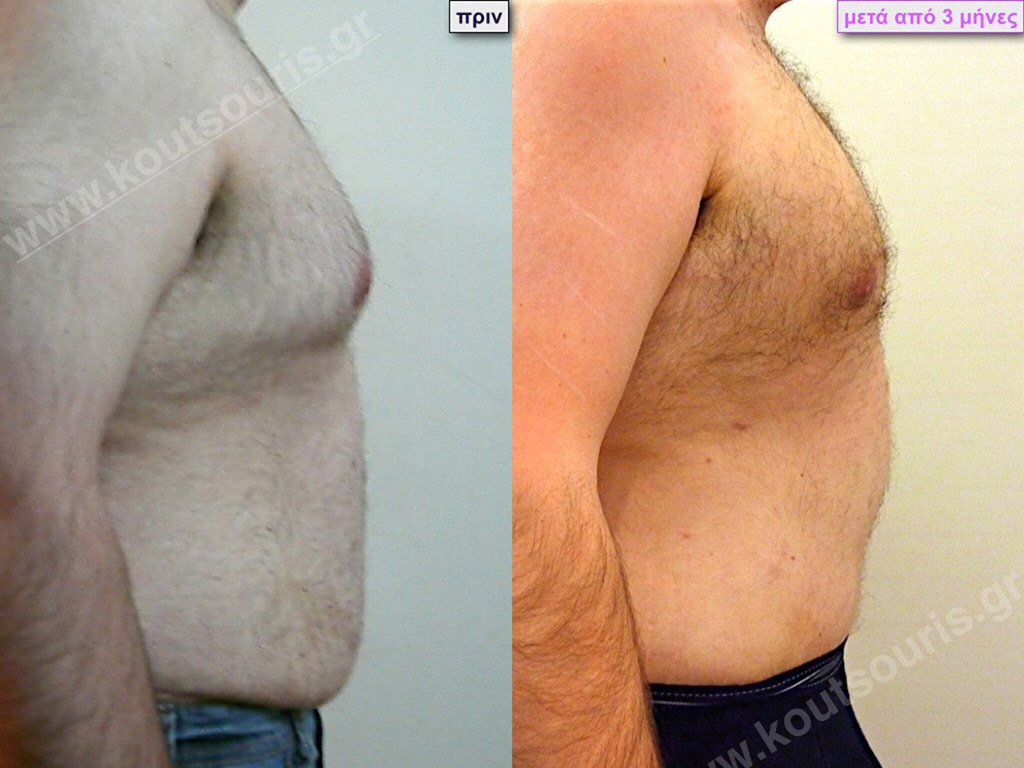
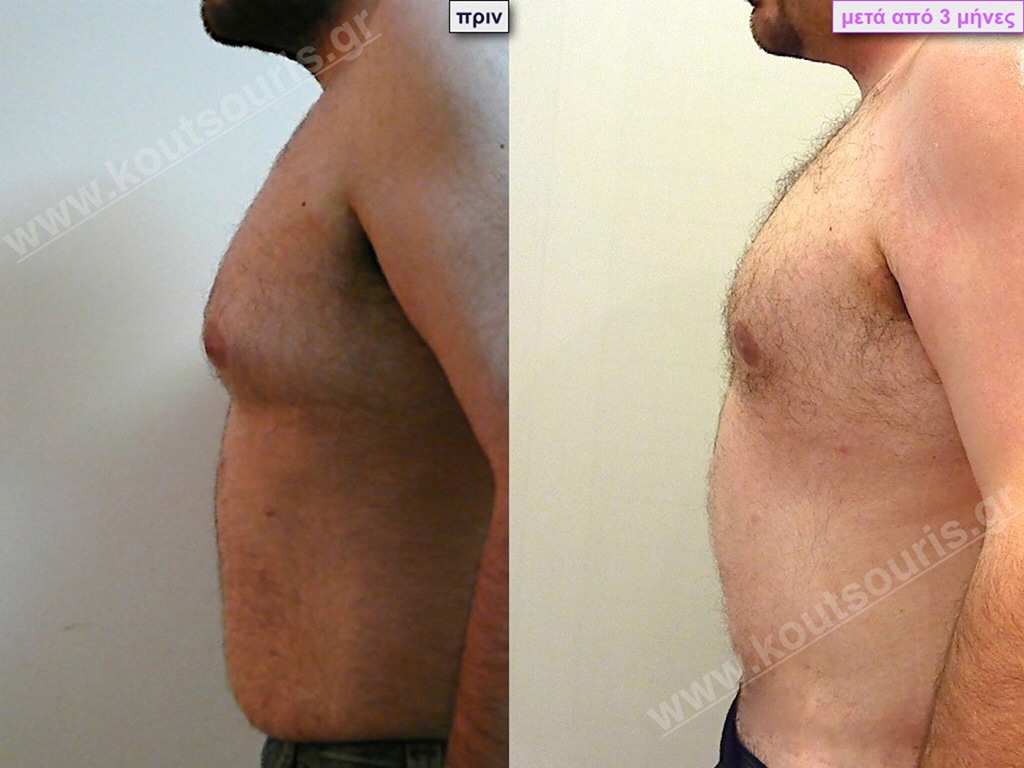
Μ.Α. Ασθενής 37 ετών με Γυν/στία 3ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 1200ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 230gr δεξιά και
• 200gr αριστερά.
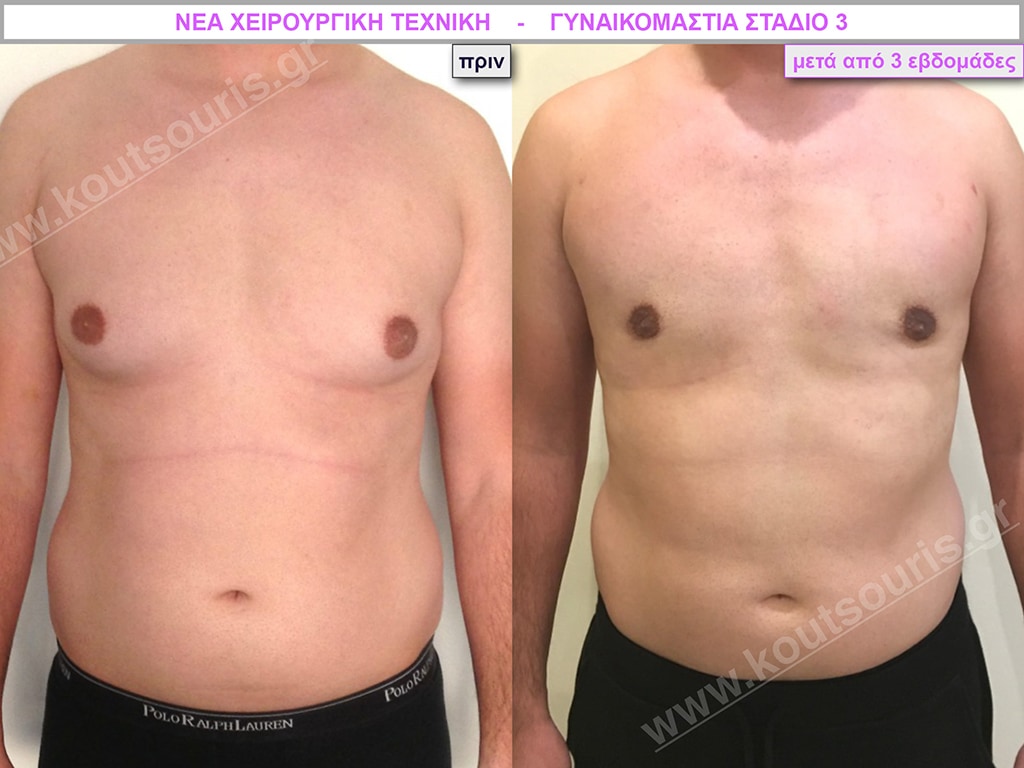
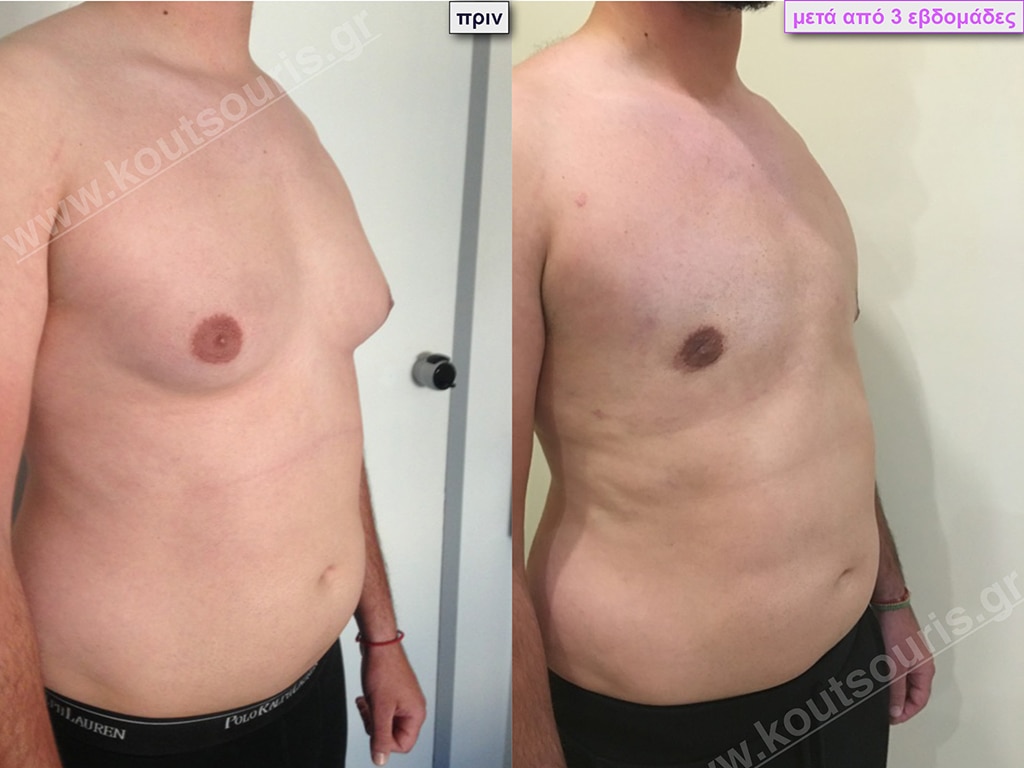
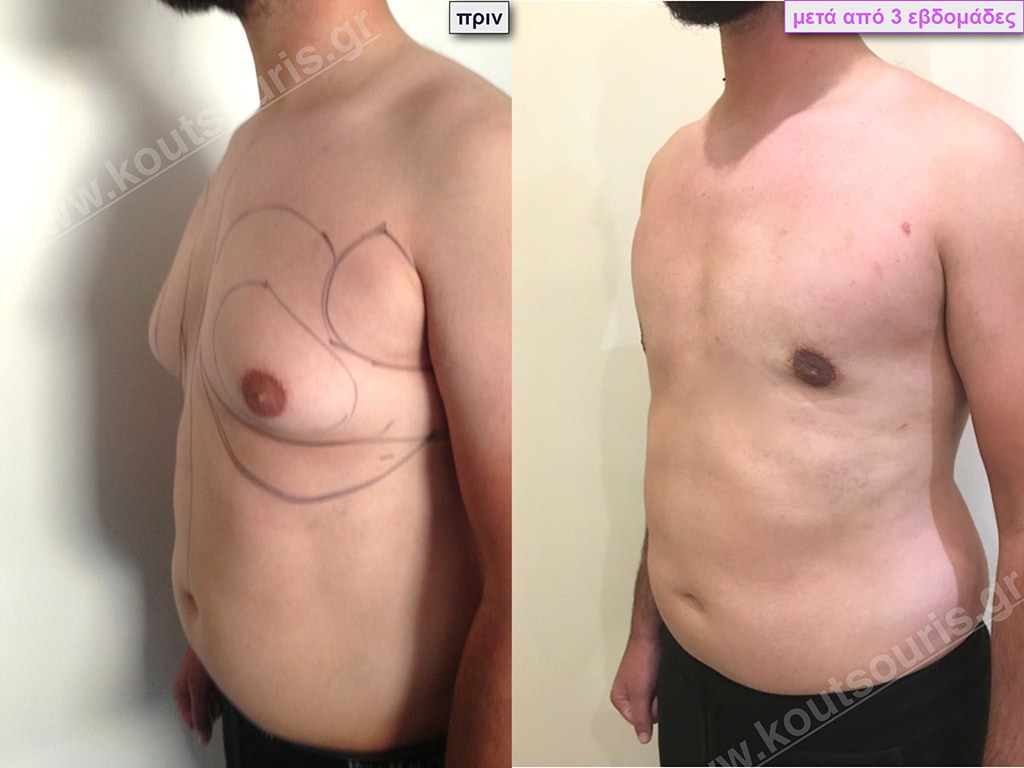
Δ.Π. Μαθητής 17 ετών με Γυν/στία 3ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 900ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 180gr δεξιά και
• 200gr αριστερά.
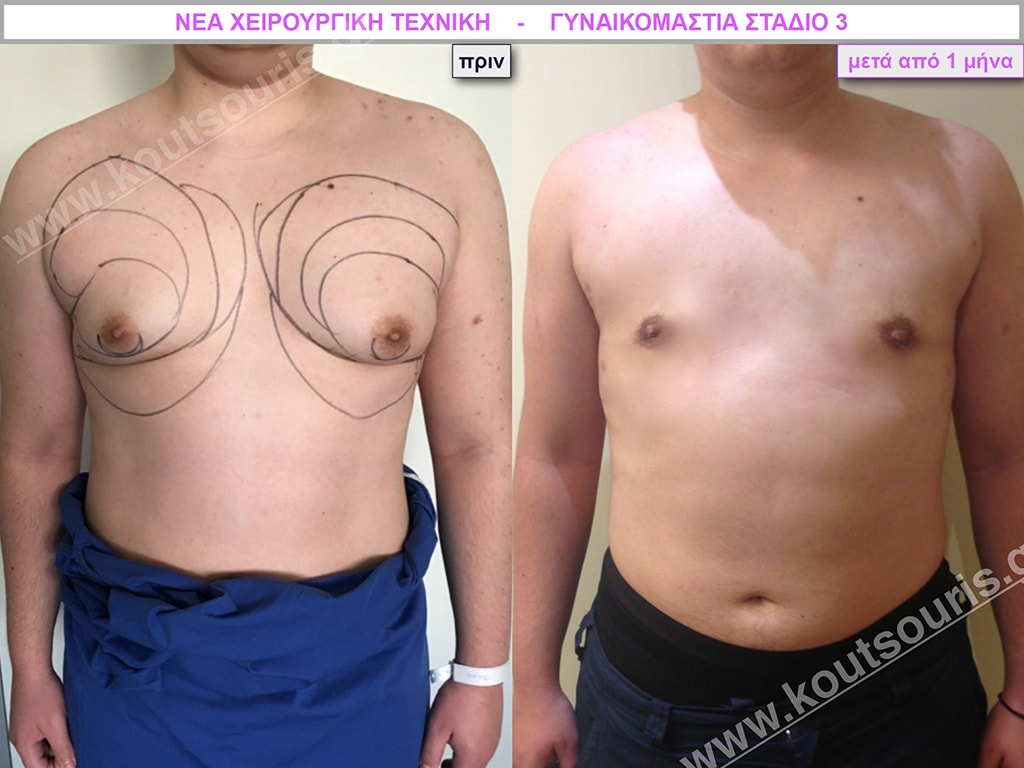
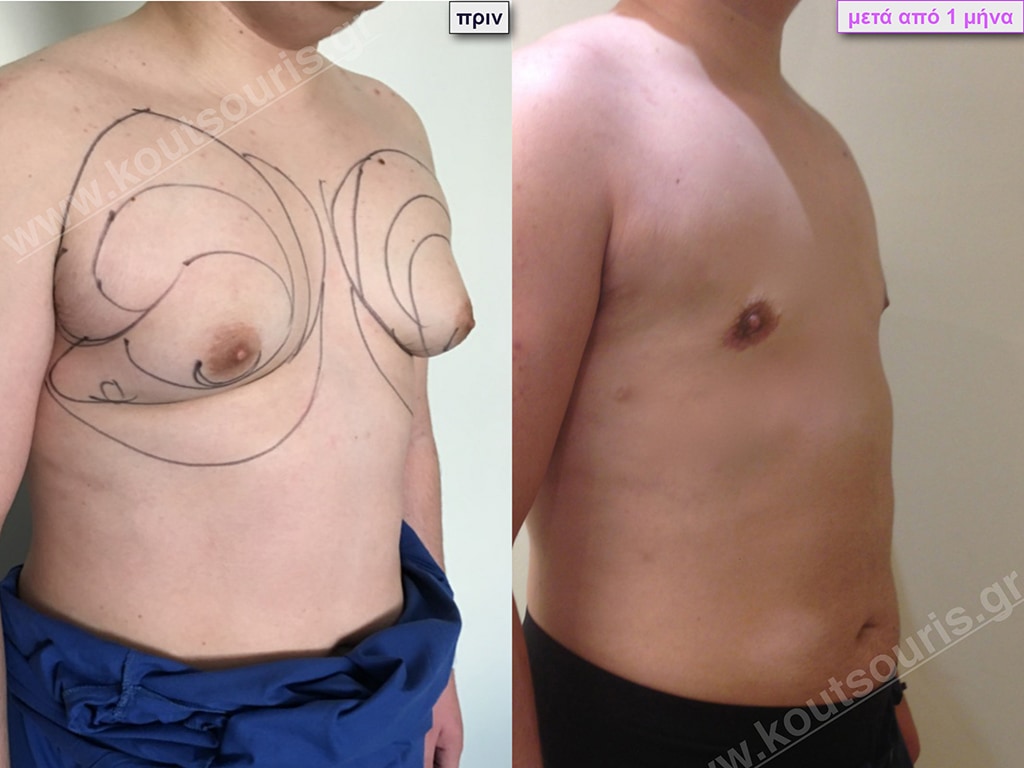
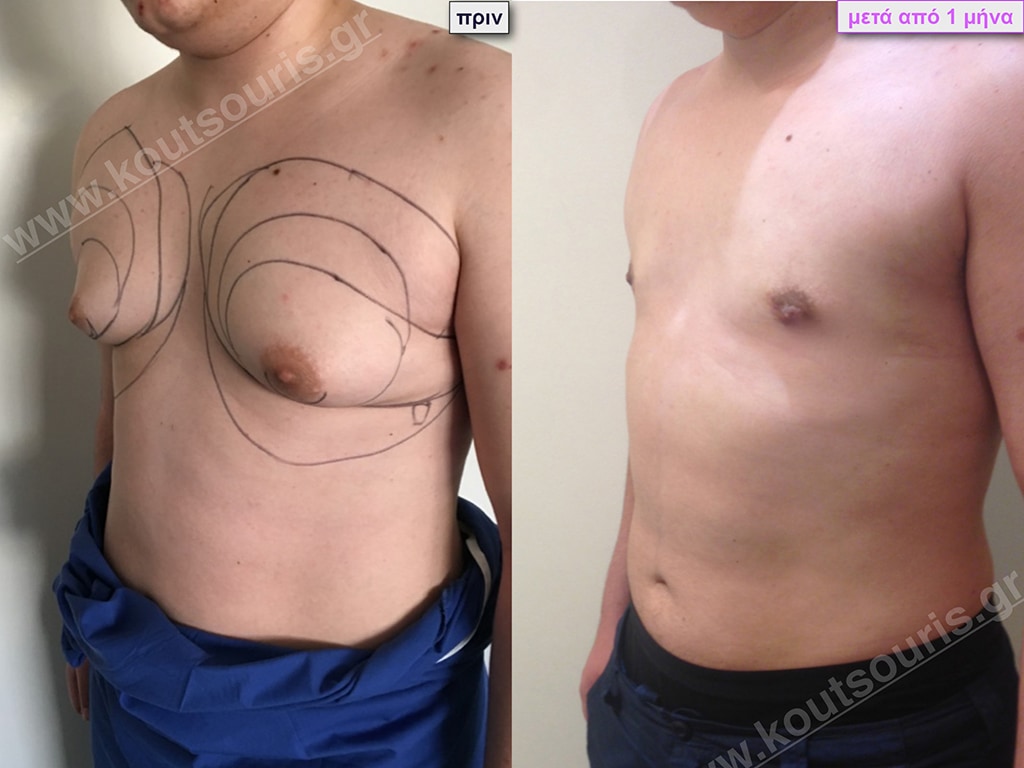
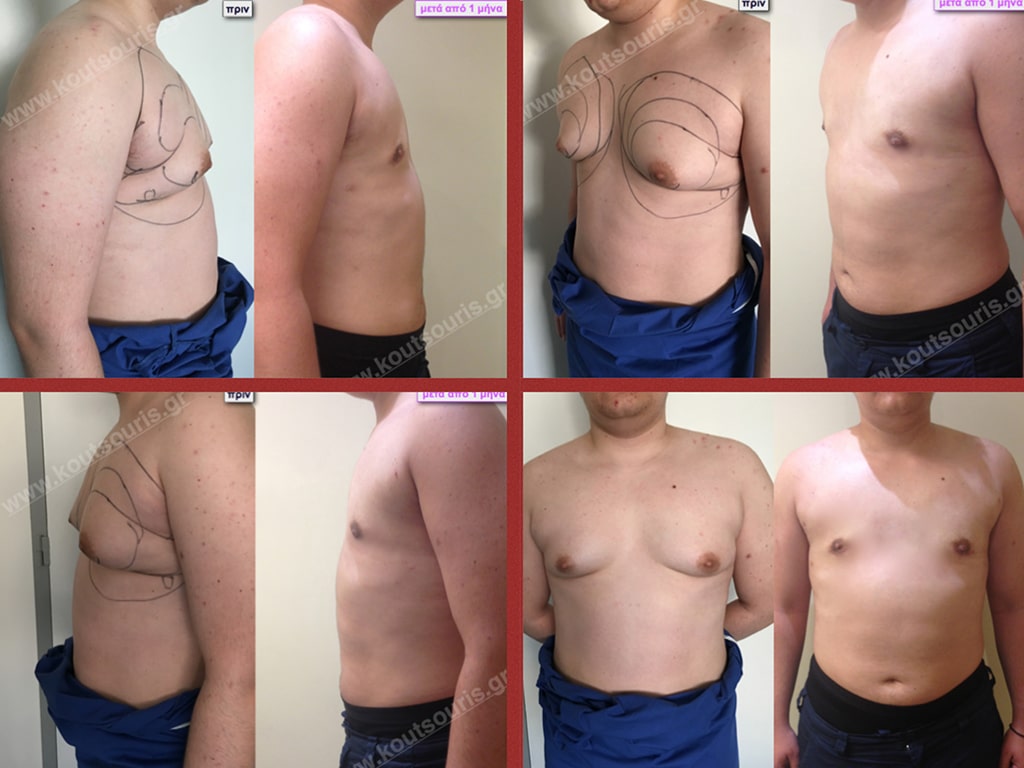
Δ.Π. Ενήλικας 43 ετών με Γυν/στία 3ου Βαθμού.
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 1000ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 210gr δεξιά και
• 200gr αριστερά.
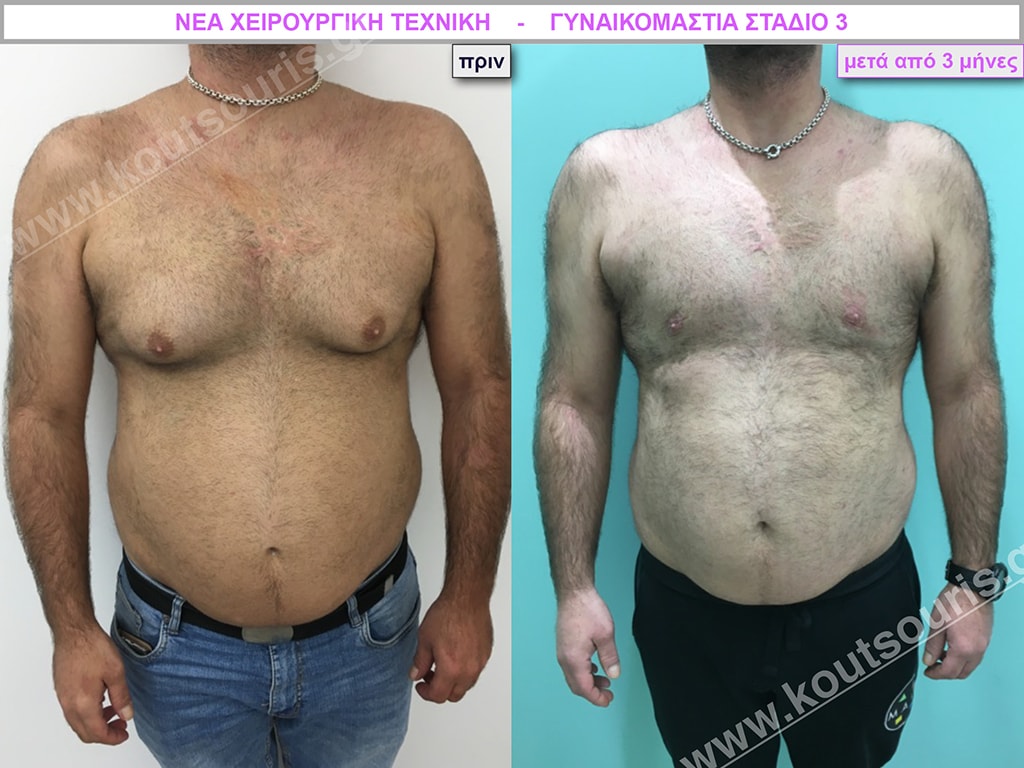
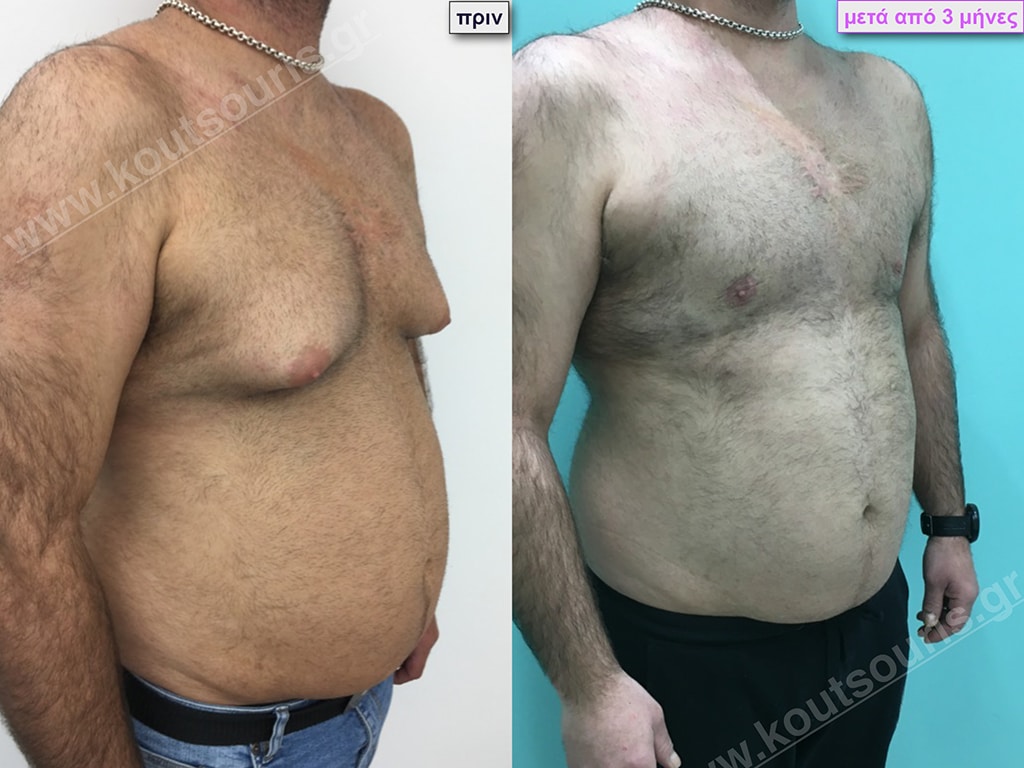
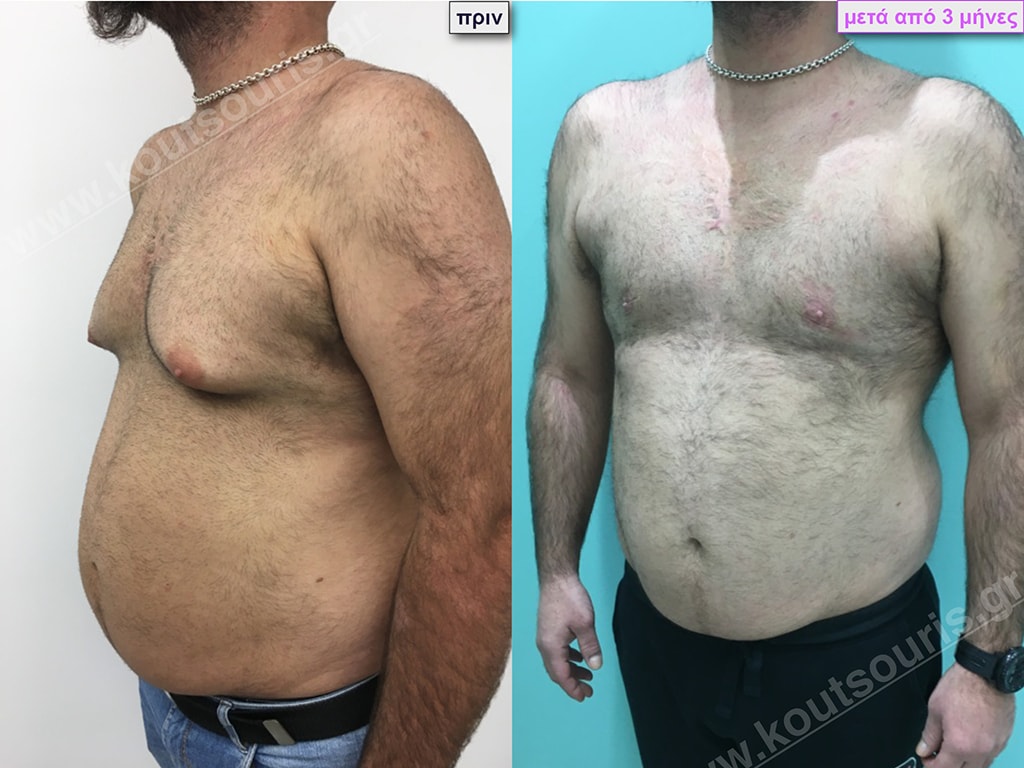
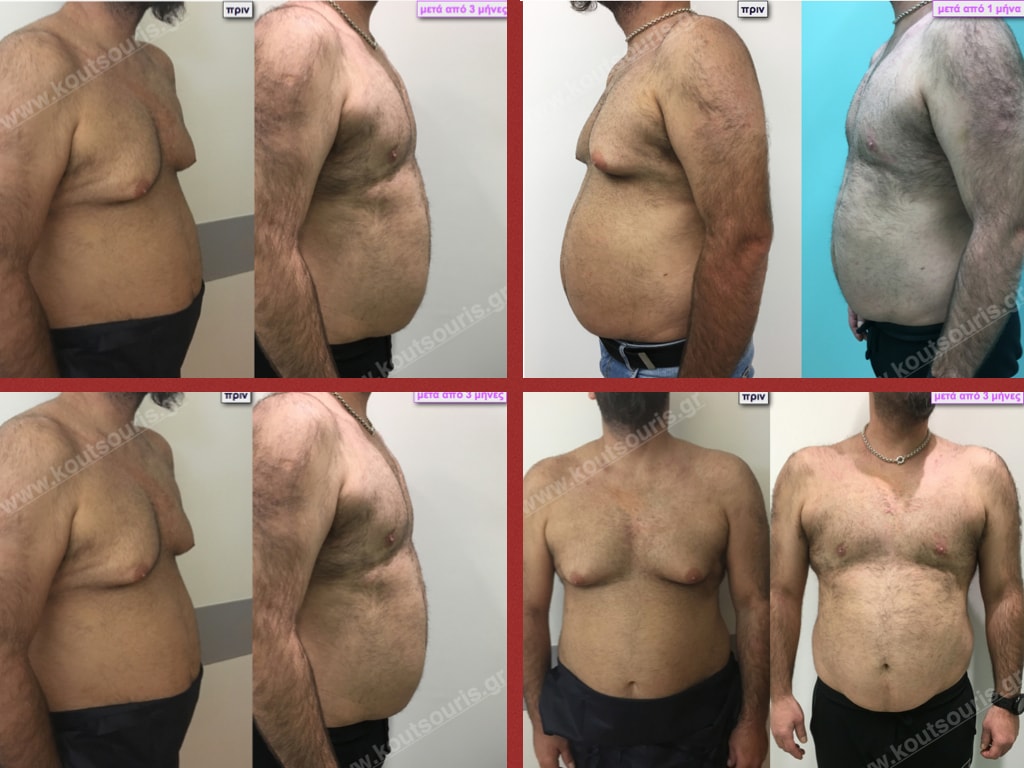
Δ.Π. Ενήλικας 28 ετών με Γυναικομαστία 4ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 1200ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 250gr δεξιά και
• 280gr αριστερά.
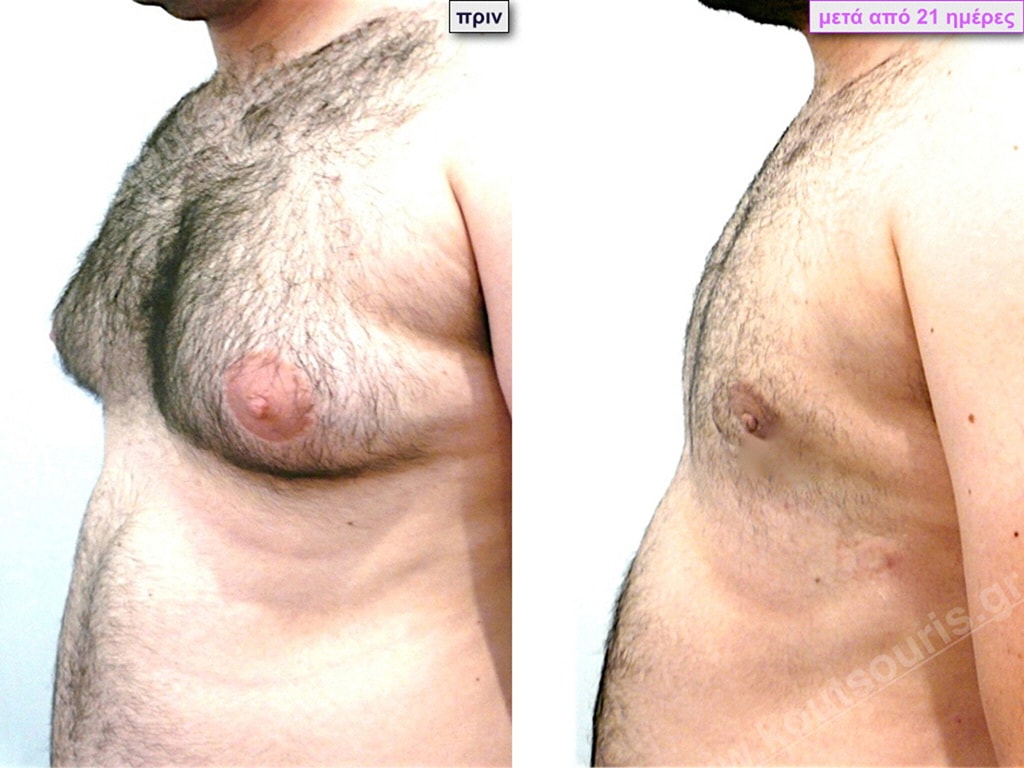
M.Δ. Ασθενής 28 ετών με Γυν/στία 4ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 1100ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 200gr δεξιά και
• 180gr αριστερά.
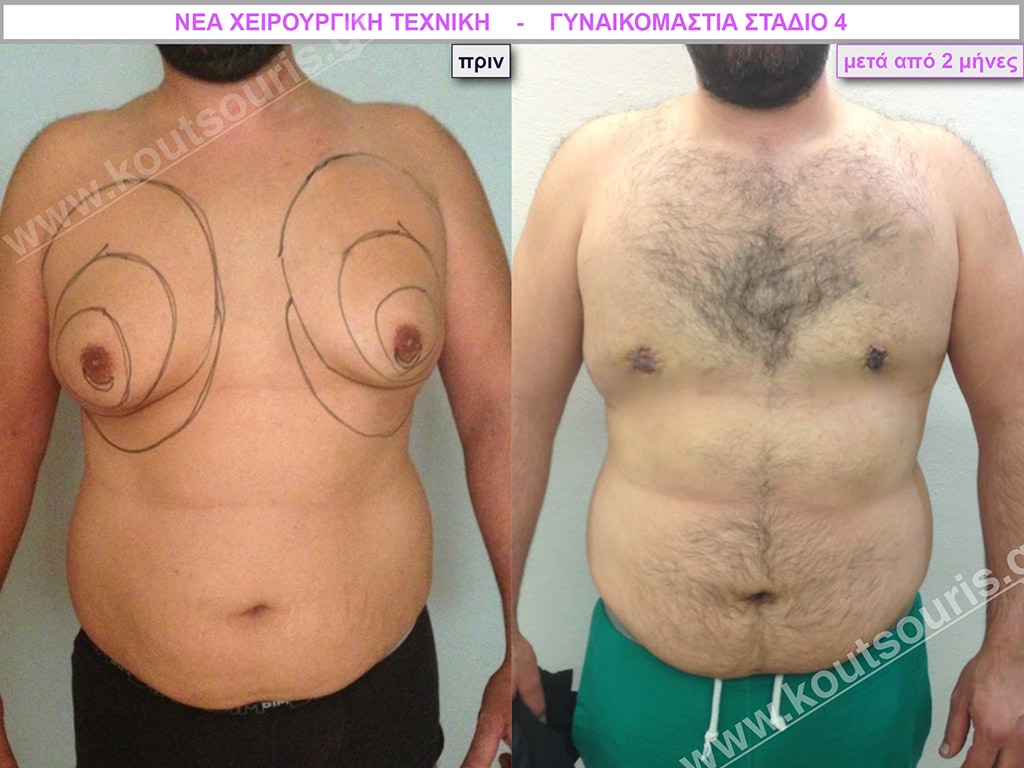
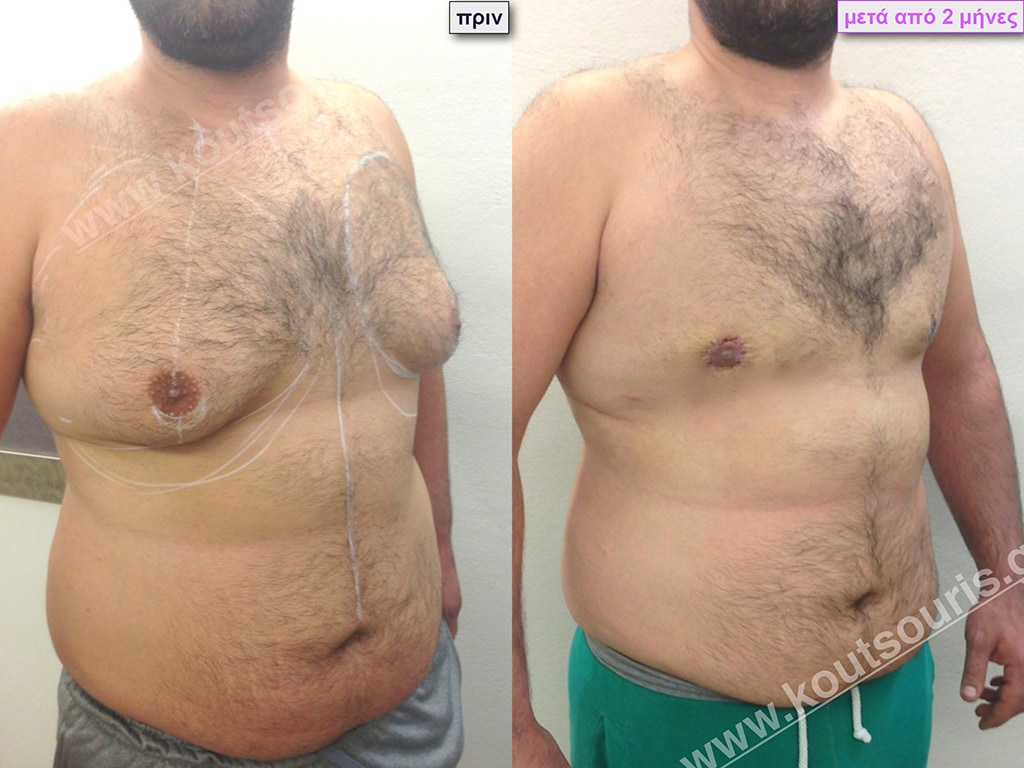
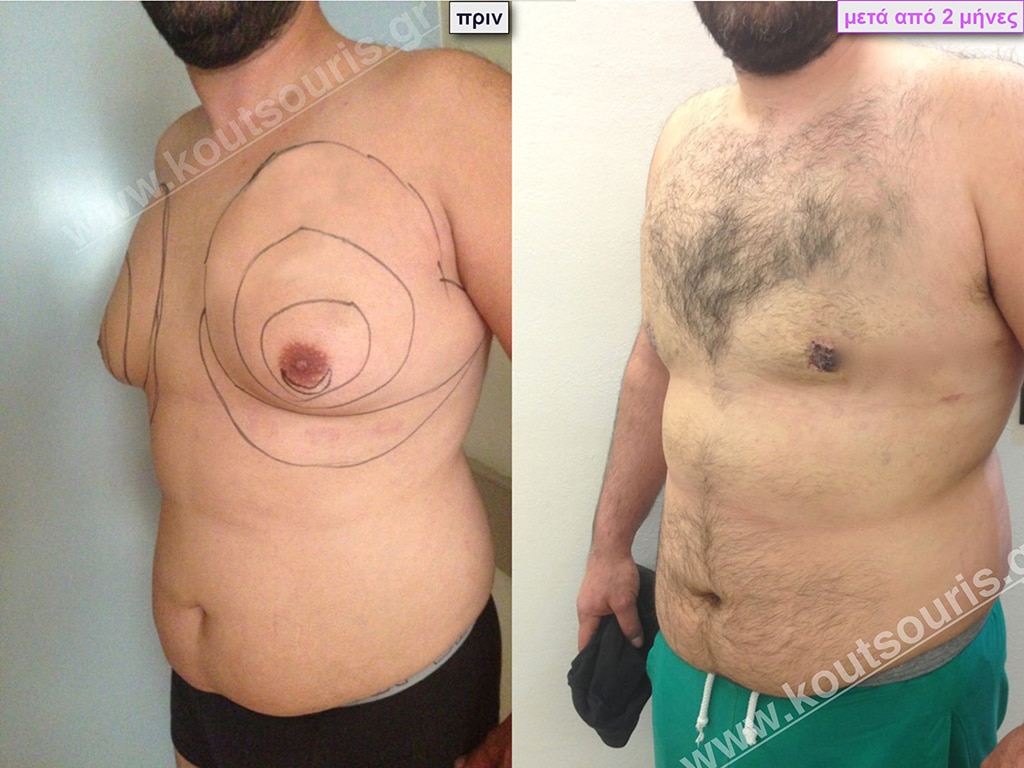
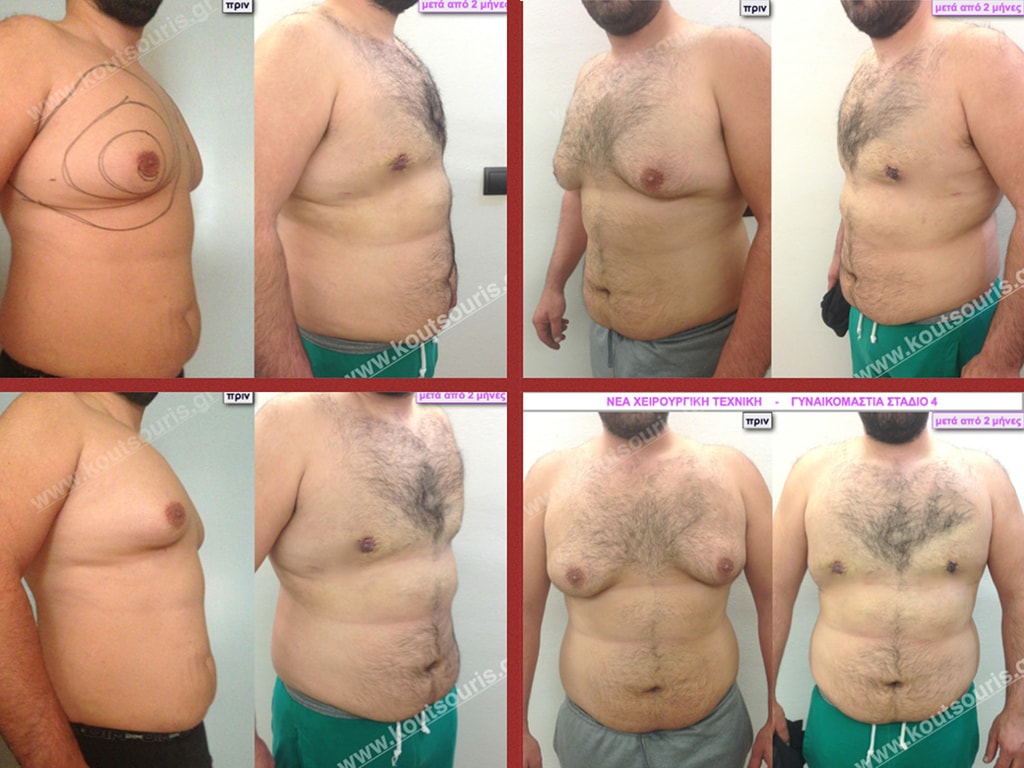
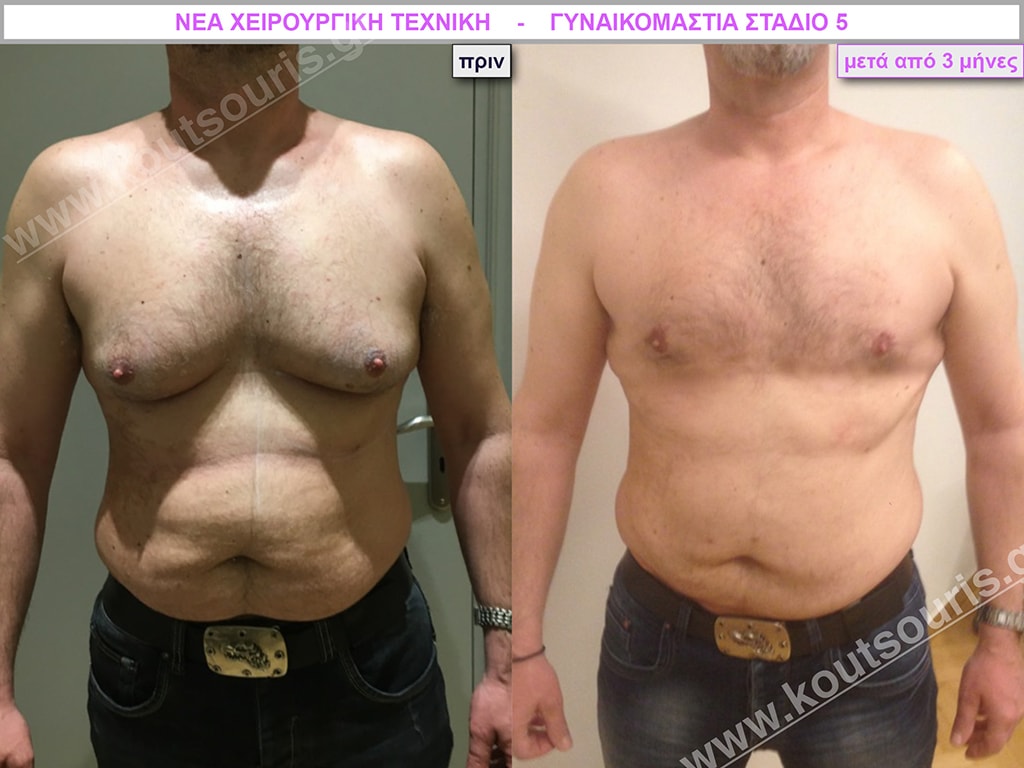
Μ.Λ. Ασθενής 48 ετών με Γυν/στία 5ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας και 3D-Λιπογλυπτικής όπου αφαιρέθηκαν 3.100ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 250gr δεξιά και
• 200gr αριστερά.
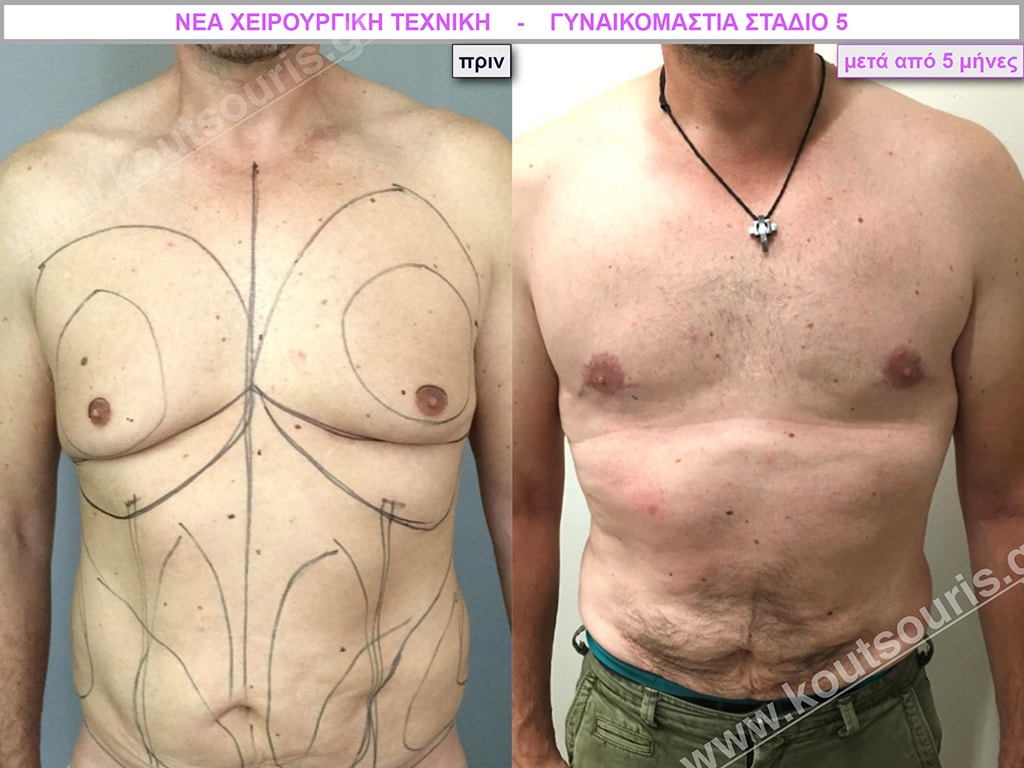
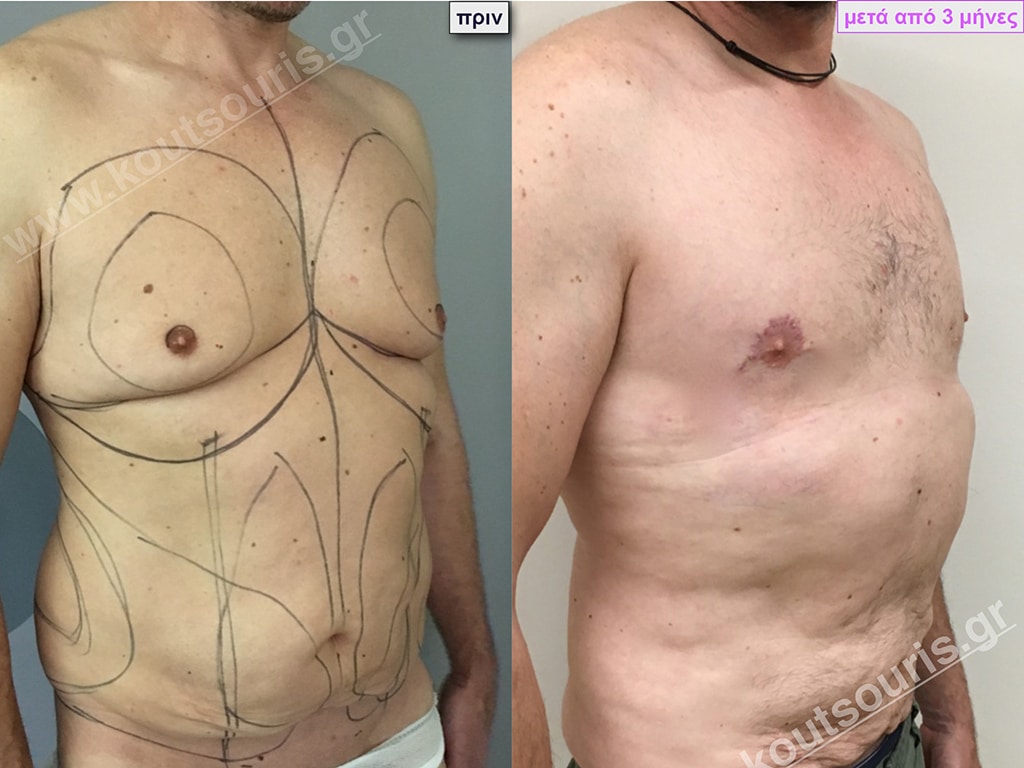
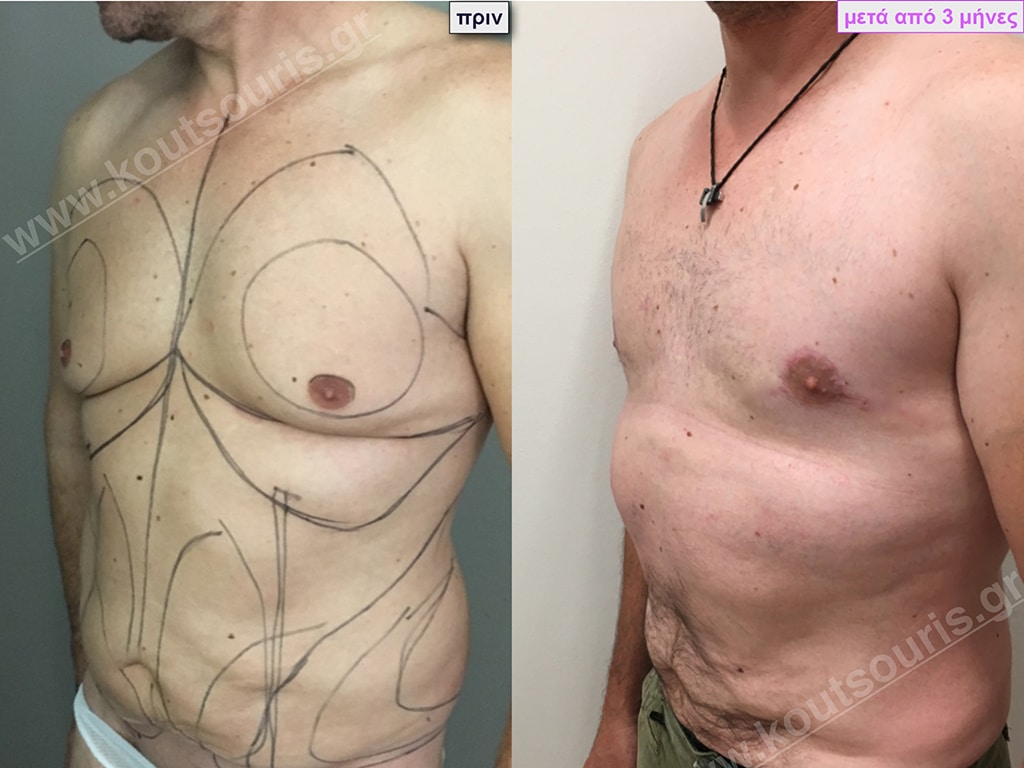
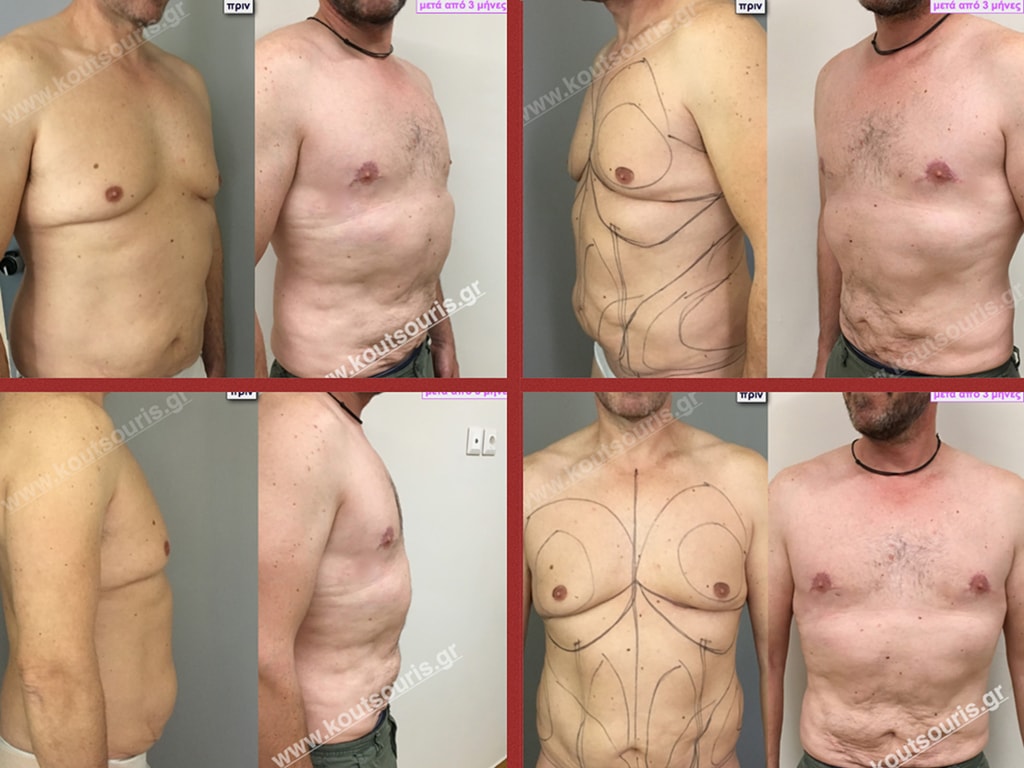
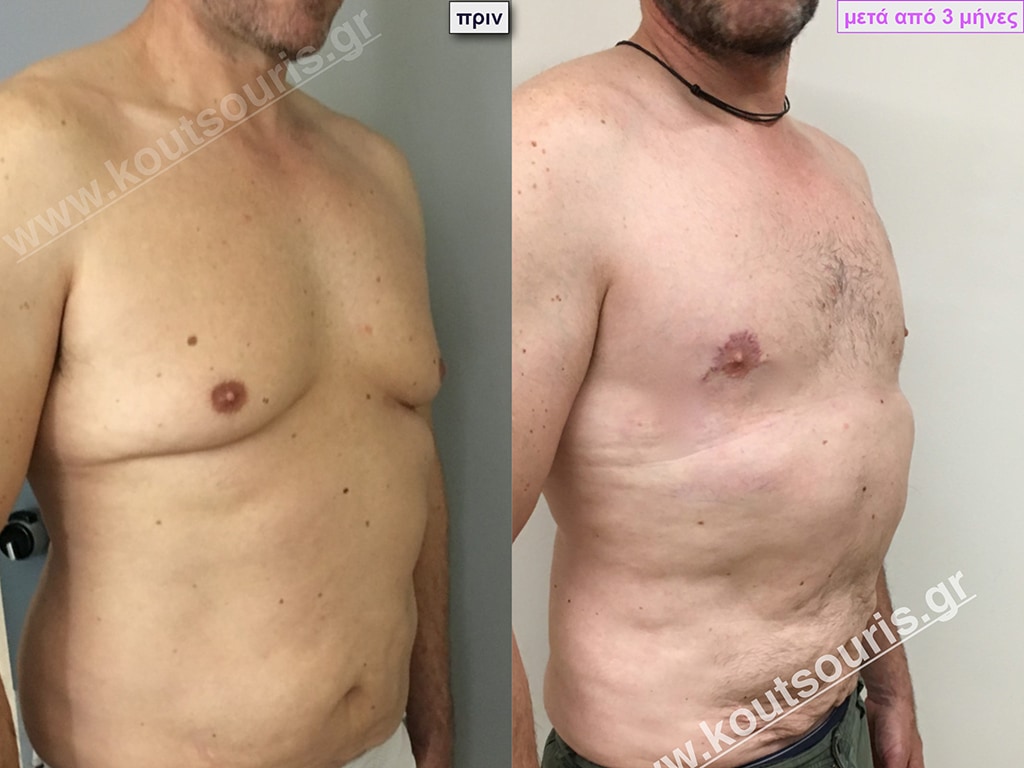
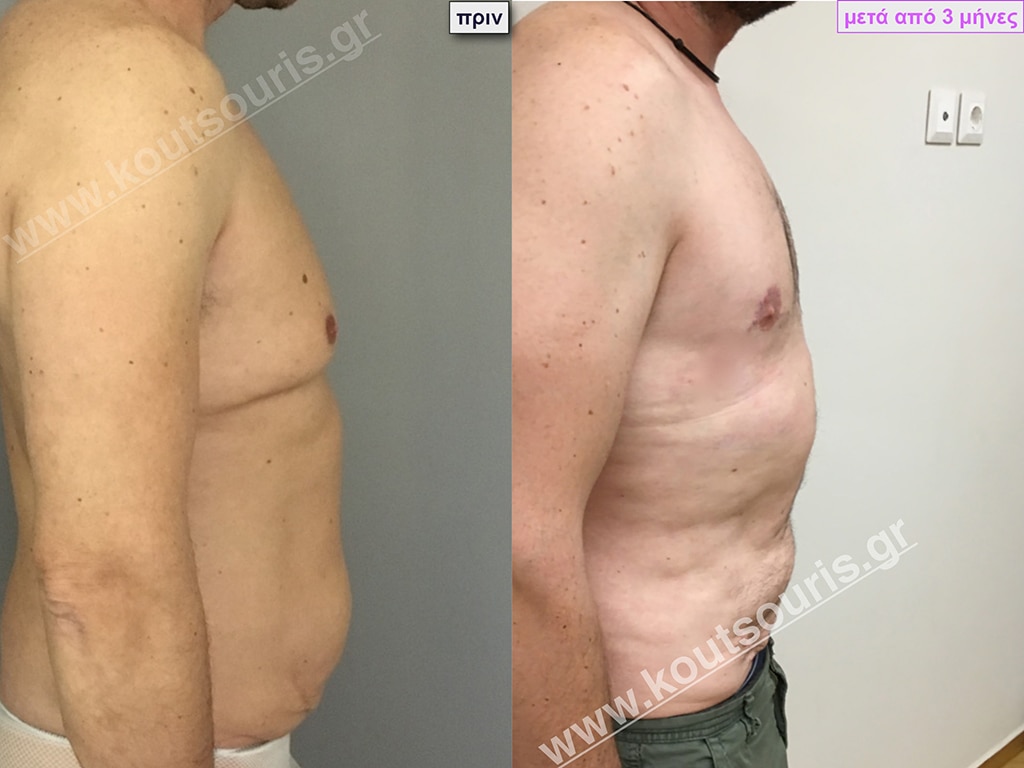
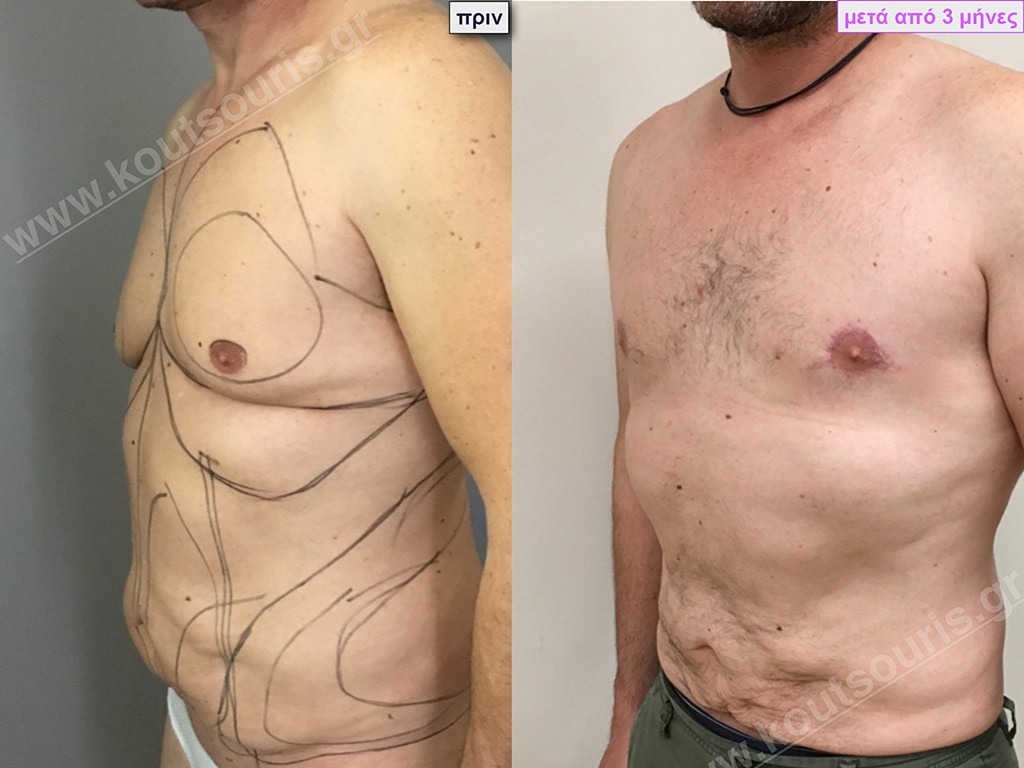
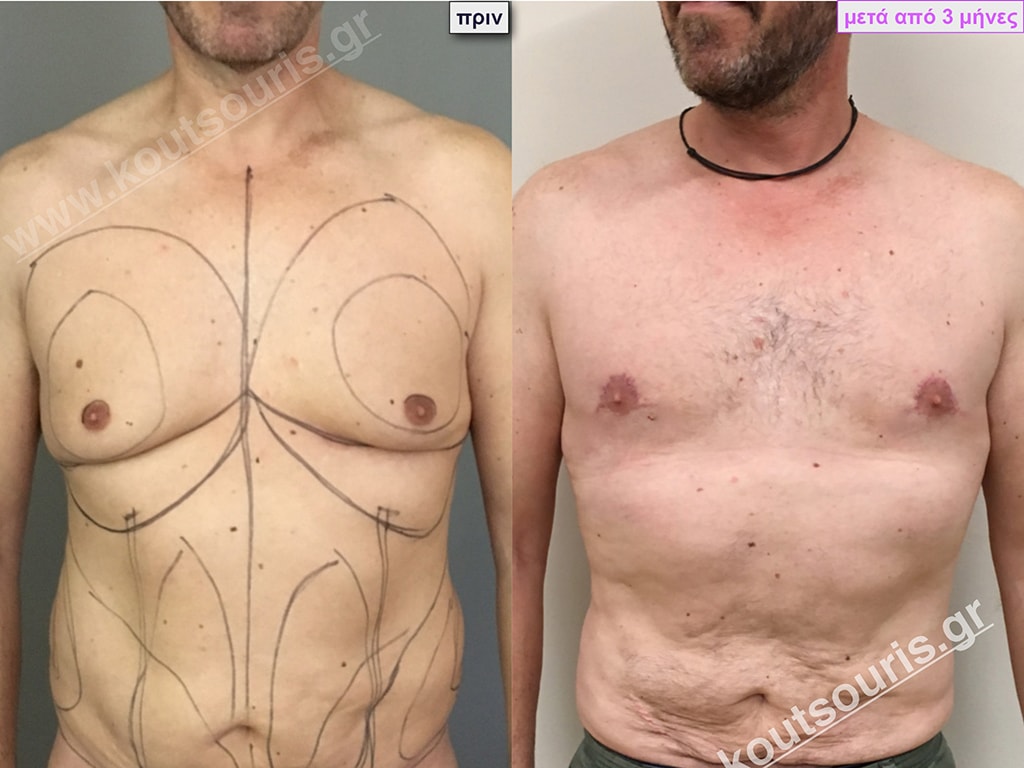
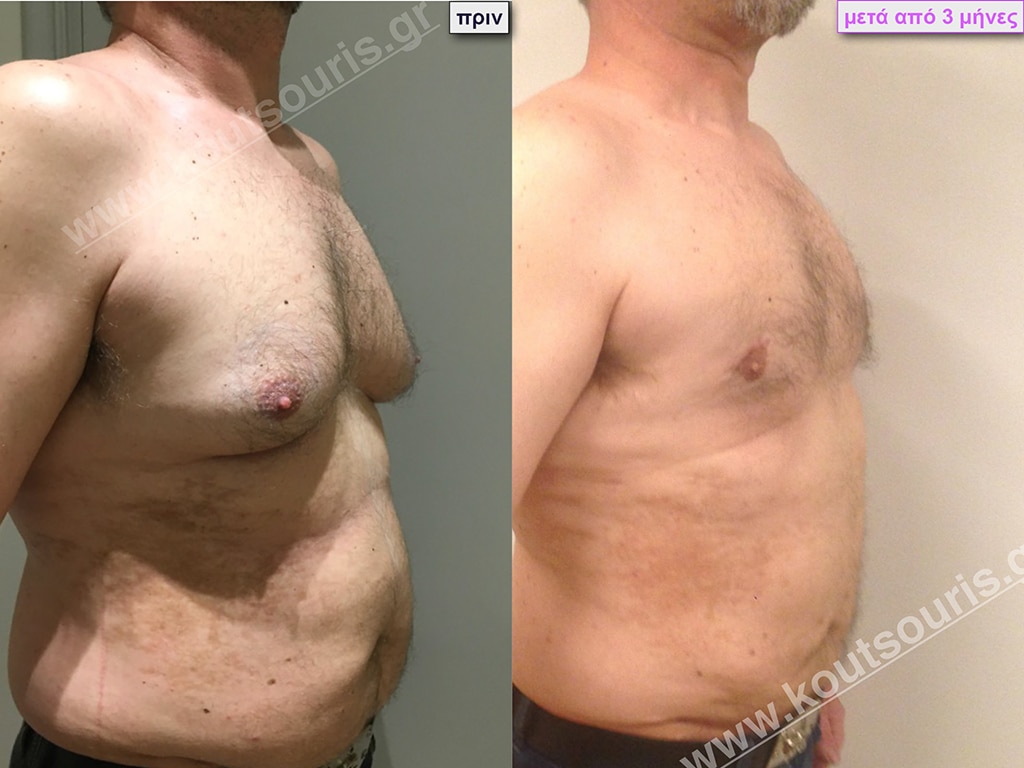
Σ.Γ. Ασθενής 27 ετών με Γυν/στία 5ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 800ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 210gr δεξιά και
• 190gr αριστερά.
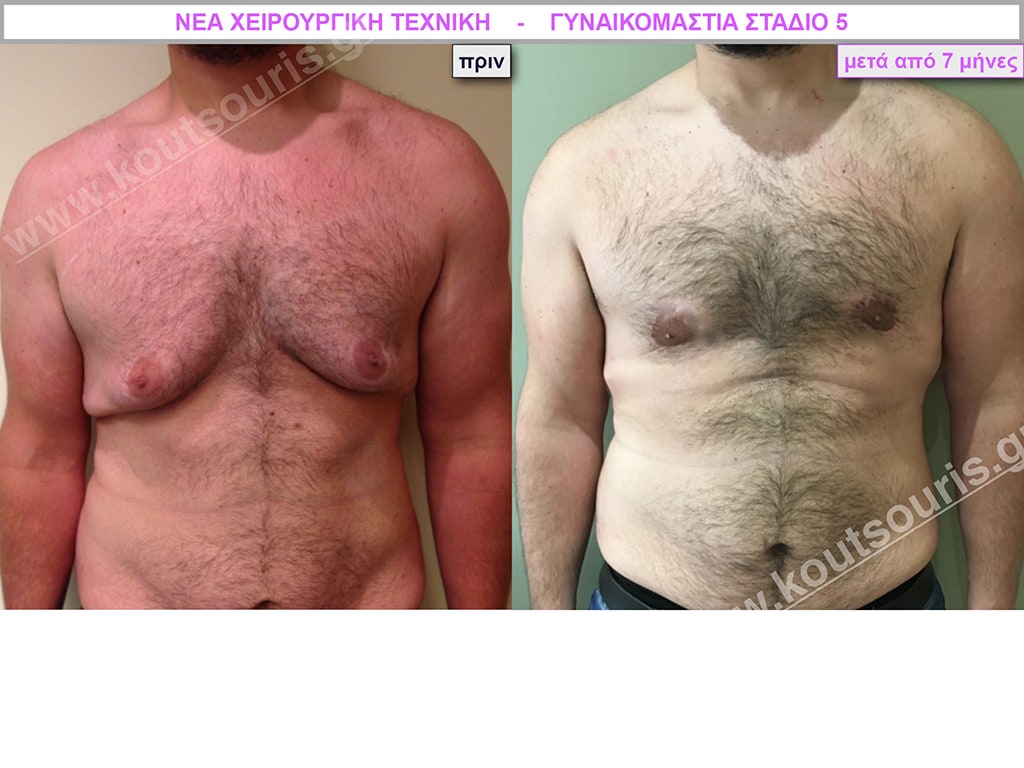
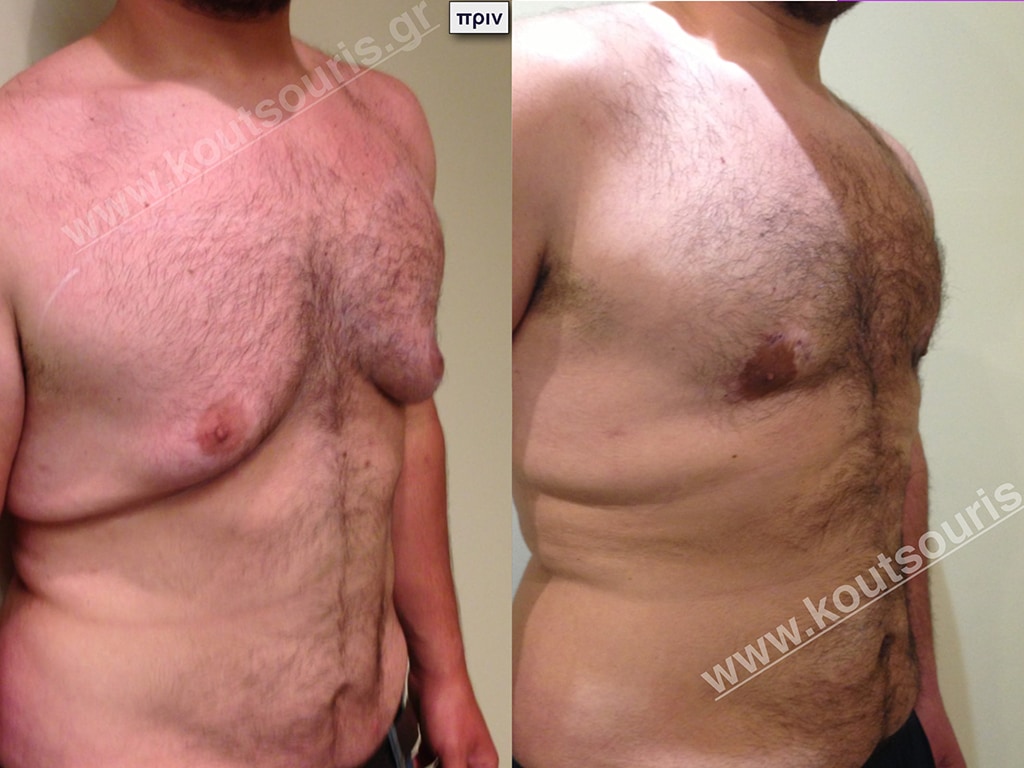
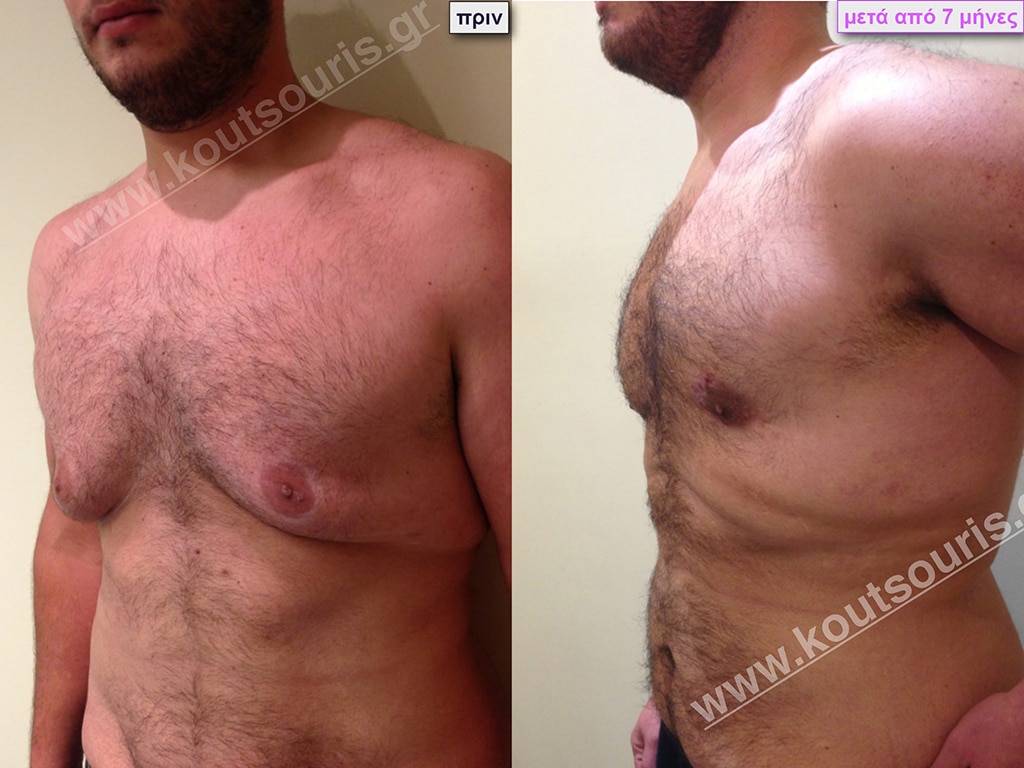
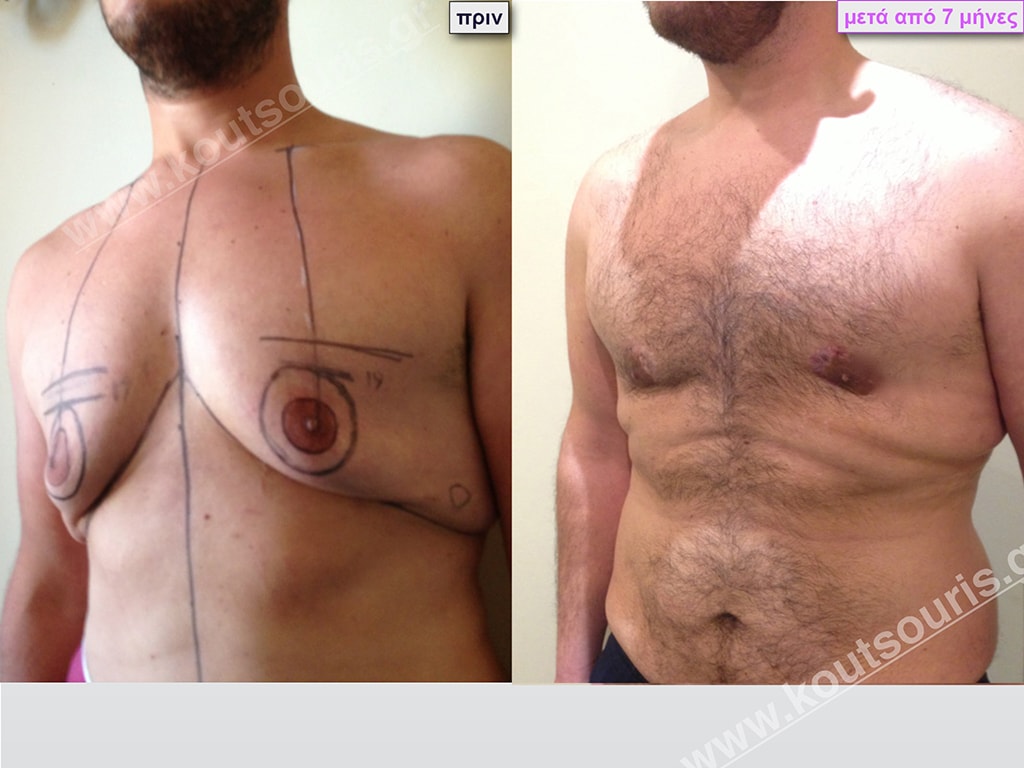
Δ.Ι. Ενήλικας 43 ετών με Γυν/στία 5ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 1300ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 240gr δεξιά και
• 210gr αριστερά.
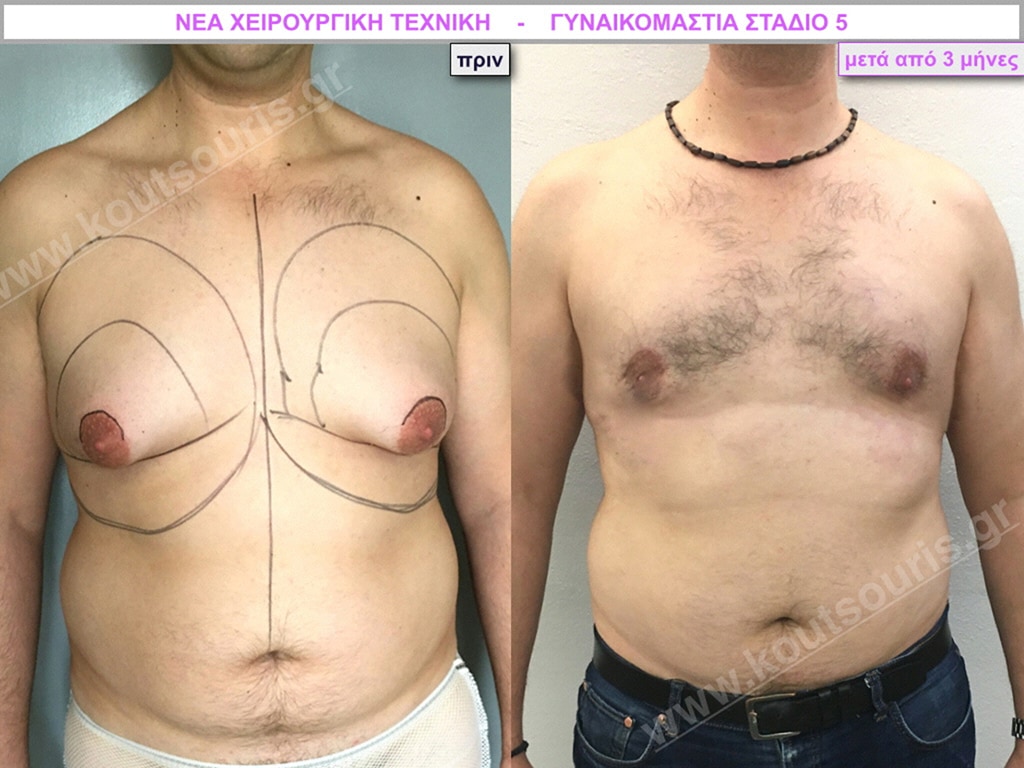
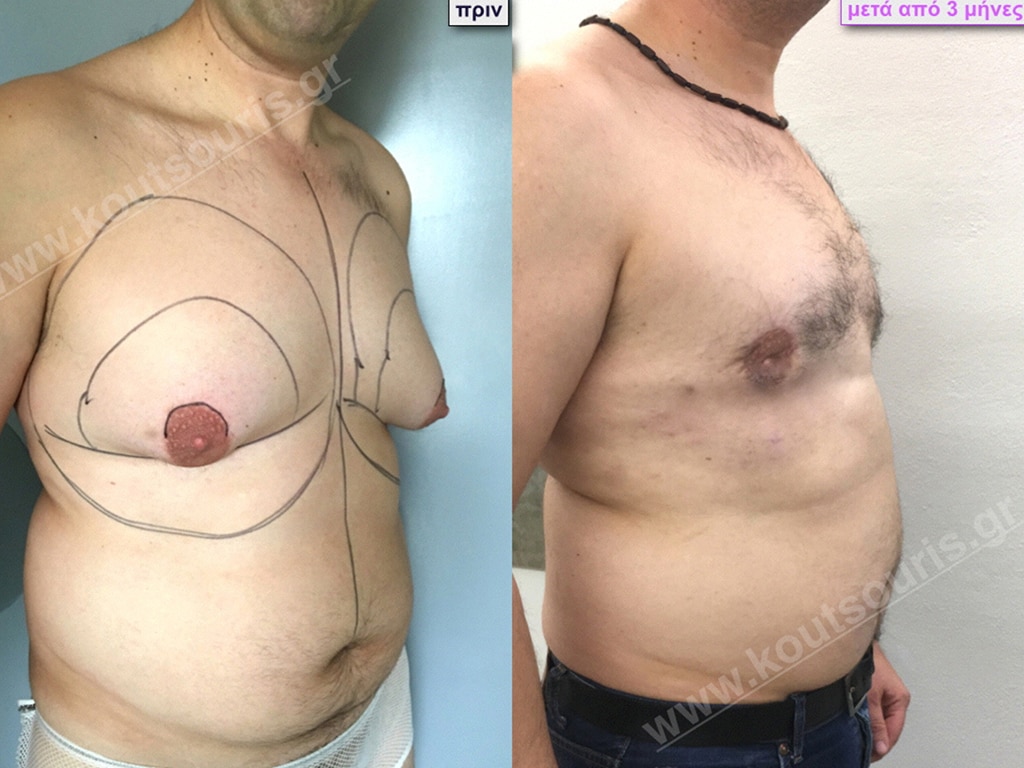
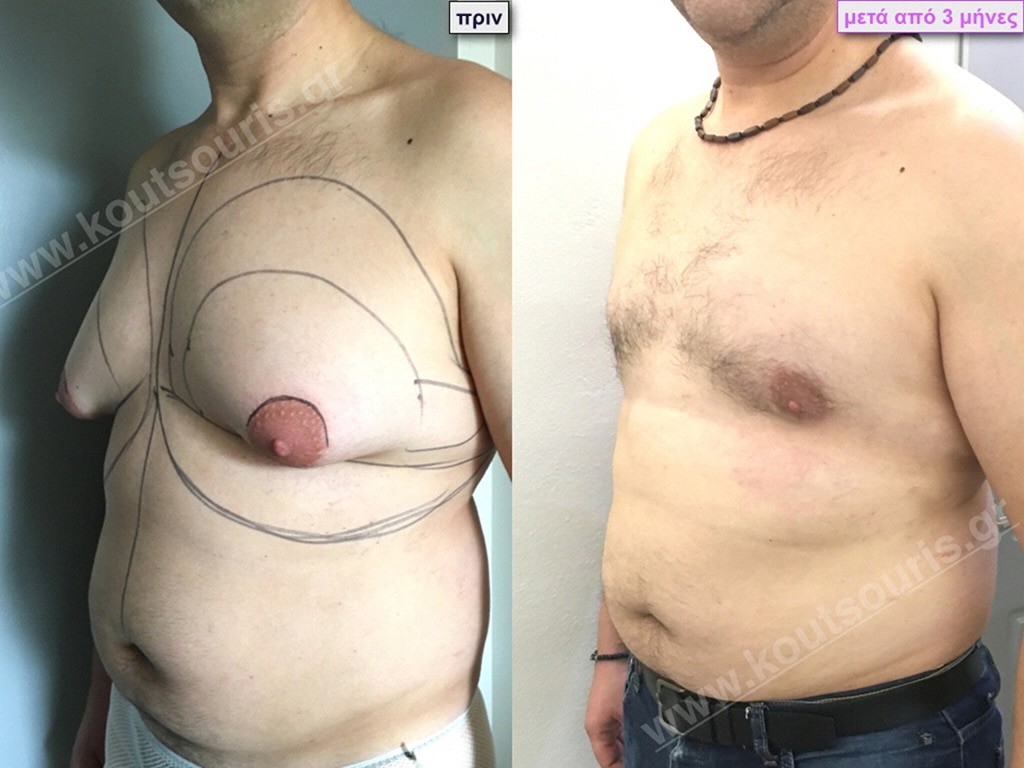
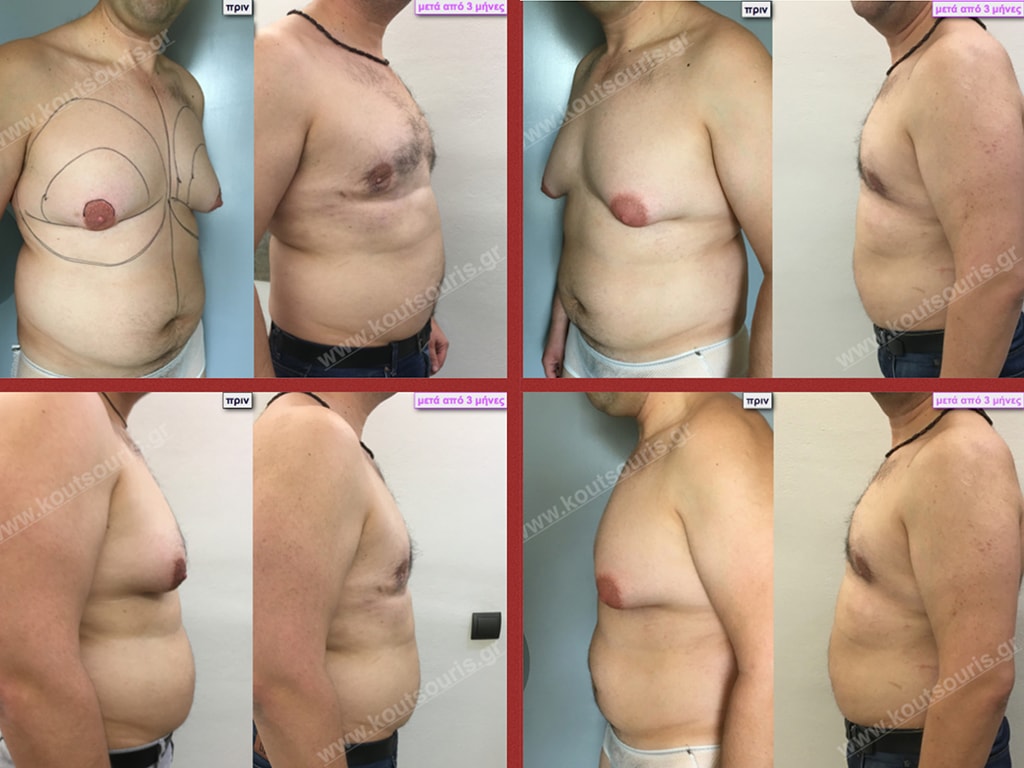
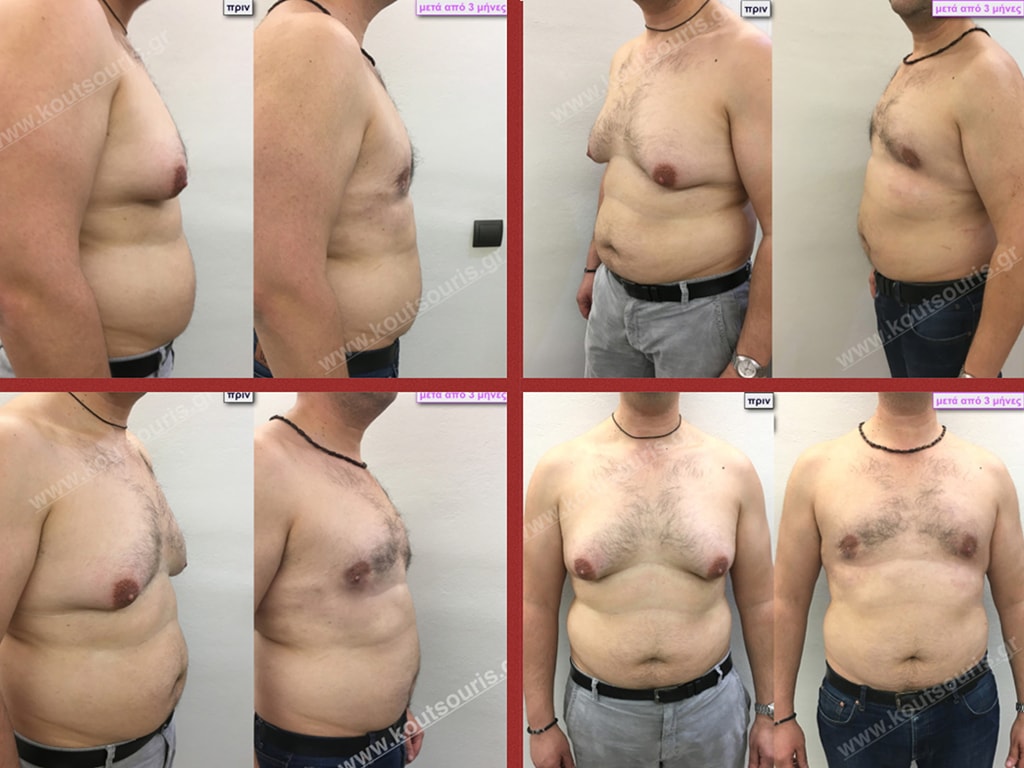
Γ.Φ. Ασθενής 50 ετών με Γυν/στία 5ου Βαθμού
Υποβλήθηκε σε επέμβαση Γυναικομαστίας όπου αφαιρέθηκαν 1500ml καθαρού λιπώδους ιστού καθώς και ο υπερτροφικός αδένας βάρους
• 220gr δεξιά και
• 230gr αριστερά.
Δείτε Βίντεο με ολόκληρη τη διαδικασία για κάθε Στάδιο.
Σας άρεσε το άρθρο; Μοιραστείτε τις τεχνικές του ιατρού.
Επικοινωνήστε απ’ευθείας με τον ιατρό Μιχάλη Κουτσούρη
Ο κύριος Μιχάλης Κουτσούρης διαβάζει προσωπικά κάθε μήνυμα που λαμβάνει και θα σας απαντήσει σε σύντομο χρόνο.